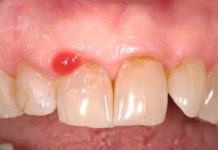
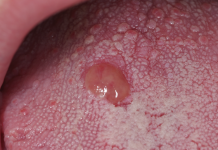
Le possibilità terapeutiche per la ranula orale, sia essa semplice, profonda o mista, sono le seguenti.
- Sialoadenectomia sublinguale18. Questa metodica, non associata alla rimozione della ranula, porta a guarigione nella quasi totalità dei casi (alcuni Autori18 riportano successo nel 100% dei casi) poiché alla base della lesione c’è la ghiandola danneggiata. Nei casi in cui è stata osservata recidiva si è dimostrata una incompleta enucleazione della ghiandola che si prolungava nello iato del muscolo miloioideo19.
- Escissione della ranula associata a sialoadenectomia sublinguale6,19. Secondo alcuni Autori6 rappresenta il trattamento più efficace. La dissezione, tuttavia, può risultare indaginosa per la difficoltà nell’individuare un piano di clivaggio e per il rischio di ledere strutture anatomiche importanti: il rapporto costi-benefici in questa situazione non è favorevole, si tratta di una tecnica operatore-dipendente e per questo non rappresenta la prima scelta terapeutica. Può essere indicata in caso di recidive multiple dopo trattamenti più semplici6.
- Escissione della ranula6. Anche in questo caso l’intervento è fattibile, ma di difficile esecuzione in quanto la parete della ranula è difficilmente clivabile.
- Sialoadenectomia sottomandibolare19. Questa procedura mira alla genesi di una fibrosi post-operatoria che chiuda l’apertura della ghiandola sottolinguale.
- Marsupializzazione6,19. Rappresenta il trattamento più frequente al fine di ridurre la morbilità post-operatoria e consiste nell’asportazione del solo tetto della lesione. La tecnica chirurgica è semplice, ma associata a un’elevata incidenza di recidive che può raggiungere il 90%.
- Marsupializzazione con zaffatura con garze iodoformiche6,19. Questa tecnica viene utilizzata per ridurre l’incidenza di recidiva e prevede il posizionamento di una medicazione che impedisce nelle prime fasi della guarigione la chiusura della ferita chirurgica. Con questa metodica la percentuale di recidive si riduce drasticamente, al di sotto del 10%18.
- Marsupializzazione con CO2 laser. L’utilizzo del laser alla base della ranula coagula i tessuti e chiude l’apertura della ghiandola sottolinguale con conseguente fibrosi. Il laser riduce le complicanze post-operatorie: edema, dolore e sanguinamento5.
- Agente sclerosante OK-432. L’iniezione nel lume della ranula produce infiammazione e fibrosi con un successo che varia dal 77% nel caso di ranula semplice al 59% nei casi di ranula erniata18,19. Questa tecnica è gravata da un minor rischio di complicanze post-operatorie33,34.
- Iniezione di nitrato d’argento18,19. Il nitrato d’argento coagula i tessuti e induce una reazione infiammatoria con fibrosi19.
- Iniezione di tossina botulinica nella ranula e nella ghiandola sottolinguale19. Questa tecnica ha come scopo l’inibizione della secrezione salivare regolata dal sistema parasimpatico. Questo però non blocca totalmente la secrezione salivare, in quanto la ghiandola sottolinguale ha attività secretoria spontanea, si viene quindi a creare un equilibrio tra lo stravaso mucoso e la rimozione di questo da parte dei macrofagi.
- Attesa20. Per i pazienti pediatrici è opportuno osservare la lesione per 5-6 mesi; solo se la ranula non mostra segni di risoluzione spontanea durante questo periodo si può procedere con la chirurgia. Nel caso di ranule sintomatiche e di diametro superiore ai 2 cm sono sufficienti 3 mesi di osservazione prima di procedere con la chirurgia.
- Scleroterapia20. Non esistono a oggi studi in letteratura che descrivano i risultati di questa tecnica non chirurgica. Nei casi pediatrici viene effettuata in anestesia generale per la scarsa collaborazione del piccolo paziente20.
Dall’analisi delle varie possibilità terapeutiche si evince che l’asportazione della ranula e della ghiandola salivare danneggiata annessa rappresentano il trattamento di elezione per i casi di ranula orale semplice e profonda. L’asportazione della ranula non è strettamente necessaria poiché non si tratta di una vera e propria cisti; questo riduce notevolmente le possibili complicanze di lesioni neurologiche. Tra le possibili complicanze abbiamo la lesione del nervo linguale con conseguente ipoestesia-anestesia linguale, lesione del dotto di Wharton e della caruncola linguale, ematoma, sanguinamento e infezione postoperatoria18.
Conclusioni
Ranule e mucoceli del cavo orale sono lesioni di riscontro abbastanza frequente. È possibile attuare una distinzione in base all’eziopatogenesi: per i mucoceli parliamo di cisti da stravaso e cisti da ritenzione, per le ranule parliamo di ranula semplice, ranula profonda e ranula mista. Il trattamento di questo tipo di lesioni viene eseguito nella maggior parte dei casi tramite metodiche tradizionali più o meno conservative che prevedono l’asportazione della lesione associata o meno all’asportazione della ghiandola salivare.
Corrispondenza
Alessandro Luigi Rossi
Unità di Chirurgia Orale
Clinica Odontoiatrica – Dipartimento di Medicina,
Chirurgia e Odontoiatria
A.O. San Paolo – Università degli Studi di Milano
via Beldiletto, 1/3 – 20142 Milano
Tel. 02.50319014
alessandroluigirossi@gmail.com
1. Re Cecconi D, Achilli A, Tarozzi M, Lodi G, Demarosi F, Sardella A, Carrassi A. Mucoceles of the oral cavity: A large case series (1994-2008) and a literature review. Med Oral Patol Oral Cir Bucal 2010;14:551-6.
2. Yagüe-Garcìa J, España-Tost AJ, Berini-Aytés L, Gay-Escoda. Treatment of oral mucocele – scalpel versus CO2 laser. Med Patol Oral Cir Bucal Sep 2009;14:469-74.
3. Ficarra G. Manuale di Patologia e Medicina Orale. 3a edizione Ottobre. Milano: Mc Graw-Hill, 2006.
4. Granholm C, Olsson Bergland K,Walhjjalt H, Magnusson B. Oral mucoceles; extravasation cysts and retention cysts. A study of 298 cases. Swedish Dental J 2009;33:125-30.
5. Zhao YF, Jia Y, Chen XM, Zhang WF. Clinical review of 580 ranulas. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2004 Sep;98:281-87.
6. Chiapasco M. Manuale illustrato di Chirurgia Orale, Seconda Edizione. Milano: Elsevier Masson, 2006.
7. Chi A, Lambert PR 3rd,Richardson MS, Neville BW. Oral mucoceles: a clinicopathologic review of 1,824 cases, including unusual variants. J Oral Maxillofac Surg 2011 Apr;69:1086-93.
8. Regezi J, Sciubba J, Jordan R. Oral Pathology; Clinical-Pathologic Correlations, 5th Edition. W.B. Sounders Company, 2007.
9. Seifert G, Donath K, von Gumberz C. Mucoceles of the minor salivary glands. Extravasation mucoceles (mucus granulomas) and retention mucoceles (mucus retention cysts)(author’s transl). HNO 1981 Jun; 29:179-91.
10. Seifert G, Miehlke A, Haubrich J, Chilla R. Diseases of the salivary glands; pathology, diagnosis, treatment, facial nerve surgery. Stuttgart: George Thieme Verlag, 1986.
11. Baurmash HD. Mucoceles and ranulas. J Oral Maxillofac Surg 2003;61:369-78.
12. Guimarães MS, Hebling J, Filho VA, Santos LL, Vita TM, Costa CA. Extravasation mucocele involving the ventral surface of the tongue (glands of Blandin-Nuhn). Int J Paediatr Dent 2006;16:435-9.
13. Bermejo A, Aguirre JM, Lòpez P, Saez MR. Superficial mucocele: report of 4 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999;88:469-72.
14. de Camargo MP, Bönecker M, Furuse C, Thomaz LA, Teixeira RG, de Araújo VC. Mucocele of the gland of Blandin-Nuhn: histological and clinical findings. Clin Oral Invest 2009 Sept;13:351-3.
15. Jinbu Y, Kusama M, Itoh H, Matsumoto K, Wang J, Noguchi T. Mucocele of the glands of Blandin Nuhn: clinical and histopathologic analysis of 26 cases. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;95:467-70.
16. Jinbu Y, Tsukinoki K, Kusama M, Watanabe Y. Recurrent multiple superficial mucocele on the palate: Histopathology and laser vaporization. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;95:193-7.
17. Harrison JD. Salivary mucoceles. Oral Surg Oral Med Oral Pathol 1975;39:268-78.
18. Patel MR, Deal AM, Shockley W. Oral and Plunging Ranulas: What is the Most Effective Treatment? The Laryngoscope 2009;119:1501-9.
19. Harrison JD. Modern management and pathophysiology of ranula: literature review. Head Neck 2010 Oct;32:1310-20.
20. Seo JH, Park JJ, Kim HY, Jeon SY, Kim JP, Ahn SK, Hur DG, Kim DW, Lee JS. Surgical management of intraoral ranulas in children: an analysis of 17 pediatric cases. Int J of Pediatric Otorhinolaryngol 2010;74:202-5.
21. Baurmash H. The etiology of superficial oral mucoceles. J Oral Maxillofac Surg 2002;60:237-8.
22. Shah GV. MR imaging of salivary glands. Magn Reson Imaging Clin N Am 2002;10:631-62.
23. Delbem AC, Cunha RF, Vieira AE, Ribeiro LL. Treatment of mucus retention phenomena in children by the micro-marsupialization technique: case reports. Pediatr Dent 2000;22:155-8.
24. Baurmash HD. Marsupialization for treatment of oral ranula: a second look at the procedure. J Oral Maxillofac Surg 1992;50:1274-9.
25. Layfield LJ, Gopez EV. Cystic lesion of the salivary glands: cytologic features in fineneedle aspiration biopsies. Diagn Cytopathol 2002;27:197-204.
26. Pandit RT, Park AH. Management of pediatric ranula. Otolaryngol Head Neck Surg 2002;127:115-8.
27. Bodner L, Tal H. Salivary gland cysts of the oral cavity: clinical observation and surgical management. Compendium 1991;12:150-2.
28. Twetman S, Isaksson S. Cryosurgical treatment of mucocele in children. Am J Dent 1990;3:175-6.
29. Niccoli-Filho W, Morosolli AR. Surgical treatment of ranula with carbon dioxide laser radiation. Lasers Med Sci 2004;19:12-4.
30. Cataldo E, Mosadomi A. Mucoceles of the oral mucous membrane. Arch Otolaryngol 1970;91:360-5.
31. Takimoto T, Ishikawa S, Nishimura T, Tanaka S, Yoshizaki T, Komori T, et al. Fibrin glue in the surgical treatment of ranulas. Clin Otolaryngol Allied Sci 1989;14:429-31.
32. Baurmash HD. A case against sublingual gland removal as primary treatment of ranulas. J Oral Maxillofac Surg 2007;65:117-21.
33. Rho MH, Kim DW, Kwon JS, Lee SW, Sung YS, Song YK, et al. OK-432 sclerotherapy of plunging ranula in 21 patients: it can be a substitute for surgery. AJNR Am J Neuroradiol 2006;27:1090-5.
34. Roh JL. Primary treatment of ranula with intracystic injection of OK-432. Laryngoscope 2006;116:169-72.
35. Wilcox JW, History JE. Nonsurgical resolution of mucoceles. J Oral Surg 1978;36:478.