Riassunto
Obiettivi. In patologia orale il laser a diodi viene ampiamente utilizzato per effettuare prelievi bioptici, quantunque esistano pareri contrastanti sul suo impiego perché, in conseguenza dell’azione fisica, provoca nei tessuti prelevati modificazioni più o meno marcate condizionando la diagnosi istologica che, quindi, potrebbe non essere corretta. Infatti le modificazioni tessutali provocate dal laser a diodi si osservano in tutto il prelievo non solo lungo il margine di resezione, ove vi è il danno maggiore, ma anche in zone più centrali, mascherando così il quadro specifico della lesione. Questo studio si propone di quantificare, per quanto possibile, l’entità del danno fisico indotto, in modo tale da avere un inquadramento più corretto della lesione.
Materiali e metodi. Sono state studiate 650 biopsie di lesioni random del cavo orale afferite al Servizio di Anatomia e Istologia Patologica dell’Ospedale San Gerardo di Monza, comprese nel periodo di cinque anni tra il 2005 e il 2010. Il prelievo è stato effettuato con laser a diodi aventi i seguenti parametri: potenza compresa nell’intervallo di 1.6-2.7 W in modalità continua, fibre ottiche di diametro 320 µm. e lunghezza d’onda di 808 nm. Il prelievo bioptico è stato immediatamente posto in formalina neutra al 10% e, quindi, è stato processato e sezionato con le abituali metodiche ottenendo sezioni di 4-5 micron che sono state colorate con ematossilina ed eosina.
Risultati. I parametri presi in considerazione nell’osservazione istologica riguardano le alterazioni dell’epitelio, le modificazioni dello stroma, la presenza di cambiamenti vascolari, l’aspetto del margine di resezione e la profondità del danno tessutale indotto dal laser. Le alterazioni dell’epitelio e dell’architettura stromale sono le modificazioni rilevate con più frequenza, maggiormente consistenti nelle biopsie di dimensioni inferiori a 3 mm, ove la diagnosi istologica è risultata dubbiosa nel 46,21% dei casi.
Conclusioni. Lo studio evidenzia che il laser a diodi è un valido strumento per l’escissione di lesioni del cavo orale di dimensioni maggiori di 3 mm, ma provoca gravi danni termici tessutali nell’escissione di lesioni di dimensioni più piccole. Ciò porta a concludere che clinicamente i prelievi di escissione di lesioni del cavo orale debbono avere misure in vivo di almeno 5 mm di grandezza.
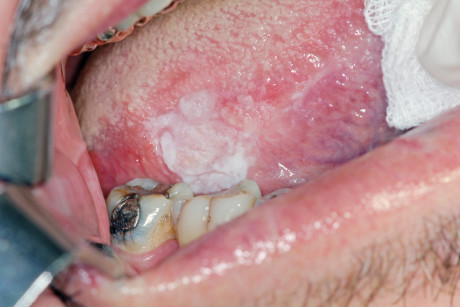
L’uso del laser in patologia orale ha apportato notevoli benefici sia all’operatore, per la rapidità e la precisione dell’incisione chirurgica, sia al paziente per un più rapido processo di guarigione della ferita e per la diminuita insorgenza di complicanze nel periodo post operatorio1-4. In patologia orale i tipi di laser di uso più comune sono il dispositivo a CO2, quello a Nd:YAG (Neodymium Yttrium Aluminium Garnet) e il KTP (Potassium Titanium Phosphate). Tuttavia, malgrado gli indiscussi benefici offerti, l’uso del laser, soprattutto in patologia orale, è ancora oggetto di controversia perché nel tessuto escisso si verificano modificazioni istologiche indotte dall’effetto termico5, che possono condurre a un’interpretazione non corretta della lesione escissa. È noto che il danno maggiore si osserva lungo il margine di resezione, ma si verificano modificazioni anche in sedi più distanti da questo.
 In uno studio comparativo tra laser a CO2 e Nd:YAG si è rilevato che quest’ultimo induce minori danni tessutali rispetto al primo e, quindi, una più rapida guarigione. Inoltre, Matsumoto K et al. hanno misurato l’estensione delle modificazioni tessutali provocate dall’effetto termico del laser a CO2 in diverse condizioni di lavoro osservando che il danno aveva una minore estensione in modalità pulsata (210-320 µm) rispetto alla modalità continua (240-360 µm)12. Ma sebbene si verifichino queste alterazioni tessutali alcuni studi hanno dimostrato che la diagnosi istologica è comunque possibile nonostante il danno termico6-11. Lo studio condotto in questa sede si propone di valutare le modificazioni istologiche del danno termico provocate dal laser a diodi con lunghezze d’onda di 808 nm, prendendo in considerazione la distanza esistente tra il margine di resezione del prelievo bioptico e la parte più distale di dette modificazioni. Ciò permette di stabilire quale dovrebbe essere la grandezza minima del tessuto escisso per ottenere una diagnosi istologica attendibile.
In uno studio comparativo tra laser a CO2 e Nd:YAG si è rilevato che quest’ultimo induce minori danni tessutali rispetto al primo e, quindi, una più rapida guarigione. Inoltre, Matsumoto K et al. hanno misurato l’estensione delle modificazioni tessutali provocate dall’effetto termico del laser a CO2 in diverse condizioni di lavoro osservando che il danno aveva una minore estensione in modalità pulsata (210-320 µm) rispetto alla modalità continua (240-360 µm)12. Ma sebbene si verifichino queste alterazioni tessutali alcuni studi hanno dimostrato che la diagnosi istologica è comunque possibile nonostante il danno termico6-11. Lo studio condotto in questa sede si propone di valutare le modificazioni istologiche del danno termico provocate dal laser a diodi con lunghezze d’onda di 808 nm, prendendo in considerazione la distanza esistente tra il margine di resezione del prelievo bioptico e la parte più distale di dette modificazioni. Ciò permette di stabilire quale dovrebbe essere la grandezza minima del tessuto escisso per ottenere una diagnosi istologica attendibile.
Materiali e metodi
Sono state esaminate 650 biopsie di lesioni random del cavo orale inviate dal Reparto di Patologia Orale e Laserterapia dell’Istituto Stomatologico di Milano al Servizio di Anatomia e Istologia Patologica dell’Ospedale San Gerardo di Monza nel quinquennio compreso tra gennaio 2005 e aprile 2010. Tutte le biopsie, sia di tipo incisionale che escissionale, sono state eseguite con laser a diodi (lunghezza d’onda compresa tra 808 nm, potenza tra 1.6 e 2.7 W, in media 2.5W, in modalità continua; diametro della fibra ottica di 320 µm), accettando per la loro scelta i criteri adottati in ambito internazionale: biopsia escissionale per tutte le lesioni benigne o di piccole dimensioni (<5 mm) se sospette; biopsia incisionale per lesioni con diametro >5 mm e sospetto di malignità13.
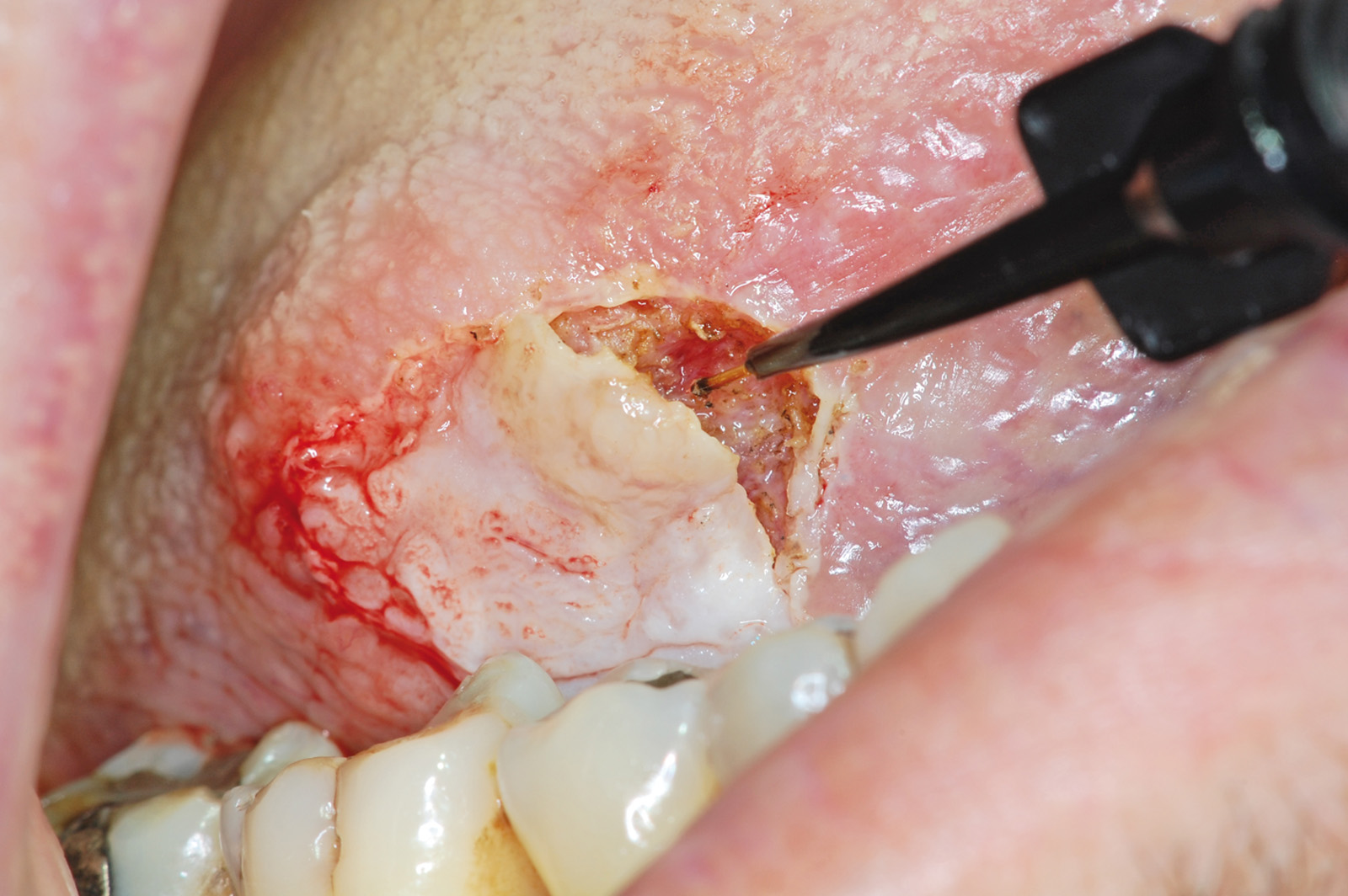
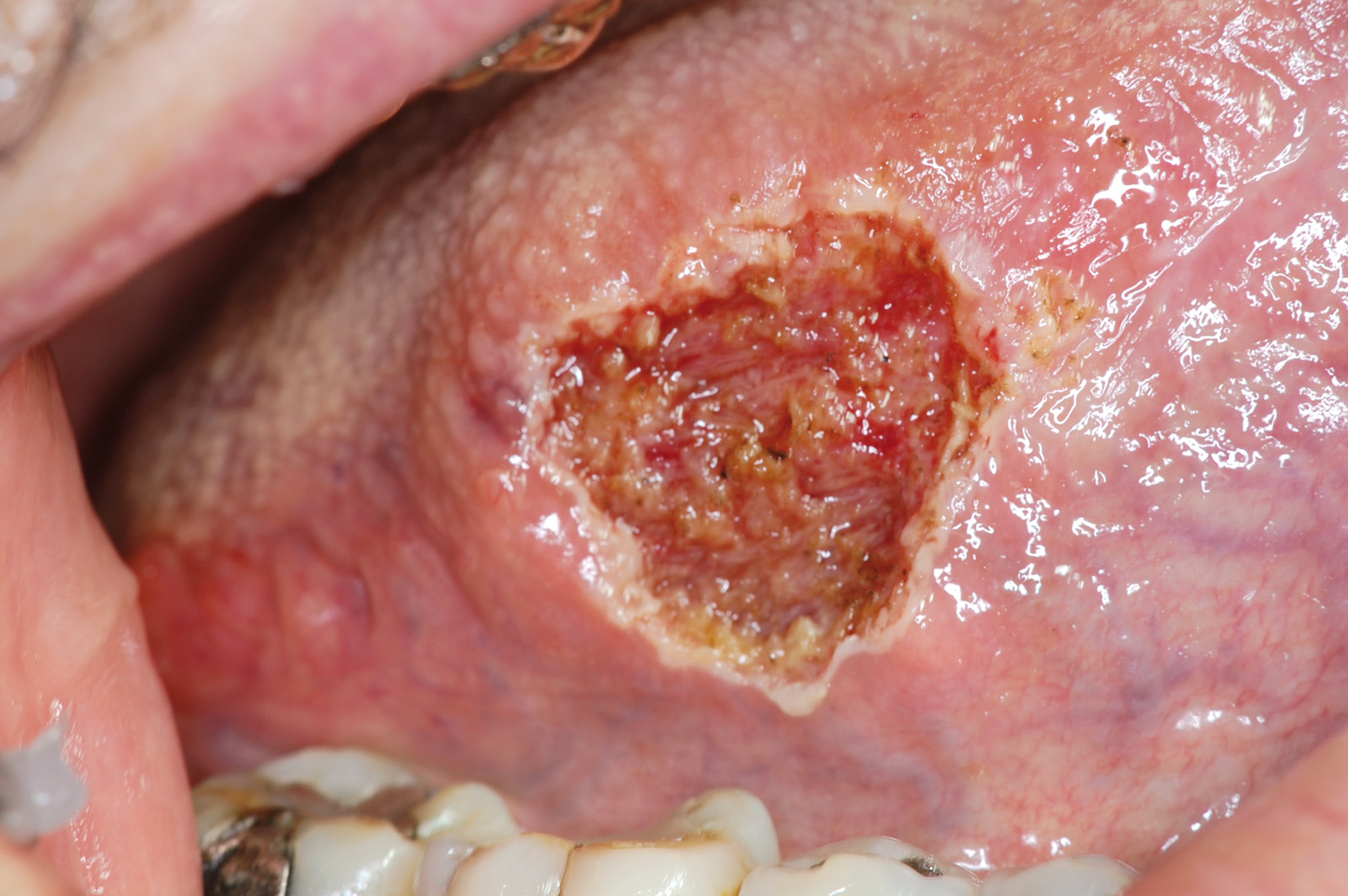
L’età media dei soggetti delle 650 biopsie prese in considerazione è di anni 54,47%, dei quali 280 sono uomini e 370 donne. Gli uomini hanno età compresa fra 19 e 90 anni, con una media di anni 43,07%, mentre le donne hanno età compresa fra 17 e 93 anni, con una media di anni 56,92% (tabella 1). L’approccio chirurgico dei pazienti sottoposti a biopsia con laser evidenzia che 380, pari al 58,46%, hanno subito l’intervento senza l’ausilio dell’anestesia, mentre 270, pari al 41,53%, hanno usufruito dell’anestetico somministrato sia in forma topica (Xylonor spray, lidocaina 15% e Cetrimonium Bromuro 0,15%) nel 49,07%, sia per iniezione locale (MepiMynol, Mepivacaina Cloridrato 30mg/ml) nel 50,93%. In dettaglio, considerando i 650 pazienti sottoposti a escissione della lesione, solo il 21,23% ha usufruito dell’anestesia locale e solo il 20,31% è stato sottoposto ad anestesia topica1-6 (tabella 2) (figure 1-6).
Le diagnosi istopatologiche formulate includono: ipercheratosi (12,30%), fibroma (10,76%), mucocele (11,53%) e lichen planus (9,84%) (tabella 3). Le lesioni sono localizzate sulla lingua (22,92%), sulla guancia (21,53%), sulle labbra (21,07%), sulle gengive (18,46%), sul palato (10,92%) e sul pavimento orale (5,07%) (tabella 4). Tutti i prelievi sono stati immediatamente fissati in una soluzione di formalina neutra al 10% e successivamente processati secondo le abituali metodiche per ottenere sezioni sottili di 4-5 µm, che sono state colorate con ematossilina ed eosina e, quindi, osservate al microscopio ottico adottando come parametro di riferimento l’obiettivo 100x. Le alterazioni istologiche indotte dal danno termico sulle quali è stata focalizzata l’attenzione, sono costituite dalle alterazioni dell’epitelio e dello stroma connettivale, dalle modificazioni vascolari, dalla morfologia del margine di incisione e, in particolare, dalla distanza compresa tra il margine di taglio e la parte più distale nella quale è presente il danno termico.
Risultati
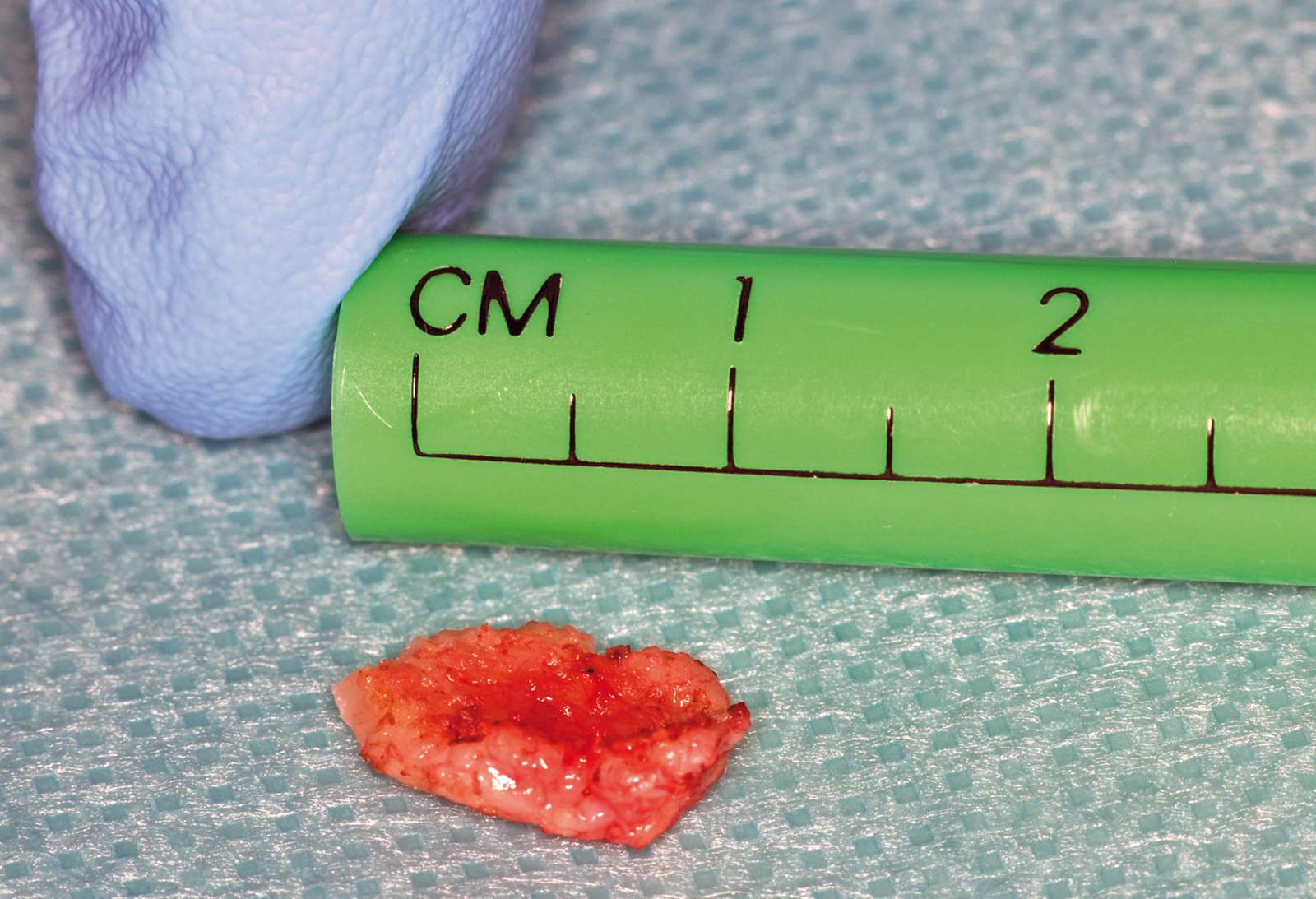
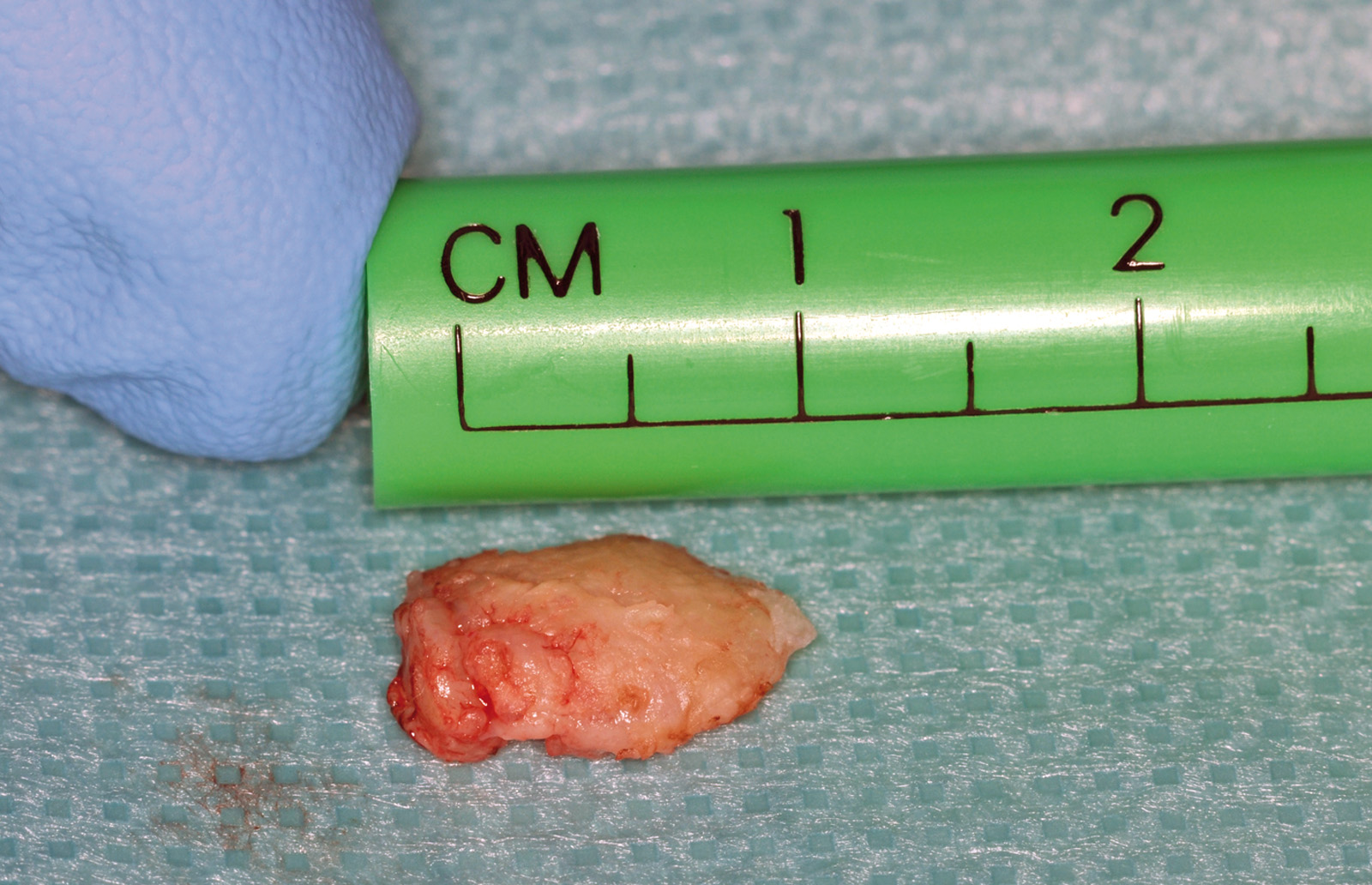
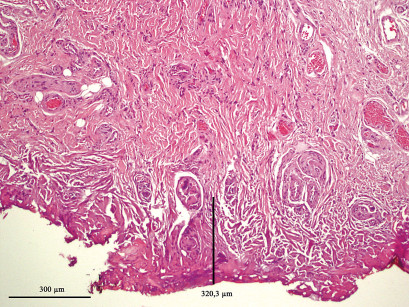
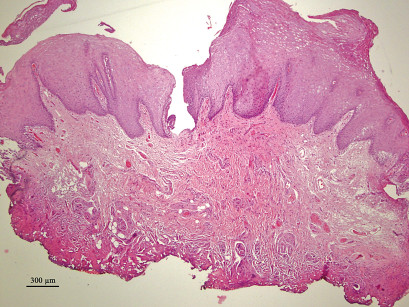
I 650 prelievi esaminati sono stati suddivisi in gruppi in rapporto alle dimensioni misurate dopo l’inclusione in paraffina, risultando comprese tra 2 e 26 mm (tabella 5). Lo studio istologico del danno indotto dall’effetto termico del laser è stato effettuato separatamente da due patologi, i quali hanno preso in considerazione i seguenti parametri, alcuni dei quali già esposti: le alterazioni dell’epitelio (bolle, fessurazioni, erosioni e perdita di adesione intraepiteliale o sub epiteliale), le variazioni dello stroma connettivale (carbonizzazione, disidratazione), le modificazioni vascolari (coaguli ematici endoluminali, vasi sia ematici che linfatici trombizzati o collassati), le variazioni della morfologia cellulare (citoplasma ipercromico, fusione di cellule, perdita dell’adesione cellulare, presenza di nuclei ipercromici picnotici o fusiformi), l’estensione delle alterazioni nel tessuto prelevato, prendendo come parametro di riferimento la distanza tra il margine di taglio e il punto più distale nel quale ancora sussistono modificazioni indotte dall’effetto termico. Tutte queste variabili sono indispensabili per determinare il grado di leggibilità istologica e, quindi, formulare una diagnosi il più possibile corretta e attendibile. I dati mostrati dall’osservazione istologica indicano che i prelievi con dimensioni >3 mm non presentano sostanziali alterazioni dell’epitelio, dello stroma connettivale, dei vasi e della morfologia cellulare, quadri ininfluenti sulla formulazione di una diagnosi istopatologica corretta e attendibile. Al contrario, nei prelievi con dimensioni <3 mm la lettura istologica nel 46,21% ha sempre presentato difficoltà nella certezza diagnostica per le gravi alterazioni indotte dall’effetto termico, la cui estensione tessutale media è risultata di 282,8 µm (260,7-321,4 µm)6-7 (tabella 6) (figure 7-8). Da segnalare che in tutti i prelievi con dimensioni non inferiori a 4 mm di diametro è stato possibile formulare una diagnosi istopatologica corretta e attendibile.
Discussione
È noto che l’attendibilità di una diagnosi istopatologica è maggiore se viene supportata da una corretta processazione, sezionatura e colorazione. Appare ovvio che questi parametri sono maggiormente fattibili se il prelievo ha una certa grandezza e non è danneggiato da fenomeni che possono interferire con loro o, comunque, indurre alterazioni tessutali. In patologia orale l’uso del laser a diodi per effettuare un prelievo è un valido ausilio, sia per l’operatore che non incorre possibili sanguinamenti, sia per il paziente che in misura minore va incontro a complicazioni e vede più sollecita la guarigione. Il laser a diodi, pur nella sua notevole validità, presenta alcuni inconvenienti rappresentati dall’effetto termico provocato che compromette in modo più o meno grave la parte di tessuto con il quale viene a contatto. Il danneggiamento tessutale dipende da alcuni fattori insiti nello strumento stesso, come lunghezza d’onda impiegata, modalità di emissione, tipo di fibra ottica utilizzata e affinità con il tessuto bersaglio, ma pure dalla grandezza del prelievo effettuato. Questo parametro deve tener conto non solo di quanto asportato dall’operatore, ma anche delle modificazioni cui va incontro il prelievo durante i processi di fissazione e di processazione, considerando che in questo iter, indispensabile per ottenere il preparato istologico, il prelievo può andare incontro a fenomeni di “shrinkage” (restringimento), riducendosi anche del 20%, talvolta anche più del 50%, modificazione che si verifica soprattutto nel passaggio da “in vivo” a “ex vivo”19 (la fissazione in formalina, di solito, riduce la grandezza del prelievo del 3%)18. Secondo alcuni autori lo “shrinkage” potrebbe essere spiegato dalla perdita di elasticità del tessuto e dal distacco dalla muscolatura sottostante che si verifica durante il prelievo, fenomeno che deve essere tenuto sempre presente al momento dell’atto chirurgico per scegliere adeguate dimensioni del pezzo bioptico. Nello studio condotto è emerso che i prelievi con dimensioni <3 mm nel 46,21% dei casi mostrano, in quasi tutti i distretti, profonde modificazioni, rendendo inattendibile la lettura e, quindi, la diagnosi istopatologica eventualmente formulata.
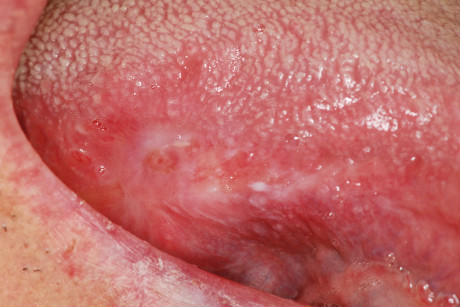
Infatti questa, malgrado alcuni Autori affermino un buon livello di leggibilità dei preparati istologici9,14-15, nel caso specifico del prelievo con laser a diodi, propone l’attenzione sui margini di resezione e sulla profondità del danno termico provocato5,16-17. I primi per rilevare la presenza di lesioni premaligne o, se maligne, la profondità dell’infiltrazione neoplastica, la seconda per rilevare eventuali modificazioni stromali e vascolari e così calcolare se sussistono elementi che possano dare adito a sospetti di recidiva o di metastasi. Nello studio condotto emerge che l’estensione in profondità del danno termico prodotto dal laser a diodi nel tessuto prelevato varia da 260,7 µm a 321,4 µm e consiste di fenomeni di carbonizzazione, di vacuolizzazione e di coagulazione cellulare, maggiormente marcati lungo i margini di resezione. La scelta dell’anestetico non sembra influire, o in minima parte, sulle modificazioni istologiche, essendo stata determinata dal sito della lesione, dalla profondità e dall’innervazione dell’area. Come già segnalato in precedenza nel 20,31% dei casi è stata effettuata un’anestesia topica, nel 21,23% un’anestesia locale e nel 58,46% non è stato praticato alcun tipo di anestesia. Da segnalare che in letteratura viene riportato l’uso di anestesia con iniezione dell’anestetico nel contesto della lesione, con possibili conseguenze di sanguinamenti con stravaso di emazie, di disgiunzione del connettivo stromale e di vacuolizzazione cellulare20.
Conclusioni
Il presente studio focalizza le modalità d’uso del laser a diodi (nel caso specifico quello impiegato è del tipo 808 nm in modalità continua) per ottenere le minori alterazioni istologiche possibili, strettamente legate e dipendenti dalla grandezza del frammento tessutale prelevato e dal tipo di laser a diodi usato. Con il laser a diodi (808 nm in modalità continua) impiegato in questo studio si sono ottenuti prelievi poco danneggiati e sufficientemente leggibili, per cui è possibile concludere che l’incidenza degli artefatti termici può essere ridotta scegliendo opportunamente la potenza di emissione del laser associata a un’adeguata esperienza dell’operatore, mentre l’esperienza dell’istopatologo contribuisce a una più corretta lettura prognostica della lesione prelevata. Infine, è doveroso segnalare che, malgrado gli inconvenienti, oggetto del presente studio, il laser a diodi correttamente usato è un valido strumento di aiuto sia per l’operatore, sia per il paziente.
Corrispondenza
Rolando Crippa
Reparto di Patologia Orale e Laserterapia
Istituto Stomatologico Italiano
via Pace, 21
20122 Milano
Tel+39 02 54176202 Fax +39 02 54176323
bibliografia
1. Romanos G, Nentwig GH. Diode laser (980 nm) in oral
and maxillofacial surgical procedures: clinical observations based on clinical applications. J Clin Laser Med Surg 1999;17:193-197.
2. Angiero F, Benedicenti S, Arcieri K, Bernè E. Head and neck hemangiomas in pediatric patients treated with endolesional 980-nm diode laser. Photomed Laser Surg 2009;27:553-559.
3. Angiero F, Benedicenti S, Romanos GE, Crippa R. Sialolithiasis of the submandibular salivary gland treated with the 819 to 830 nm diode laser. Photomed Laser Surg 2008;26,:517-521.
4. Angiero F, Benedicenti S, Romanos GE, Crippa R. Treatment of hemangioma of the head and neck with diode laser and forced dehydration with induced photocoagulation. Photomed Laser Surg 2008;26:113-118.
5. Eversole LR. Laser artifacts and diagnostic biopsy. Oral Surg Oral Med Oral Path Oral Radiol Endod 1997;83:639-640.
6. Vescovi P, Corcione L, Meleti M et al. Nd:YAG laser versus traditional scalpel. A preliminary histological analysis of specimens from the human oral mucosa. Lasers Med Sci 2010;15(in press).
7. Romeo U, Palaia G, Del Vecchio A et al. Effects of KTP laser on oral soft tissues. An in vitro study. Lasers Med Sci 2010;25:539-543.
8. Bornstein MM, Winzap-Kälin C, Cochran DL, Buser D. (2005). The CO2 laser for excisional biopsies of oral lesions: a case series study. Int J Periodontics Restorative Dent 2005;25:221-229.
9. Capodiferro S, Loiudice AM, Pilolli G et al. Diode laser excision of chondroid lipoma of the tongue with microscopic (conventional and confocal) analysis. Photomed. Laser Surg 2009;27:683-867.
10. Tuncer I, Őzçakir-Tomruk C, Şencift K, Çöloğlu S. Comparision of conventional surgery and CO2 laser on intraoral soft tissue pathologies and evaluation of the collateral thermal damage. Photomed Laser Surg 2010;28:75-79.
11. Zaffe D, Vitale MC, Martignone A, Scarpelli F, Botticelli AR. Morphological, histochemical and immunocytochemical study of CO2 and Er:YAG laser effect on oral soft tissues. Photomed Laser Surg 2004;22:185-189.
12. Matsumoto K, Suzuki H, Usami Y, Hattori M, Komori T. Histological evaluation of artifacts in tongue tissue produced by the CO2 laser and the electrotome. Photomed Laser Surg 2008;26:573-577.
13. Gandolfo S, Carbone M, Carrozzo M, Scamuzzi S. Biopsy technics in oral oncology: excisional or incisional biopsy? A critical review of the literature and the authors’ personal contribution. Minerva Stomatol 1993;42:69-75.
14. Capodiferro S, Maiorano E, Loiudice AM, Scarpelli F, Favia G. Oral laser surgical pathology: a preliminary study on the clinical advantages of diode laser and on the histopathological features of specimens evaluated by conventional and confocal laser scanning microscopy. Minerva Stomatol 2008;57:1-7.
15. Goharkhay K, Moritz A, Wilder-Smith P et al. Effects on oral soft tissue produced by a diode laser in vitro. Lasers Surg Med 1999;25:402-406.
16. White JM, Chaudhry SI, Kudler JJ, Sekandari N, Schoelch ML, Silverman S. Nd:Yag and CO2 laser therapy of oral mucosal lesions. J Clin Laser Med Surg 1998;16:299-304.
17. Rizoiu IM, Eversole LR, Kimmel AI. Effects of an erbium, chromium: yttrium, scandium, gallium, garnet laser on mucocutaneous soft tissues. Oral Surg Oral Med Oral Path Oral Radiol Endod 1996;82:386-395.
18. Fox CH, Johnson FB, Whiting J, Roller PP. Formaldehyde fixation. J Histochem Cytochem 1985;33:845-853.
19. Johnson RE, Sigman JD, Funk GF, Robinson RA, Hoffman HT. Quantification of surgical margin shrinkage in the oral cavity. Head Neck 1997;19:281-286.
20. Alonso FC, Jornet PL, Torres MJJ, Domingo AO. (2008). Analysis of the histopathological artifacts in punch biopsies of the normal oral mucosa. Med Oral Patol Oral Cir Bucal2008;1:636-639.