Management of a vertical maxillary atrophy with bone block grafting and sinus lifting
Fabrizio Colombo
dr.colombofabrizio@gmail.com
In un caso di atrofia ossea verticale e orizzontale come quello descritto nell’articolo, è possibile conseguire un successo terapeutico solo conoscendo e rispettando un attento protocollo operativo.
Riassunto
Le atrofie tridimensionali dei mascellari sono da sempre un limite nell’affrontare le riabilitazioni implanto-protesiche; il lavoro proposto dimostra come, in caso di atrofia ossea verticale e orizzontale, l’ottenimento di un successo terapeutico sia possibile solamente attraverso la conoscenza e il rispetto di un attento protocollo operativo. In particolare, la fase diagnostica iniziale pone le basi per un percorso clinico caratterizzato dall’esecuzione d’interventi chirurgici atti ad aumentare il volume dei tessuti duri e molli e il posizionamento di impianti endo-ossei; le fasi protesiche conclusive sono invece fondamentali per guidare l’anatomia dei tessuti ottenuti nel rispetto di forma e funzione dell’area da riabilitare. Il risultato clinico ottenuto in questo lavoro mostra la bontà del protocollo operativo descritto, ma propone una riflessione sulla complessità delle tecniche proposte che rendono drasticamente operatore-dipendente la procedura clinica illustrata.
Summary
Three-dimensional atrofhy of jawbone are always a limiting factor for fixed rehabilitation supported by implant; the case history proposed demonstrated that the successful therapy in case of bone vertical and horizontal atrophy, is achievable only using an accurate procedure. In particular, the diagnostic phase is the starting point of a clinical procedure characterized by the execution of oral surgery aimed to increase the volume of hard and soft tissue; the whereas final prosthetic phases are the essential procedure to drive the tissue anatomy through the observance of shape and functional of the rehabilitation area. The final result achieved in this case study shows the good outcome of procedures giving also demonstration of the complexity of technics and the particular relationship between procedures and driver.
La riabilitazione implanto-protesica di edentulie parziali o totali può attualmente essere considerata come una tecnica predicibile e garantibile nel lungo periodo¹,². Lo sviluppo negli ultimi decenni di tecniche chirurgiche rigenerative e ricostruttive ha permesso di affrontare casi clinici sempre più complessi e di trattare implanto-protesicamente anche pazienti con creste alveolari affette da atrofia ossea o rese tali da pregresse patologie infettive o da traumi. Tra i protocolli operativi sviluppati allo scopo di ricreare le condizioni cliniche favorevoli all’esecuzione di un’implantologia efficace e affidabile, in questo lavoro vengono descritte le ricostruzioni con innesti in blocco autologo e il rialzo di seno mascellare.
L’innesto in blocco di osso autologo è attualmente riconosciuta come la tecnica di incremento osseo che permette di ottenere i risultati più predicibili³,4. Il protocollo operativo impone di prelevare un blocco di osso da un sito donatore intraorale (zona retro morate, corpo mandibolare, branca montante, tuber o sinfisi mentoniera) o extra-orale nel caso di innesti di dimensioni maggiori (cresta iliaca, calvaria e tibia), di modellarlo e renderlo adattabile all’anatomia della superficie ossea ricevente, alla quale viene bloccato con dei sistemi meccanici di fissazione. L’elevazione del pavimento del seno mascellare è una tecnica rigenerativa applicabile ai settori latero-posteriori delle ossa mascellari atrofiche, al fine di risolvere carenze ossee verticali dovute a eccessiva pneumatizzazione dell’antro sinusale.
La tecnica contempla di eseguire un’antrostomia, la successiva elevazione della membrana di Schneider e il riempimento con innesto di osso autologo, eterologo o misto; la quantità e la qualità ossea dell’osso alveolare residuo sono discriminanti nella scelta del contestuale posizionamento degli impianti endo-ossei. La revisione della letteratura ha dimostrato come l’utilizzo di biomateriale eterologo particolato permetta il raggiungimento di risultati sovrapponibili a quelli ottenuti con il particolato autologo5. Scopo del seguente lavoro è di presentare un caso clinico che descriva il trattamento di un’atrofia verticale monolaterale latero-posteriore ripercorrendo il protocollo operativo chirurgico protesico, con particolare attenzione al management dei tessuti duri e molli.
Materiali e metodi
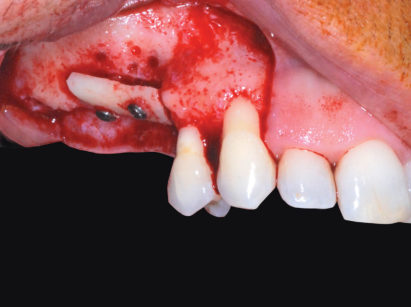
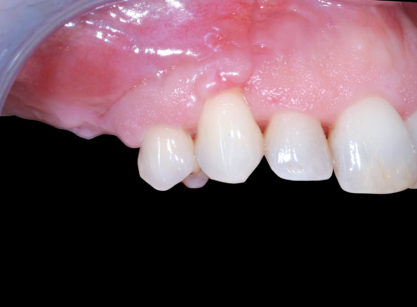
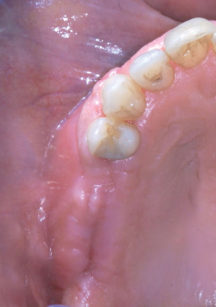
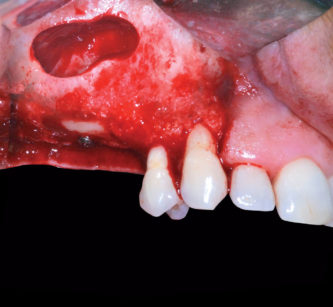
La paziente S.L. di anni 56 si presenta alla nostra osservazione lamentando un’incapacità funzionale all’atto masticatorio associata a un difetto estetico evidente durante il sorriso, conseguenza della mancanza di elementi dentari nell’arcata superiore destra; in prima istanza si esegue una valutazione anamnestica medica sistemica e odontoiatrica, che permetta di escludere controindicazioni assolute o relative ai trattamenti odontoiatrici e/o implanto-protesici. L’esame obiettivo, in prima visita, evidenzia la presenza di una sella monolaterale edentula nel mascellare superiore dx caratterizzata da assenza di elementi dentari 1.5, 1.6 e 1.7, la presenza di edentulie intercalate in regione IV quadrante con assenza di elementi dentari 4.4 e 4.6 e di terapie conservativo-endodontiche a carico di diversi elementi dentari presenti nel cavo orale esaminato; le parziali edentulie reperibili nel I e IV quadrante e l’assenza di conseguenti e opportune riabilitazioni protesiche hanno portato, nel tempo, un disequilibrio dei piani occlusali ideali. Sono rilevabili, infatti, la mesializzazione corono-radicolare dell’elemento 4.5 e la rotazione ed estrusione degli elementi dentari 4.7 e 4.8 (anch’essi mesializzati) (Figure 1, 2, 3).
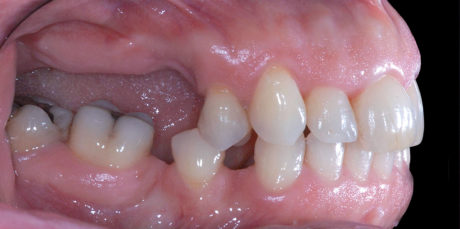
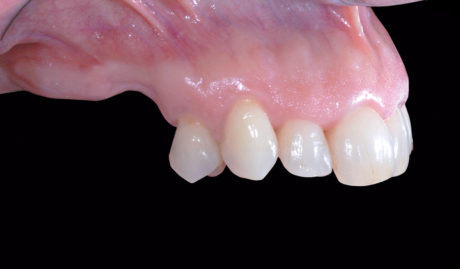
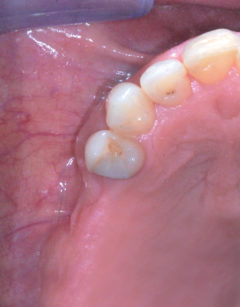
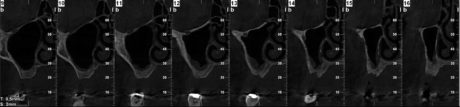
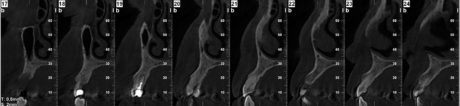
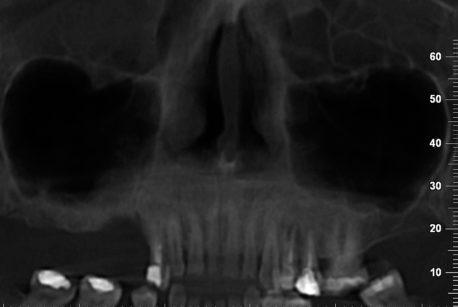
L’approccio diagnostico iniziale è completato con lo studio di rx endo-orali, di un’ortopantomografia e di una T. C. Cone Beam. Questi esami radiografici evidenziano nel complesso una situazione parodontale ottimale, definibile in linea con l’età della paziente e descrivono nel dettaglio l’atrofia verticale che caratterizza la regione edentula del I quadrante (Figura 4). In particolare, la carenza ossea verticale rilevata all’esame obiettivo è confermata anche radiograficamente ed è la conseguenza di un riassorbimento osseo crestale in senso apicale associato a un’eccessiva pneumatizzazione del seno mascellare dx. La richiesta del paziente è orientata verso una terapia fissa ed esclude qualsiasi tipo di soluzione protesica rimovibile; quest’esigenza ci porta a formulare una strategia ad approccio multidisciplinare, che contempli un recupero per mezzo di terapia ortognatodontica degli spazi protesici in regione IV quadrante e la successiva riabilitazione implanto-protesica delle emiarcate dentarie superiore e inferiore destra. La scarsa motivazione della paziente ad affrontare l’ortodonzia dirotta il piano di trattamento verso una terapia di compromesso, che si limita a riabilitare il settore edentulo riguardante il I quadrante, in particolare gli elementi dentari 1.5 e 1.6.
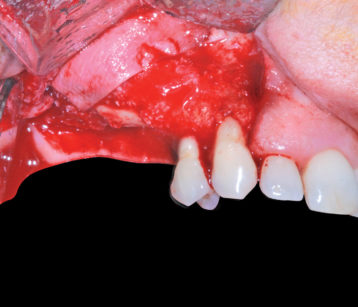
La ceratura diagnostica confezionata in fase di studio del caso mostra come il deficit osseo verticale presente vincoli l’anatomia degli elementi dentari da riabilitare rendendoli lunghi, sgradevoli esteticamente e con papille interdentali carenti. Queste considerazioni preliminari costituiscono indicazione per affrontare l’atrofia in questione secondo un approccio combinato volto a ricostruire il processo alveolare in senso crestale (con un innesto in blocco) e in senso apicale (con un rialzo di seno mascellare destro); la terapia descritta permetterà di raggiungere una corretta dimensione delle corone protesiche di 1.5 e 1.6, condizione anatomica in grado di consentire un rapporto impianto-corona favorevole, una facile mantenibilità igienica del manufatto protesico nel tempo e un gradevole impatto estetico. La scelta del timing e delle tecniche chirurgiche da utilizzare per la risoluzione del caso è il frutto di considerazioni cliniche volte alla riduzione dell’invasività nel rispetto dei tempi e meccanismi biologici della guarigione. Si decide, di conseguenza, di affrontare il difetto osseo in questione in due distinti tempi chirurgici: il primo è volto al trattamento dell’atrofia verticale crestale (probabile esito di una pregressa sofferenza endo-parodontale dell’elemento 1.5) ed è eseguito con un innesto di osso autologo in blocco prelevato dal corpo dell’emi-mandibola inferiore dx. Il secondo, a guarigione dell’innesto avvenuta, permette di ottenere un’altezza adeguata a ospitare gli impianti della lunghezza appropriata ed è eseguito per mezzo di un rialzo di seno mascellare dx ad approccio laterale con contestuale inserimento delle fixture. La prima seduta operativa ha dunque lo scopo di risolvere l’atrofia ossea in senso crestale. Previa inoculazione di anestesia loco-regionale con vasocostrittore (1:100.000) abbinata a una sedazione cosciente endovenosa, si disegna un lembo crestale a tutto spessore che si estende dalle papilla distale dell’elemento dentario 1.4 fino alla regione edentula di 1.8; la separazione della gengiva cheratinizzata dovrà favorire la quota di tessuto cheratinizzato palatino, in modo da poter avere un abbondante scivolo palatale che rappresenti un solido ancoraggio durante le successive fasi di sutura.
I rilasci verticali vengono localizzati in regione 1.3 mesiale e 1.8 e si distendono, con andamento parallelo all’asse di vascolarizzazione, fino a raggiungere la mucosa alveolare. Lo scollamento a tutto spessore del lembo scolpito permette di ottenere la scheletrizzazione del mascellare ed evidenziare l’atrofia da trattare che risulta maggiormente severa nella regione più prossima agli elementi dentari residui (Figura 5); la preparazione del sito ricevente è eseguita ripulendo manualmente le corticali ossee da eventuali frustuli di connettivo ancora presenti e perforando la superficie ossea con una fresa rosetta del diametro di 1.2 mm, irrigata con soluzione fisiologica refrigerata.
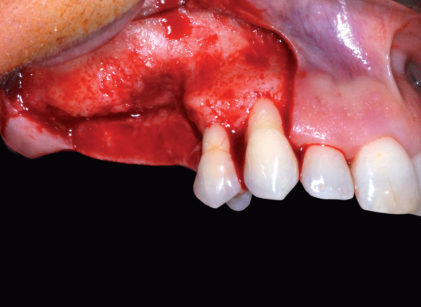
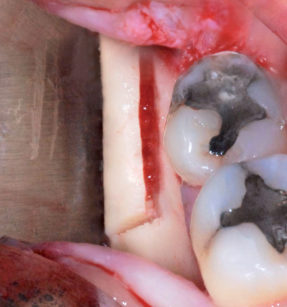
I tessuti molli vengono trattati con incisioni periostali di rilascio che garantiscano una passivazione tale da impedire trazioni dei lembi durante le fasi di guarigione, scongiurando il rischio di dilacerazione della ferita chirurgica e il conseguente fallimento della terapia. La regione donatrice selezionata è quella del corpo emi-mandibolare destro (Figura 6); la prossimità delle ferite chirurgiche dell’area donatrice e di quella ricevente riduce la morbilità post-operatoria ed è, in presenza di buona disponibilità ossea, fattore discriminante nella scelta dell’area di prelievo. L’accesso chirurgico è effettuato grazie a un lembo a tutto spessore intrasulculare disegnato zona 4.7-4.8 con svincolo di rilascio distale al 4.8. Dopo aver scollato il lembo muco-periosteo e avere identificato l’area donatrice si descrivono le corticotomie che delimitano l’osso da prelevare; a questo scopo i vantaggi ottenuti con un sistema di taglio piezoelettrico sono ampliamente documentati in letteratura6.
Il passaggio successivo è l’asportazione del blocco osseo con l’ausilio di scalpello e percussore.
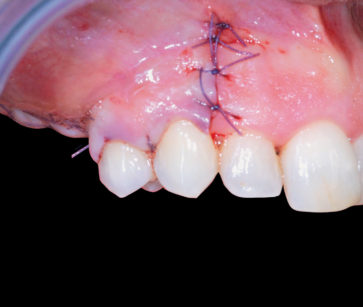
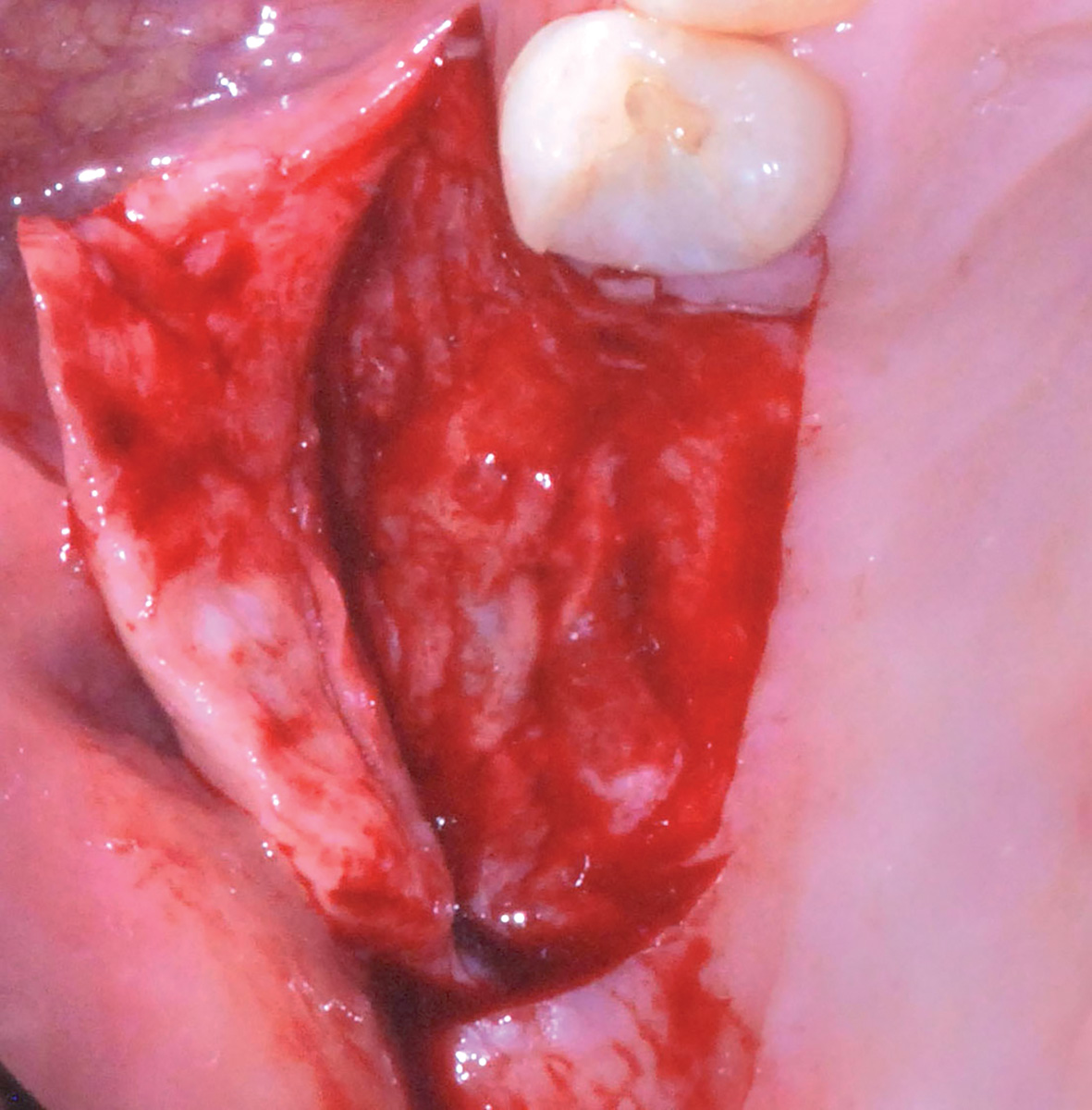
Dopo aver levigato le eventuali asperità ossee presenti nella regione di prelievo e avere controllato il sanguinamento fino al raggiungimento di un coagulo stabile, i lembi di accesso vengono suturati con un plurifilamento sintetico riassorbibile (Vicryl 5/0) e tecnica a punti staccati. La conseguente fase operatoria è dedicata all’adattamento del blocco osseo da innestare e alla sua fissazione al mascellare da ricostruire (Figura 7); in particolare, l’ermeticità del contatto superficiale tra il moncone osseo innestato e il letto ricevente sul quale è adagiato e la stabilità conferitagli dall’azione delle viti di fissazione sono fattori determinanti per il successo della terapia chirurgica descritta. L’inevitabile presenza di micro-gaps tra l’innesto in situ e l’osso mascellare viene trattata ricoprendo la superficie della ricostruzione eseguita con osso eterologo particolato («Bioss Geistlich» granulometria 0,25-1 mm) e posizionando una membrana riassorbibile eterologa di collagene suino («Biogide Geistlich» 25 x 25) (Figure 8, 9); tale perfezionamento dell’innesto sembra impedire al tessuto connettivo di infiltrarsi negli strati più superficiali della ricostruzione inficiandone le caratteristiche della guarigione finale7. La sutura finale eseguita con plurifilamento sintetico riassorbibile (Vicryl 5/0) con tecnica a materassaio orizzontale e punti singoli staccati di sicurezza, garantisce ermeticità di chiusura dei lembi (Figura 10). Le visite di controllo effettuate nell’immediato post-operatorio evidenziano una fisiologica guarigione della ferita e l’assenza di segni di sofferenza considerati non in linea con il decorso post chirurgico; la rimozione sutura è eseguita al 15° giorno dalla seduta operatoria (Figure 11, 12). Durante i successivi sei mesi attendiamo la guarigione osservando periodicamente la regione operata al fine di escludere complicanze post-operatorie tardive.
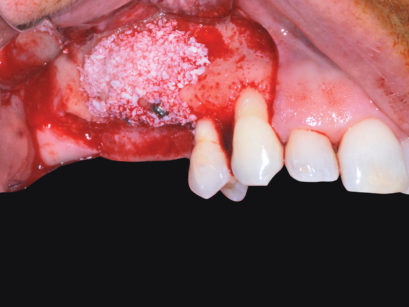
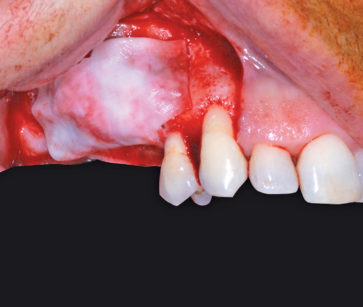
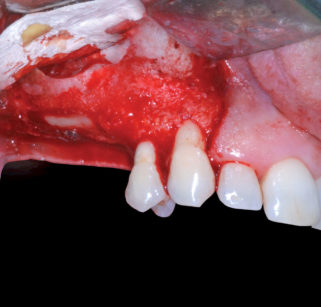
Al termine di questo periodo l’esame obiettivo e le indagini radiografiche di primo livello eseguite possono far supporre una corretta integrazione dell’osso innestato (Figura 13).
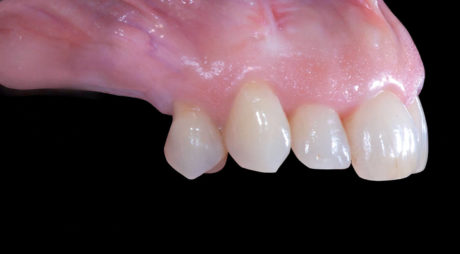
Viene a questo punto programmato il secondo intervento chirurgico di rialzo di seno mascellare e contestuale inserimento di impianti endo-ossei. Le tecniche di anestesia plessica e i farmaci già utilizzati e descritti in precedenza ci permettono di ottenere il controllo dell’analgesia e una vasocostrizione tale da rendere il campo operatorio il più esangue possibile. Il lembo di accesso a tutto spessore è disegnato sull’esito cicatriziale del lembo eseguito per il primo intervento d’innesto osseo a blocco. Il successivo scollamento a tutto spessore del lembo muco-periosteo consente di apprezzare l’effettiva guarigione dell’aumento osseo eseguito in precedenza e di escludere riassorbimenti volumetrici che avrebbero condizionato il risultato finale della terapia (Figure 14, 15); a tale proposito è importante sottolineare come la testa della vite di fissazione crestale funga da indicatore per identificare un ipotetico riassorbimento dell’innesto osseo e, nel caso di successo terapeutico, il contatto tra essi dovrà mantenersi intimo come il giorno dell’intervento.
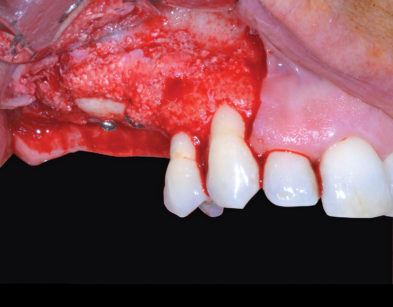
La scheletrizzazione della corticale vestibolare del processo alveolare permette, per mezzo di una fresa diamantata del diametro di 2 mm, di disegnare un’antrostomia di accesso al seno mascellare, circoscrivendo un’isola di tessuto osseo mobile rispetto alla corticale a esso contigua (Figura 16).
Lo scollamento della membrana di Schneider, nel caso specifico, si esegue con strumenti manuali e procede dal segmento craniale per continuare con quello mesiale e distale e concludere con quello caudale. Diversi studi scientifici hanno dimostrato come lo scollamento della mucosa sia da considerarsi efficace solo quando riesca a esporre la parete mediale del seno mascellare. L’esposizione di questa regione, infatti, permette di ottenere un aumento della vascolarizzazione durante le fasi di guarigione, una maggiore stabilità dell’innesto e, grazie al raggiungimento di un’ottimale passivazione e detensione della membrana sinusale, prevenire ulteriori scollamenti esercitati dalla pressione d’inserimento dell’innesto osseo particolato, riducendo il rischio di perforazione (difficilmente identificabili a questo punto della chirurgia)5, 8.
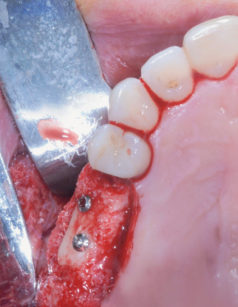
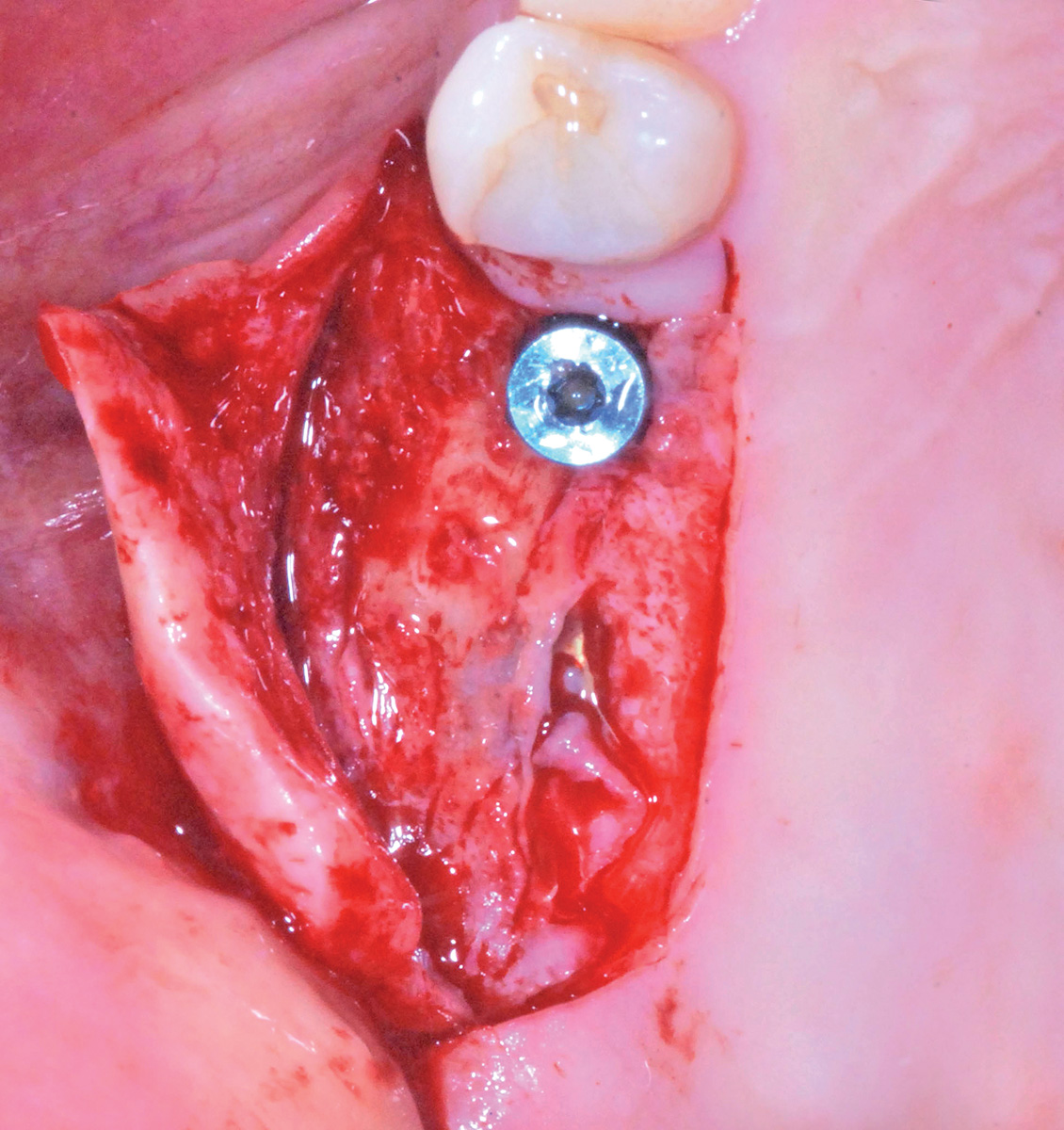
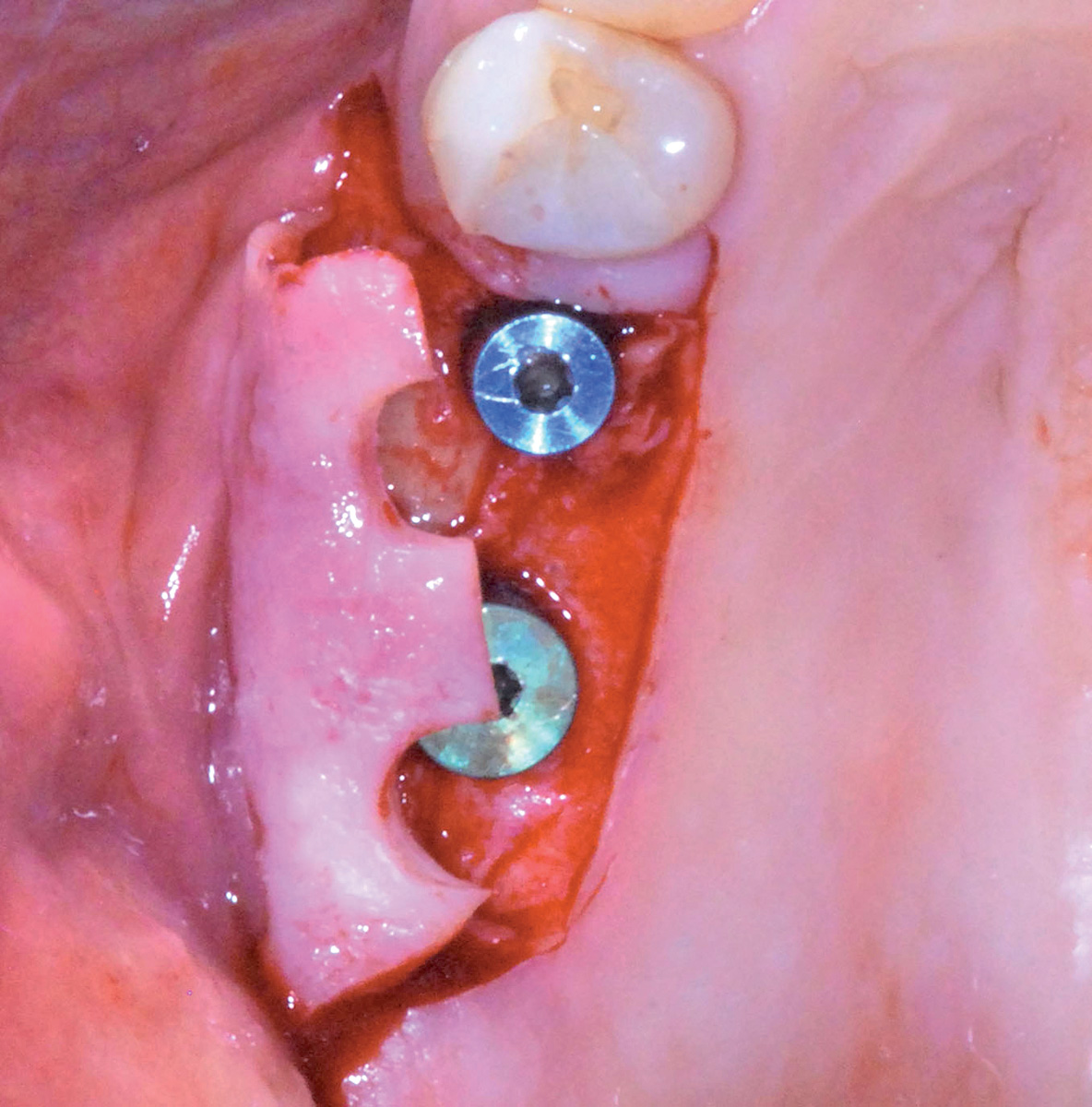
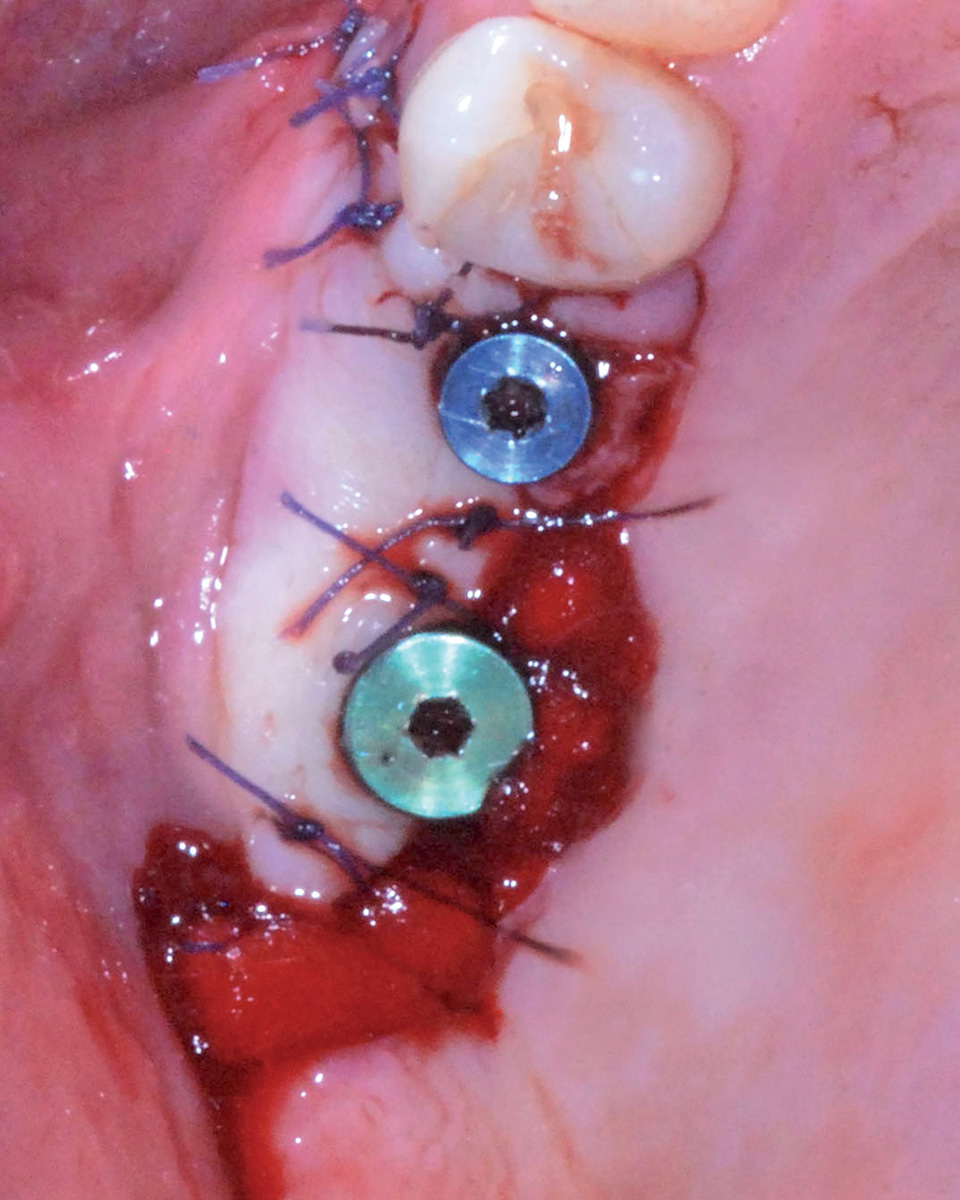
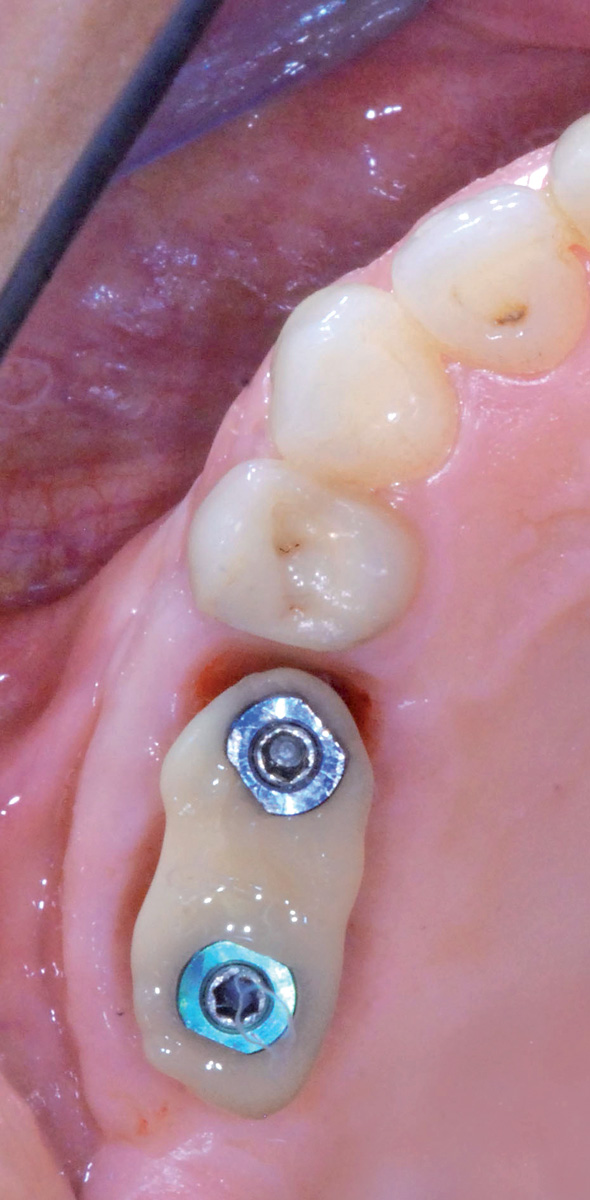
Una volta scollata la membrana sinusale si controlla la sua integrità durante gli atti respiratori. Grazie all’utilizzo di strumenti rotanti guidati da una mascherina chirurgica precedentemente confezionata, viene perfezionata la preparazione dei siti implantari in posizione 1.5 e 1.6; durante questa fase è importante proteggere la membrana sinusale in precedenza scollata, che potrebbe essere accidentalmente perforata dalla punta delle frese utilizzate. Il caso clinico descritto propone l’utilizzo di due impianti di marca «Idi Evolution» modello «Stone» delle misure di 3,75 x 12 per l’impianto in posizione 1.5 e di 5 x 12 per quello in posizione 1.6 (Figura 20), entrambi inseriti con l’impiego dell’apposito motore chirurgico «TMM2». Il sistema, grazie a un inserto «lettore» utilizzato durante le prime fasi di preparazione osteotomica dei siti implantari, permette di classificare la tipologia ossea e di modulare, di conseguenza, la sottopreparazione per ottenere la stabilità primaria desiderata9. Ultimata la preparazione osteotomica, si procede con il posizionamento di una membrana riassorbibile eterologa di collagene suino («Biogide Geistlich») a protezione della membrana di Schneider (Figura 17) e con l’inserimento di un innesto di osso eterologo di origine bovina a granulometria mista («Bioss Geistlich») (Figura 18); il successivo inserimento degli impianti viene eseguito ponendo particolare attenzione al torque sviluppato dalle fixture durante il procedere all’interno del tunnel preparato in precedenza e assicurandosi che i valori ottenuti possano garantire una buona guarigione post-operatoria. Le fasi successive consistono nella zeppatura del biomateriale in granuli nella regione laterale del seno mascellare, la ricopertura dell’innesto ultimato con una membrana riassorbibile («Biogide Geistlich») (Figura 19) e la chiusura ermetica dei lembi di accesso grazie a una sutura eseguita a punti singoli staccati e a materassaio orizzontale in Vicryl 5/0 Ethicon.
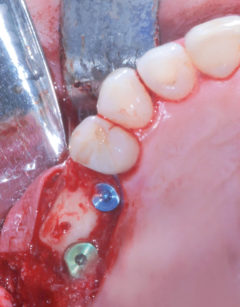
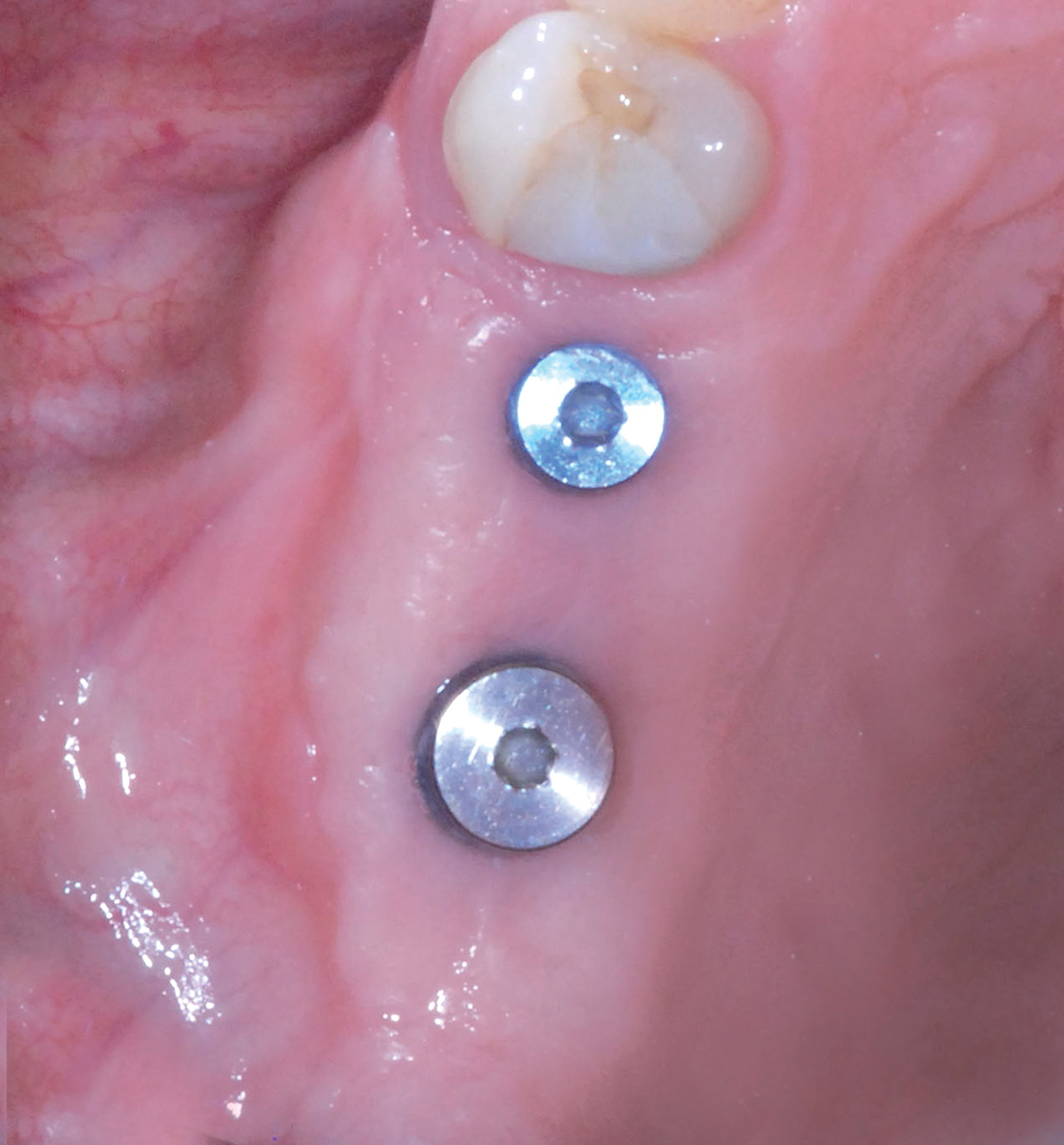
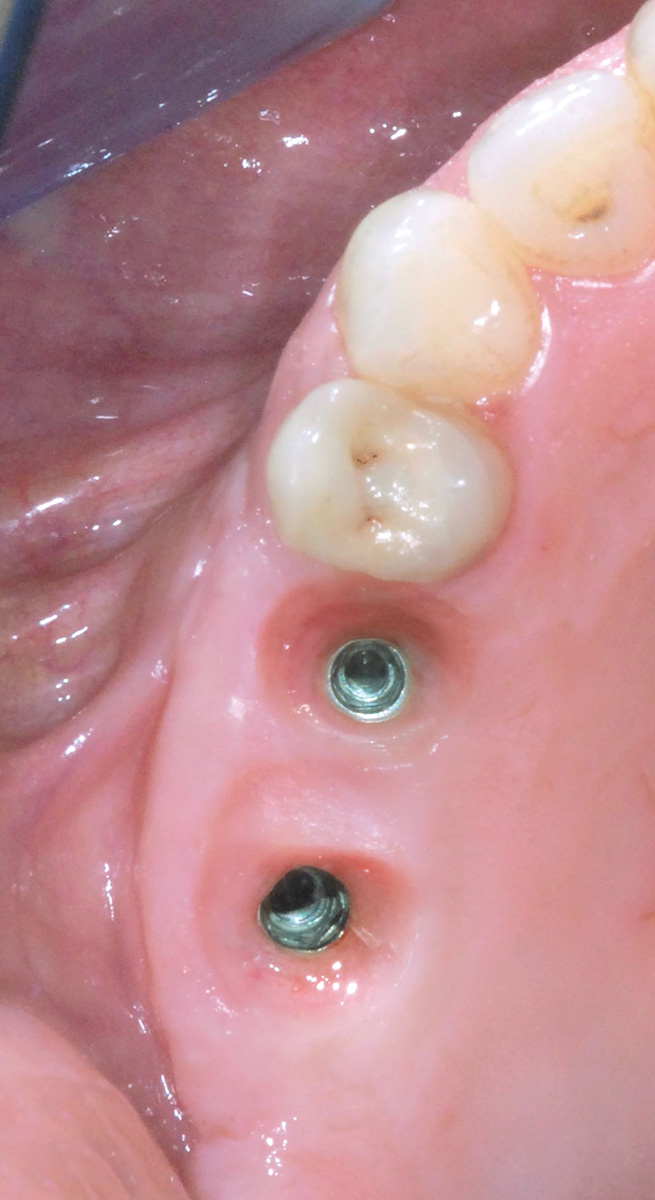
I controlli della ferita nel postoperatorio evidenziano una guarigione fisiologica. A 8 mesi dall’esecuzione dell’intervento di rialzo di seno mascellare si procede con la riapertura degli impianti grazie a un lembo trapezoidale peduncolato, eseguito a mezzo spessore, che permetta di recuperare tessuto cheratinizzato dal versante palatale e spostarlo su quello vestibolare (Figura 21a-e); tale procedura ha lo scopo di ripristinare i corretti rapporti muco-gengivali alterati in seguito ai rilasci periostali eseguiti nelle due precedenti sedute chirurgiche. Per facilitare la stabilizzazione della gengiva in fase di sutura, la regione crestale del lembo vestibolare viene incisa disegnando due emi-circonferenze che permettano al tessuto di adattarsi con precisione a forma e dimensione dei monconi di guarigione utilizzati. Le successive fasi operative hanno lo scopo di perfezionare l’integrazione degli impianti e dell’innesto per mezzo di un carico protesico progressivo e raggiungere un condizionamento dei tessuti molli tali da renderli esteticamente gradevoli; l’utilizzo di una protesi provvisoria fissa avvitata confezionata in resina acrilica è dunque una tappa obbligata (Figura 22).
A sei mesi dalla protesizzazione provvisoria viene rilevata un’impronta definitiva in polietere che vada a raccogliere nel dettaglio la nuova anatomia dei tessuti molli perimplantari, ottenuta grazie al condizionamento conferitogli dalla protesi provvisoria (Figura 23a-c). La scelta del manufatto protesico definitivo ricade, nel caso presentato, sulle corone di 1.5 e 1.6 eseguite in metallo ceramica avvitate.
Risultati
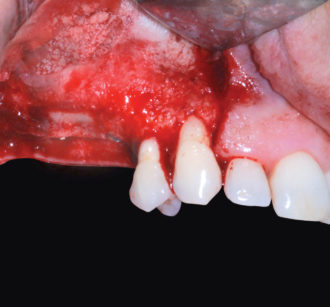
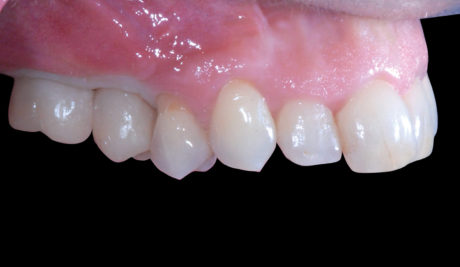
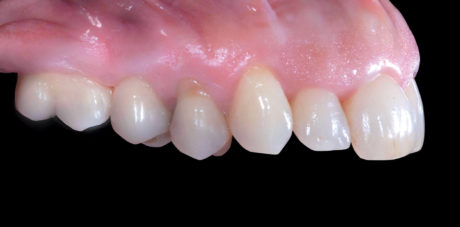
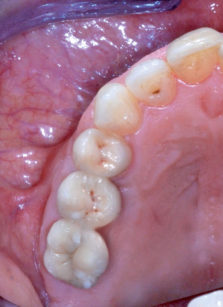
L’obiettivo di ripristinare la funzione masticatoria ed estetica della paziente è stato raggiunto e, a 12 mesi dalla finalizzazione del lavoro, mantenuto (Figure 24, 25).
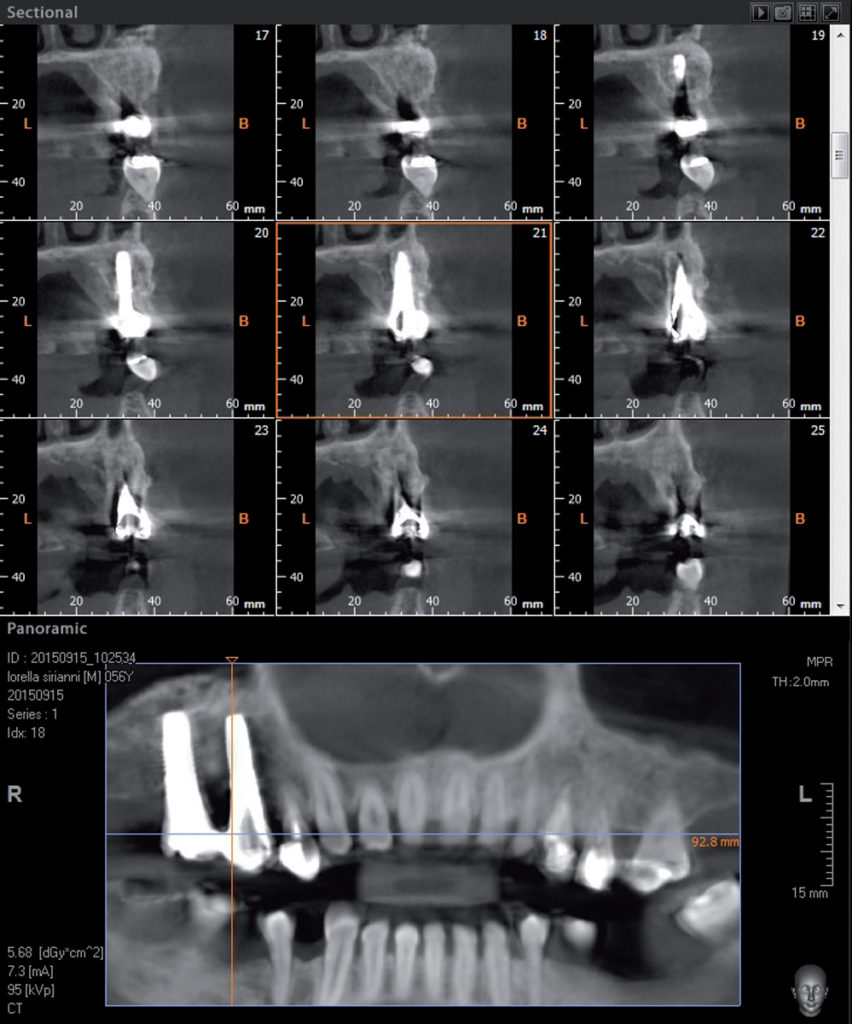
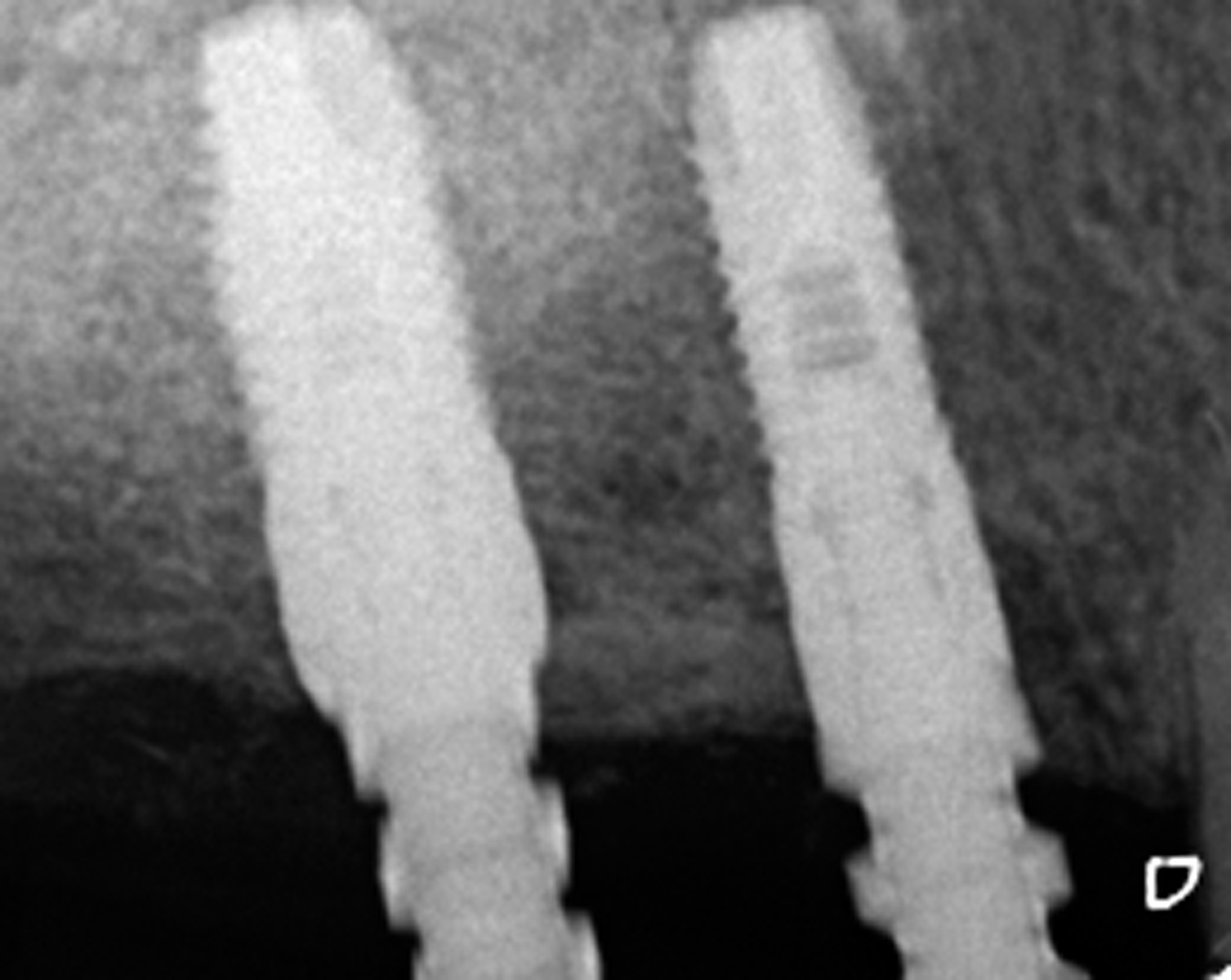
L’indagine radiologica tridimensionale dei siti trattati mostra l’ottenimento di un aumento osseo verticale; in particolare, la regione crestale del processo alveolare risulta avere raggiunto una quota di osso neoformato di circa 4-5 mm grazie all’intervento di innesto a blocco, mentre quella apicale, trattata con rialzo di seno mascellare, presenta un incremento di circa 7-8 mm. È riscontrabile anche un aumento del volume osseo orizzontale in senso vestibolare, requisito fondamentale per la stabilità dimensionale dei tessuti duri e molli nel lungo periodo. La rigenerazione ossea apprezzabile dalla T.C. mostra una corticalizzazione dell’osso neoformato (Figura 26).
Clinicamente è possibile apprezzare la bio-integrazione del manufatto protesico grazie alla presenza di voluminose papille interdentali, di una lunghezza delle corone protesiche paragonabile a quella delle corone cliniche degli elementi dentari adiacenti e alla presenza di tessuto gengivale cheratinizzato circonferenzialmente all’emergenza implantare. Forma e colore del manufatto protesico possono essere considerate congrue.
Conclusioni
Il risultato prioritario da raggiungere per la risoluzione dell’atrofia presentata nel caso clinico descritto è la ricostruzione verticale e orizzontale del processo alveolare in regione 1.5.
La riabilitazione implanto-protesica altrimenti ottenuta avrebbe determinato un’emergenza della fixture troppo apicale, con conseguente risultato protesico insoddisfacente; in particolare, l’eccessiva lunghezza della corona clinica degli elementi in questione avrebbe determinato uno sgradevole impatto estetico, l’assenza di papille interprossimali e difficoltà nel corretto mantenimento igienico per lo sfavorevole profilo di emergenza. Probabilmente anche la biomeccanica del funzionamento implantare si sarebbe rivelata non favorevole nel lungo periodo, a causa di un eccessivo rapporto corona protesica/impianto. Il tempo intercorso tra l’esecuzione della ricostruzione e il posizionamento degli impianti ha consentito di ottenere una corretta guarigione dei tessuti molli e un adeguato trofismo degli stessi per le successive fasi chirurgiche e protesiche. La fase di riapertura a osteointegrazione degli impianti avvenuta è volta al posizionamento vestibolare della maggior quota di tessuto cheratinizzato possibile, al fine di garantire la presenza di un collare protettivo alla regione cervicale della fixture che sappiamo essere la più vulnerabile; la fase protesica provvisoria contempla l’utilizzo di un protocollo a carico progressivo ed è volta al condizionamento delle parabole gengivali fino all’ottenimento della festonatura adeguata. In conclusione è possibile affermare che la tecnica descritta permetta, quando attentamente protocollata, di raggiungere un risultato predicibile e mantenibile nel tempo; i lunghi tempi di maturazione dei tessuti duri e molli, l’elevata morbilità post-operatoria e la tecnica chirurgica estremamente operatore dipendente ne limitano le indicazioni a casi clinici ben selezionati.
1. Albrektsson T, Zarb G, Worthington P, Eriksson AR. Thelong term efficacy of currently used dental implants: A review and proposed criteria of success. Int J Oral Maxillofac Implants 1986; 1:11–25.
2. Becktor J, Isaksson S, Sennerby L. Survival analysis of endosseous implants in grafted and nongrafted
edentulous maxillae. Int J Oral Maxillofac Implants 2004; 19:107–115.
3. Listrom RD & Symington JS. Osseointegrated dental implants in conjunction with bone grafts. International Journal of Oral and Maxillofacial. Surgery 1988; 17: 116-118.
4. Lock MS & Kent JN. Sinus augmentation for dental implants: the use of autogenous bone. Journal of Maxil- lofacial. Surgery 1997; 55:1281-1286.
5. Testori T, Del Fabbro M, Taschieri S, Francetti L, Weinstein R. Il Rialzo di Seno Mascellare. Italian Oral Surgery 2005; 1: 39-48.
6. Vercellotti T. Technological characteristics and clinical indications of piezoelectric bone surgery. Minerva Stomatol 2004 May; 53(5): 207-14.
7. Maiorana C, Beretta M, Grossi GB, Santoro F, Herford AS, Nagursky H, Cicciù M. Histomorphometric Evaluation of Anorganic Bovine Bone Coverage to Reduce Autogenous Grafts Resorption: Preliminary Results. Open Dent J. 2011; 5:71-78.
8. Margolin MD, Cogan AG, Taylor M, Buck D, McAllister TN, Toth C, McAllister BS. Maxillary sinus augmentation in the non-human primate: a comparative radiographic and histologic study between ricombinant human osteogenic protein-1 and natural bone mineral. J Periodontol 1998, vol. 69;8:911-919.
9. Di Stefano D, Ricci L, Iezzi G, Perrotti V, Arosio P. Valutazione della densità ossea e della stabilità implantare mediante l’utilizzo di un nuovo motore implantare. Studio pilota su 230 pazienti e 622 impianti. Implantologia 2011; 3: 21-29.






Sono una donna di 46 anni edendula completa per un problema di parodontite …purtroppo c è un atrofia ossea di terzo grado….che purtroppo ha cambiato il viso facendolo diventare vecchio…come posso tornare ad avere un sorriso che mi faccia stare bene e far si che non mi sento a disagio in mezzo alla gente? Help me non so più cosa fare! Chi può aiutarmi a sorridere ed avere un aspetto più giovane!