Afronte del continuo sviluppo di nuovi sistemi adesivi, nonché di nuovi materiali compositi e ceramici in odontoiatria, la gamma di indicazioni cliniche per tutti i tipi di restauri si è ampliata progressivamente. Uno dei più importanti parametri di successo1 è la quantità di smalto conservata. Le faccette in ceramica sono considerate la tipologia di restauro indiretto meno invasiva. L’utilizzo corretto delle faccette in PLV produce risultati estetici eccellenti e questa modalità di trattamento è un metodo consolidato per i restauri conservativi di denti anteriori malformati, discolorati, disallineati, fratturati e usurati2.
Oggigiorno l’uso di nuovi sistemi adesivi e un design corretto della preparazione (con margini in smalto) semplifica i restauri con una perdita minima di struttura dentale sana e consente di ottenere un tasso di successo complessivo del 94-97%1. Secondo Magne e Belser2 le principali indicazioni cliniche per le faccette in laminato di porcellana (PVL) sono classificabili in tre categorie:
- tipo 1, substrato scuro, denti resistenti a sbiancamento, discolorazione da tetracicline ecc.;
- tipo 2, denti che richiedono variazioni morfologiche, denti conoidali, diastemi ecc.;
- tipo 3, perdita coronale più estesa della struttura dentale, denti erosi (principalmente dentina) ecc.
Quando si considera il ricorso a procedure estetiche, è sempre indispensabile analizzare correttamente la relazione tra viso, labbra e denti, soprattutto quando è necessario ridisegnare la morfologia dentale. In genere a questo scopo viene eseguito un controllo intraorale (mock-up) della ceratura preliminare prodotta dall’odontotecnico. Una volta che le modifiche desiderate sono state controllate intraoralmente, discusse e approvate dal paziente, il trattamento diventa semplice. Prima di finalizzare e consegnare i restauri definitivi è necessario analizzare nuovamente la relazione tra le varie interfacce, viso e labbra con i nuovi denti restaurati.
Nelle situazioni cliniche in cui il design della preparazione include la dentina, si potrebbe manifestare sensibilità durante le fasi del trattamento e della prova intraorale. In questo caso è necessaria l’anestesia locale, ma l’immobilizzazione delle labbra impedisce la valutazione dinamica del sorriso. I risultati estetici finali potrebbero non soddisfare le aspettative del paziente se le modifiche desiderate non vengono valutate nel quadro complessivo a causa dell’anestesia parziale o totale dei tessuti periorali. In letteratura1,3 sono riportati tassi di successo elevati delle PLV anche con la dentina esposta, a condizione che lo smalto periferico sia incluso nella preparazione.
Le preparazioni minimamente invasive sono l’obiettivo di tutti i trattamenti, soprattutto nel settore anteriore, insieme all’integrazione estetica dei restauri per un sorriso piacevole.
La tecnica anestetica tradizionale per i denti anteriori superiori prevede l’infiltrazione dell’anestetico nella plica vestibolare; in questo modo, però, oltre ai denti interessati e ai tessuti parodontali vengono anestetizzati anche i tessuti molli periorali (labbra, guance ecc.). Questo impedisce una corretta valutazione dinamica del sorriso e della relazione tra le interfacce.
Il presente articolo descrive l’importanza di mantenere sensibili i tessuti periorali circostanti durante la valutazione funzionale, fonetica ed estetica dei restauri dei denti anteriori superiori e della loro integrazione con i tessuti circostanti.
Un nuovo approccio per l’anestesia dentale nel settore anteriore è stato descritto in letteratura4-7 con l’uso di un dispositivo di erogazione di anestetico locale a controllo computerizzato (C-CLAD, Computerized Controlled Local Anesthetic Device) denominato sistema Wand. Fin dalle prime applicazioni del nuovo sistema è risultata evidente la possibilità di influenzare sensibilmente la percezione soggettiva del dolore nei pazienti e il risultato di un’iniezione dentale mediante il controllo preciso di due variabili: la pressione e la velocità di flusso del fluido, che sono definite “dinamica dei fluidi” di un’iniezione dentale. Il controllo della dinamica dei fluidi durante l’iniezione comporta numerosi vantaggi8, compresa una diffusione più efficace dell’anestetico e la possibilità di depositare volumi maggiori di soluzione con una distensione minima dei tessuti. Queste osservazioni hanno portato allo sviluppo di nuove tecniche di iniezione, come gli approcci palatali per i denti superiori e un’iniezione modificata per l’anestesia intraligamentare (iniezione nel legamento parodontale-anestesia nel singolo dente). Il vantaggio principale degli approcci palatali, oltre alla bassa percezione del dolore durante l’iniezione, è l’anestesia dei denti senza effetto sui tessuti periorali che mantengono la propria funzionalità.
In letteratura sono stati descritti due nuovi approcci9,10 per i denti superiori utilizzando il sistema Wand: l’approccio palatale per il nervo alveolare superiore antero-mediale (AMSA) e l’approccio palatale per il nervo superiore anteriore (P-ASA). Entrambe queste tecniche saranno spiegate nel dettaglio attraverso la presentazione di un caso clinico con restauro dei denti anteriori superiori mediante faccette in laminato di porcellana.
Saranno illustrati l’importanza di mantenere la funzionalità dei tessuti periorali durante l’analisi del sorriso e il valore del sistema Wand.
Il sistema Wand
Il primo dispositivo di erogazione di anestetico locale a controllo computerizzato (C-CLAD, Computerized Controlled Local Anesthetic Device) è stato introdotto nel 1997 e denominato “sistema Wand”. È stato progettato per migliorare l’ergonomia e la precisione durante l’iniezione e per ridurre il dolore soggettivo del paziente. Il lancio del sistema Wand STA (Single Tooth Anesthesia-anestesia nel singolo dente) nel 2007 ha rappresentato un miglioramento significativo nella tecnologia C-CLAD. Nel sistema Wand STA è stata integrata la tecnologia di rilevamento della pressione dinamica (DPS) che consente un monitoraggio preciso e il controllo della pressione del fluido a livello della punta dell’ago durante l’iniezione11. La pressione del fluido consente l’identificazione di determinate posizioni anatomiche e di diversi tipi di tessuti.
Questa informazione sulla pressione è costantemente disponibile al clinico grazie agli indicatori visivi e sonori e offre un feed-back in tempo reale sulla posizione dell’ago. Tutte le tecniche di iniezione tradizionali possono essere eseguite con questo sistema in aggiunta alle nuove tecniche citate.
Nervo alveolare superiore antero-mediale (AMSA)
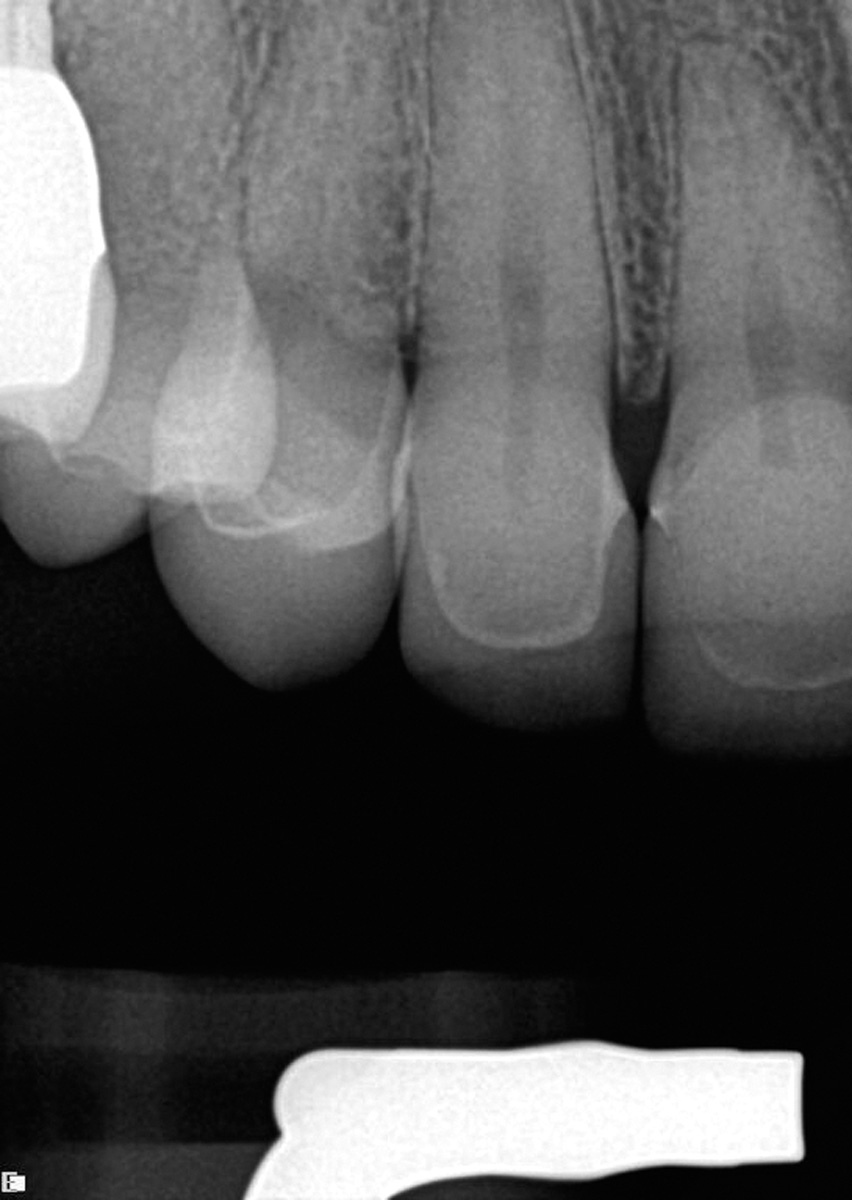
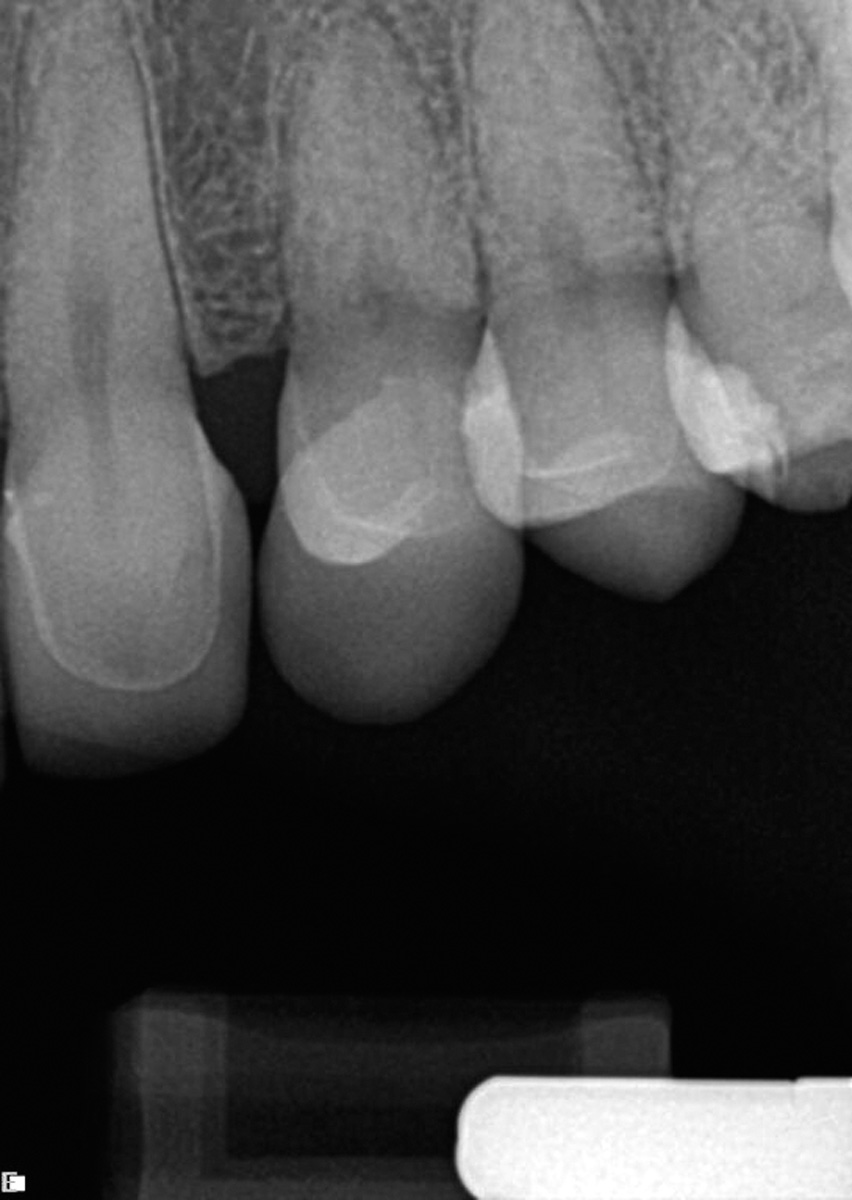
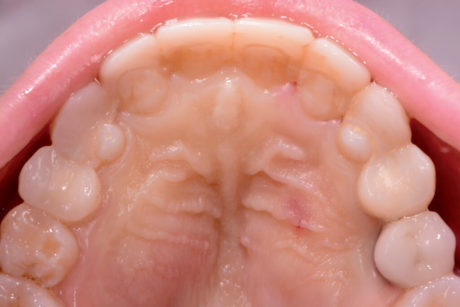
Questa tecnica consente di praticare un’anestesia pulpare in più denti superiori (incisivi, canini e premolari) con una singola iniezione. Il sito dell’iniezione è il palato duro, a metà di una linea immaginaria che collega la sutura palatale mediana al margine gengivale libero tra i due premolari (Figure 1, 2).
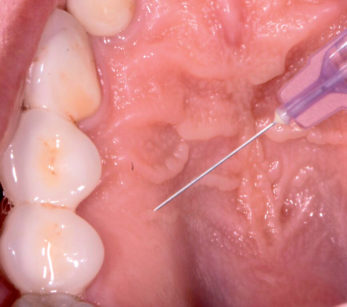
Nervo alveolare superiore anteriore-approccio palatale (P-ASA)
Con questo approccio è possibile anestetizzare sei denti anteriori, la gengiva e il mucoperiostio, incluso un terzo del palato anteriore e dei tessuti vestibolari, con una sola iniezione. L’ago deve essere posizionato nella papilla incisiva e la penetrazione nel canale incisivo è indispensabile per un effetto ottimale.
È noto12 che l’iniezione nella papilla incisiva o nell’area del palato (tessuti densi) è associata a un dolore considerevole.
Il sistema Wand consente di praticare questa iniezione con una sensibilità e un fastidio notevolmente ridotti per il paziente grazie al controllo dinamico dei fluidi durante la somministrazione. Una delle principali cause di dolore, soprattutto nei tessuti densi, è la distensione dei tessuti durante la somministrazione e la diffusione della soluzione anestetica.
Questa tecnologica consente una diffusione lenta della soluzione a velocità costante e controllata con una distensione minima se non nulla dei tessuti.
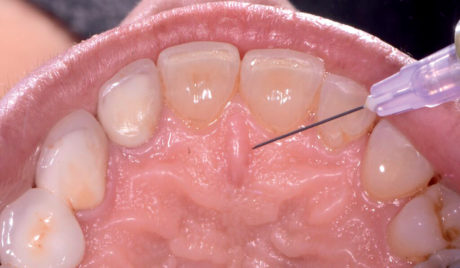
Presentazione del caso clinico
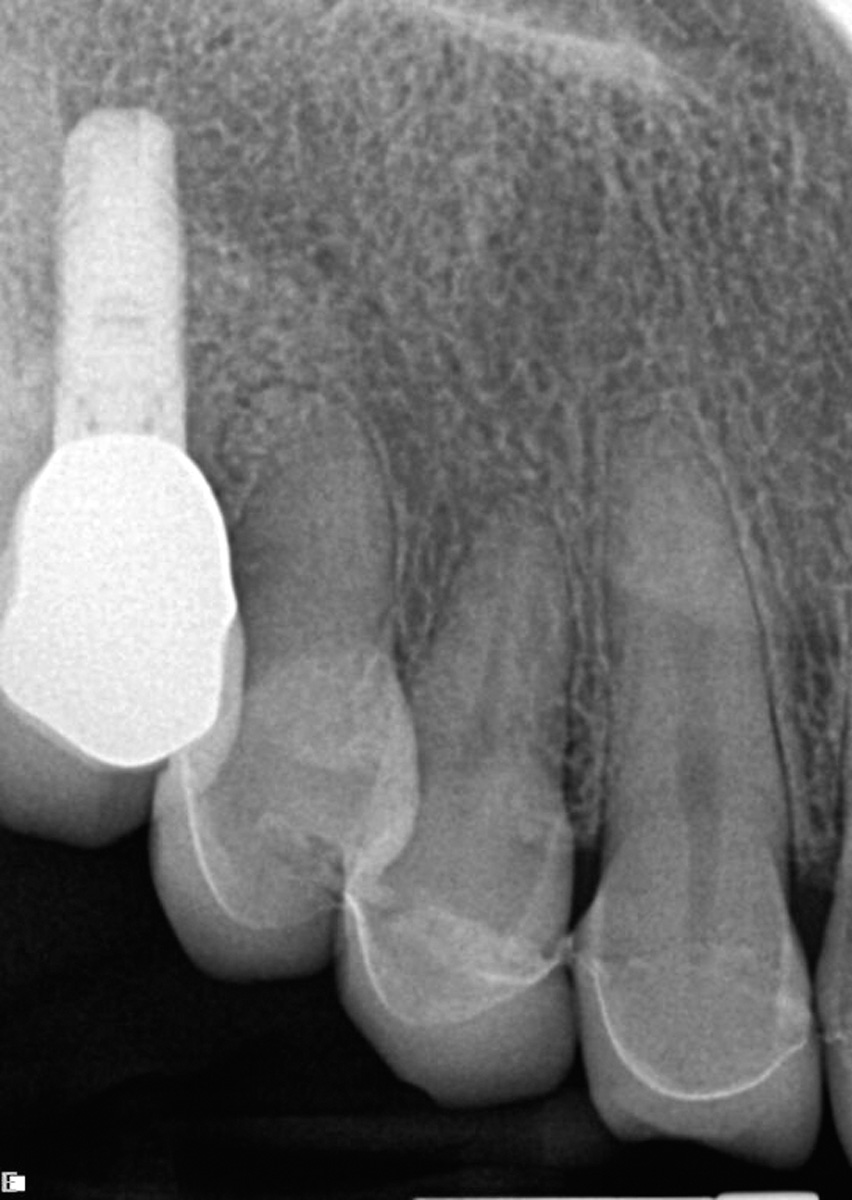
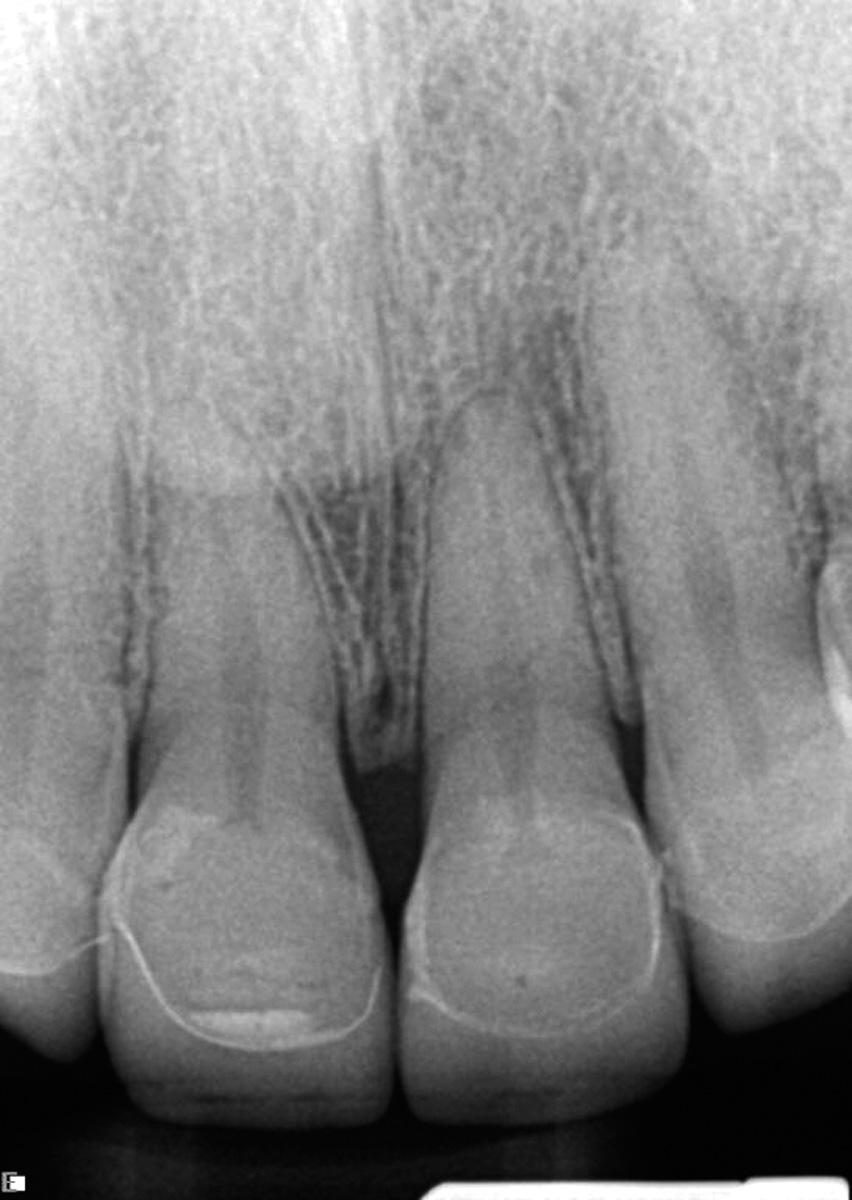
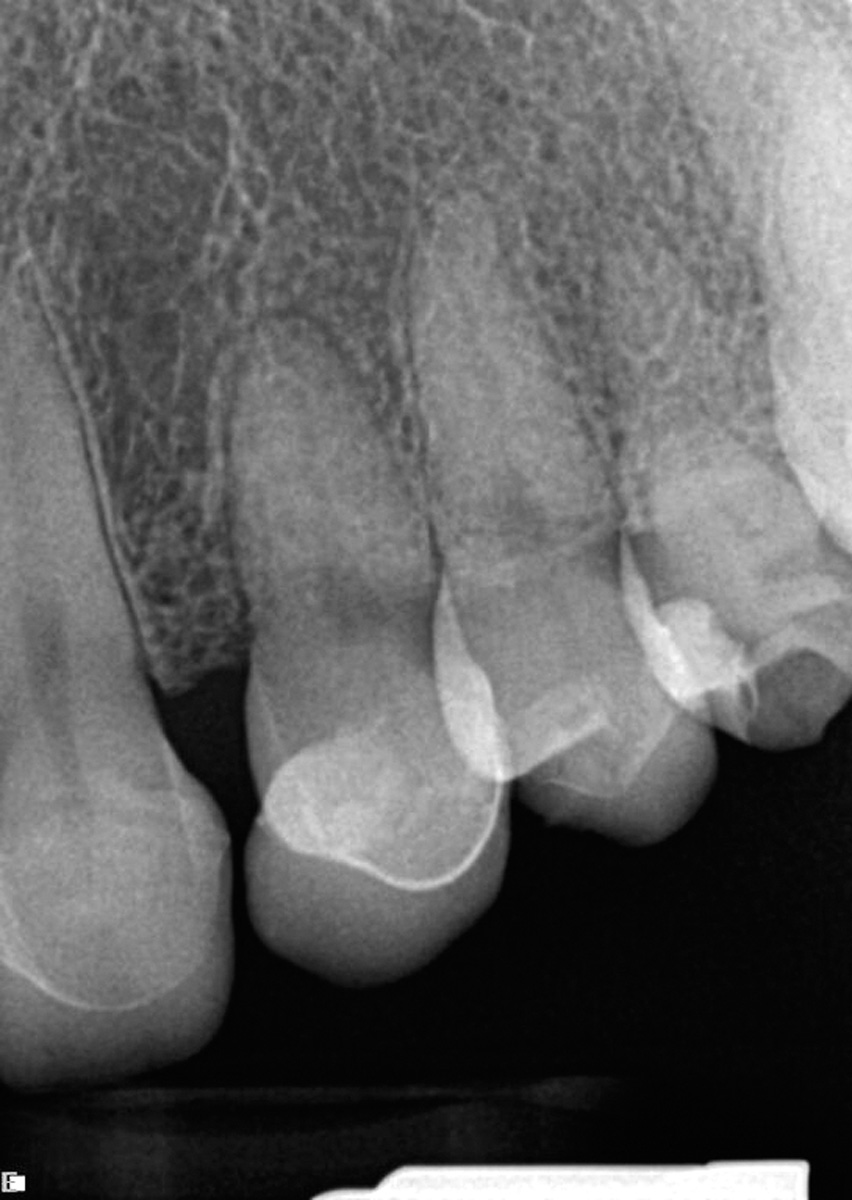
Una ragazza di 25 anni si era rivolta al nostro studio perché insoddisfatta del proprio sorriso. Durante la prima visita di consultazione, oltre alla raccolta dei dati standard (anamnesi, radiografie, diagrammi parodontali, esami intra ed extraorali) sono state realizzate una serie di immagini e videoclip come parte della documentazione pre-operatoria ed è stata presa un’impronta per i modelli di studio (Figure 3-6c).
È stata analizzata la relazione tra le varie interfacce.
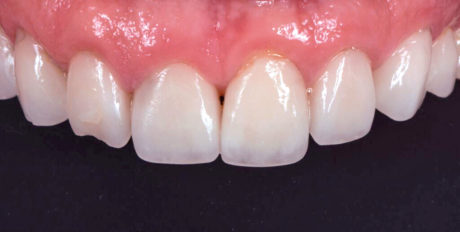
Attorno a tutti i denti restaurati è stata rilevata un’infiammazione gengivale; sono stati inoltre osservati margini imprecisi e non perfettamente sigillati, schema occlusale sbilanciato, bordi incisali scheggiati, asimmetria tra lato destro e sinistro durante il sorriso; l’analisi intraorale ha rivelato differenze di dimensioni e forma dei denti omologhi, soprattutto tra l’11 e il 21.

Poiché la paziente presentava un’agenesia congenita degli incisivi laterali, il trattamento precedente con restauri ceramici aveva risolto il problema modificando la forma dei denti per trasformare i canini in incisivi laterali e i premolari in canini. Il nuovo piano di trattamento prevedeva la sostituzione dei restauri precedenti difettosi e il ricontornamento dei tessuti molli per il dente 11.
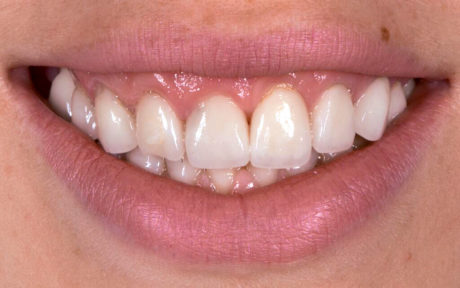
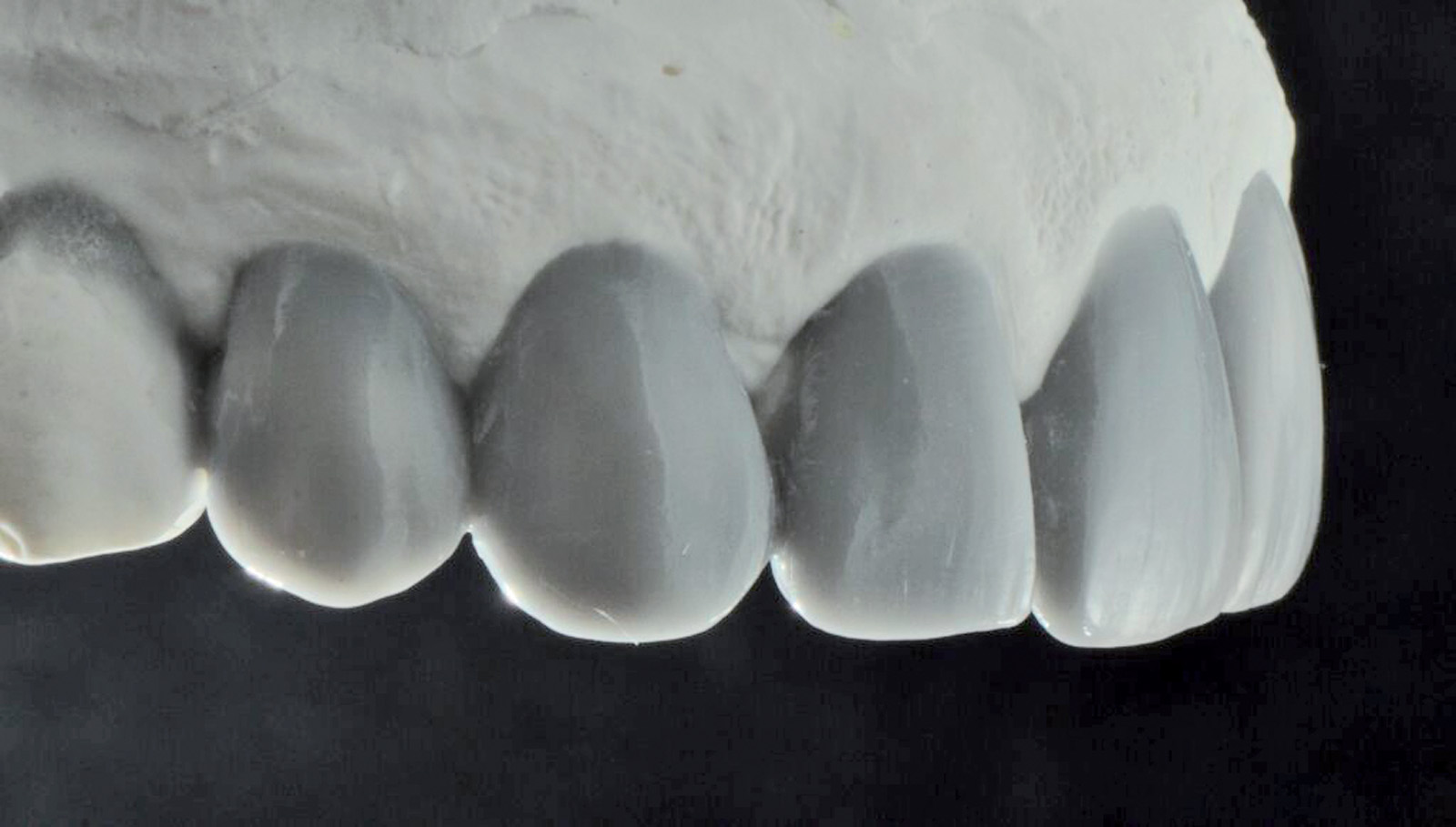
Questo avrebbe ripristinato la simmetria nella forma e nella dimensione dei due incisivi centrali per un’integrazione più armoniosa con i tessuti circostanti e la dentatura restaurata adiacente. Un’impronta della situazione pre-operatoria, alcune fotografie cliniche e le istruzioni sono state inviate all’odontotecnico che ha realizzato una ceratura diagnostica tradizionale (Figure 7a-7c).
Il vero “collaudo” delle nuove forme dentali è stato effettuato durante la fase dei restauri provvisori. Insieme alla rimozione dei restauri precedenti, è stato effettuato il ricontornamento dei tessuti molli attorno al dente 11 (gengivoplastica, senza asportazione di tessuto osseo) (Figura 8). Dal momento che, sfortunatamente, nel corso del trattamento precedente era stata rimossa una quantità considerevole di struttura dentale, con conseguente ampia esposizione della dentina, è stato necessario tenere conto della sensibilità durante le fasi di prova intraorale e le visite di rivalutazione. La 1a rivalutazione è stata effettuata a un mese dall’inserimento dei provvisori.
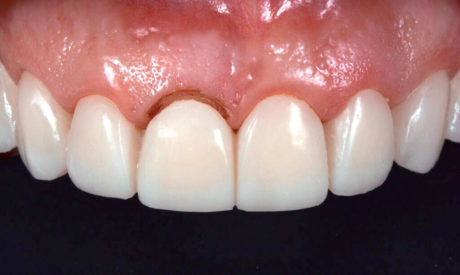
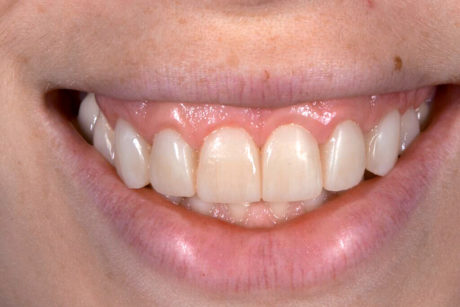
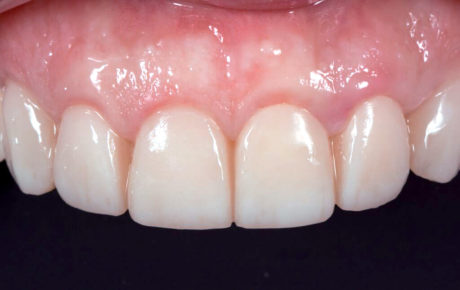
La 2a, a distanza di 2 settimane dalla prima, mostrava tessuti molli sani, buona integrazione dei restauri nella gengiva e un piacevole risultato estetico durante la funzione e il sorriso (Figure 9-11).

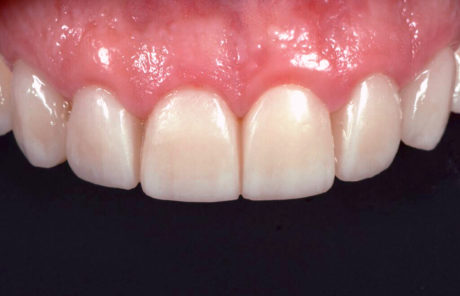
Successivamente sono state prese le impronte (Figure 12, 13) e sono stati realizzati i restauri definitivi in disilicato di litio (e.max Ivoclar).
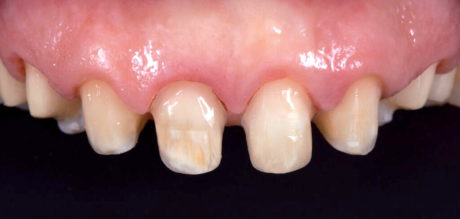
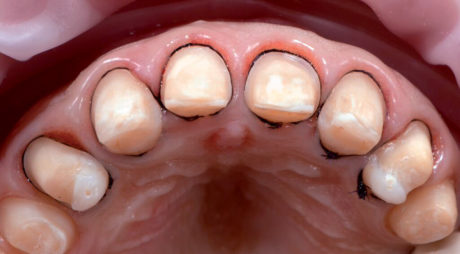
Un fattore critico durante la fase di prova intraorale, prima della finalizzazione delle faccette in ceramica, è costituito dall’analisi dinamica e complessiva delle modifiche dei denti durante il sorriso.
La funzionalità delle labbra e dei muscoli facciali in questo processo è fondamentale.
Data la notevole quantità di dentina esposta, è necessario tenere conto della sensibilità dei denti. In genere un’anestesia tradizionale (blocco di campo nella plica vestibolare) può risolvere il problema, ma paralizza temporaneamente i muscoli periorali (labbra, guance ecc.).
Un vantaggio importante in questi casi si ottiene con un approccio diverso praticando l’anestesia mediante C-CLAD.
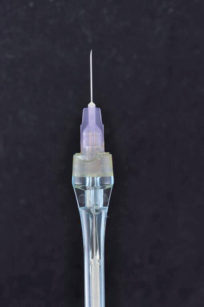
La tecnica del nervo alveolare superiore antero-mediale è stata utilizzata prima della rimozione dei restauri provvisori su entrambi i lati del palato. Un ago calibro 27 (Figura 14) con avanzamento lento e birotazionale ha prodotto un’anestesia profonda su entrambi i lati del palato fino al secondo premolare (Figura 15).
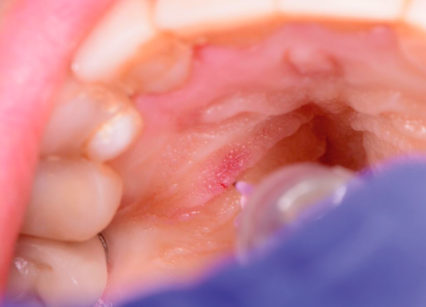
È evidente lo sbiancamento immediato nell’area del palato e dei tessuti molli vestibolari senza alcuna compromissione della funzione e della mobilità delle labbra durante il sorriso (Figure 16-18).
In genere la tecnica AMSA offre un’anestesia pulpare profonda sui denti anteriori fino alla linea mediana, ma potrebbe essere meno efficace sugli incisivi centrali, probabilmente a causa della distanza dal sito di iniezione. Nel caso specifico è stato aggiunto un approccio palatale per il nervo alveolare superiore anteriore, P-ASA.
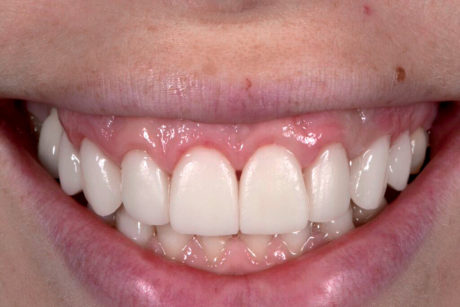
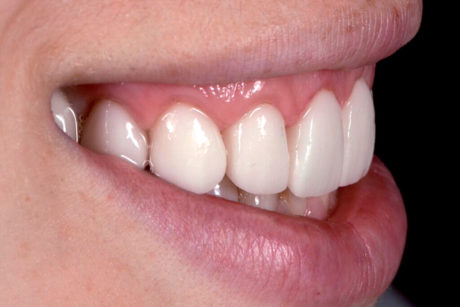
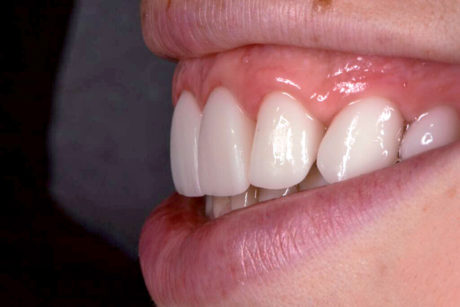
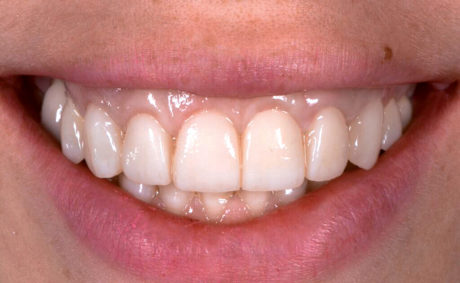
Durante l’esame intraorale, le dimensioni (lunghezza, forma ecc.) dei nuovi restauri sono stati controllati in relazione alle labbra e sono state scattate foto con vista anteriore e laterale durante il sorriso (Figure 19-21). Prima della colorazione e della lucidatura finale dei restauri è stato necessario apportare lievi correzioni.
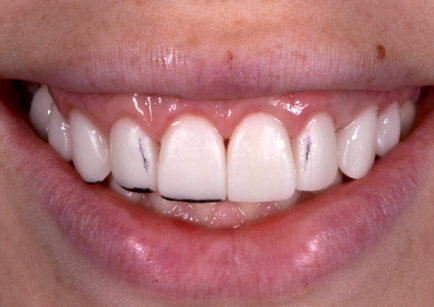

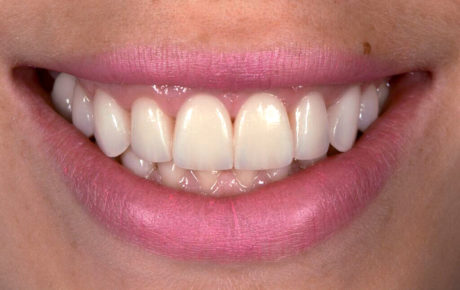
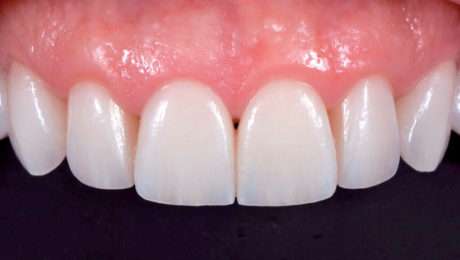
La lunghezza totale è stata ridotta e le linee di transizione sono state accentuate soprattutto sugli incisivi laterali (Figura 22) per ottenere un’integrazione armoniosa fra volto, labbra e restauri (Figure 23-26d).
Conclusioni
La documentazione pre-operatoria iniziale e il backward planning sono determinanti per qualsiasi trattamento nel settore estetico al fine di ottenere il successo della riabilitazione e l’integrazione estetica dei restauri. La chiave per un buon risultato è la capacità di analizzare le modifiche desiderate in una valutazione dinamica che richiede piena funzionalità delle labbra. Un approccio differente per ottenere un’anestesia dentale profonda senza compromettere i muscoli facciali periorali prevede l’utilizzo del sistema Wand/C-CLAD. Questa tecnologia consente di praticare iniezioni efficaci, indolori ed ergonomiche per un controllo preciso del trattamento e una valida valutazione estetica durante le varie fasi di qualsiasi intervento invasivo nel settore anteriore superiore.
Corrispondenza
Dr. Mirela Feraru
bichacho-clinic@bichacho.net
1Bichacho Clinic, Tel Aviv, Israel
2Clinica e laboratorio privati, Modena
2Private clinic and private laboratory, Modena
Influence of enamel preservation on failure rates of porcelain laminate veneers. Int J Periodontics Restorative Dent 2013 Jan-Feb;33(1):31-9
2. Magne P,Perroud R, Hodges JS, Belser UC. Clinical performance of novel-design porcelain veneers for the recovery of coronal volume and length. Int J Periodontics Restorative Dent 2000 Oct;20(5):440-57.
3. Hamit Serdar Cotert, Mine Dundar, Berran Oztürk The effect of various preparation designs on the survival of porcelain laminate veneers. The Journal of Adhesive Dentistry 2009;11(5):405-11.
4. Holtzclaw D, Toscano N. Alternative anesthetic technique for maxillary periodontal surgery. J Periodontol 2008 Sep;79(9):1769-72.
5. Acharya AB, Banakar C, Rodrigues SV, Nagpal S, Bhadbhade S, Thakur SL. Anterior middle superior alveolar injection is effective in providing anesthesia extending to the last standing molar in maxillary periodontal surgery. J Periodontol 2010 Aug;81(8):1174-9.
6. Clark TM, Yagiela JA. Advanced techniques and armamentarium for dental local anesthesia. Dent Clin North Am 2010 Oct;54(4):757-68.
7. Fukayama H, Yoshikawa F, Kohase H, Umino M, Suzuki N. Efficacy of anterior and middle superior alveolar (AMSA) anesthesia using a new injection system: the Wand. Quintessence Int 2003 Jul-Aug;34(7):537-41.
8. Hochman M, Chiarello D, Hochman CB, Lopatkin R, Pergola S. Computerized local anesthetic delivery vs traditional syringe technique. Subjective pain response. N Y State Dent J 1997 Aug-Sep;63(7):24-9.
9. Friedman MJ, Hochman MN. The AMSA injection: a new concept for local anesthesia of maxillary teeth using a computer-controlled injection system. Quintessence Int 1998 May;29(5):297-303.
10. Friedman MJ, Hochman MN. Using AMSA and P-ASA nerve blocks for esthetic restorative dentistry. Gen Dent 2001 Sep-Oct;49(5):506-11.
11. Malamed SF. Handbook of local anesthesia. 6a ed. Elsevier, 2011.
12. Jälevik B, Klingberg G. Pain sensation and injection techniques in maxillary dento-alveolar surgery procedures in children-a comparison between conventional and computerized injection techniques (The Wand). Swed Dent J 2014;38(2):67-75.