Pediatric oral surgery: a multidisciplinary approach
Vengono prese in considerazione alcune fra le più frequenti situazioni patologiche che richiedono una stretta collaborazione fra chirurgo orale e ortodontista e fra chirurgo orale e pedodontista. Punto cruciale in tutti i casi è la scelta del momento migliore per operare che richiede la capacità di collaborare con altri specialisti e la conoscenza della anatomia in fase di dentizione mista e delle tecniche chirurgiche più aggiornate.
 Esercita la libera professione a Firenze, dedicandosi esclusivamente alla chirurgia orale e all’implantologia. Socio fondatore della Società Italiana di Chirurgia Orale (SICOI), ha ricoperto cariche nel consiglio direttivo nel decennio 1989-1999 ed è stato presidente per il biennio 1999-2000. Autore di articoli scientifici su riviste italiane e internazionali e di libri su argomenti di chirurgia orale (“Denti del giudizio inclusi” e “Le cisti dei mascellari”). Si dedica all’insegnamento della chirurgia orale e della chirurgia implantare e organizza da oltre 20 anni un corso annuale di chirurgia orale. Socio fondatore della Società di Chirurgia Orale Pediatrica (APOS). Relatore in oltre 500 corsi e conferenze su argomenti di chirurgia orale e di implantologia.
Esercita la libera professione a Firenze, dedicandosi esclusivamente alla chirurgia orale e all’implantologia. Socio fondatore della Società Italiana di Chirurgia Orale (SICOI), ha ricoperto cariche nel consiglio direttivo nel decennio 1989-1999 ed è stato presidente per il biennio 1999-2000. Autore di articoli scientifici su riviste italiane e internazionali e di libri su argomenti di chirurgia orale (“Denti del giudizio inclusi” e “Le cisti dei mascellari”). Si dedica all’insegnamento della chirurgia orale e della chirurgia implantare e organizza da oltre 20 anni un corso annuale di chirurgia orale. Socio fondatore della Società di Chirurgia Orale Pediatrica (APOS). Relatore in oltre 500 corsi e conferenze su argomenti di chirurgia orale e di implantologia.
 Esercita la sua professione a Firenze, dedicandosi esclusivamente alla chirurgia orale. È autore o coautore di numerosi articoli scientifici su riviste italiane e internazionali, e di libri su argomenti di chirurgia orale, di chirurgia implantare e di parodontologia.
Esercita la sua professione a Firenze, dedicandosi esclusivamente alla chirurgia orale. È autore o coautore di numerosi articoli scientifici su riviste italiane e internazionali, e di libri su argomenti di chirurgia orale, di chirurgia implantare e di parodontologia.
Ha tenuto conferenze e corsi di chirurgia orale e parodontologia in Italia e all’estero. È stato socio internazionale della American Academy of Periodontology dal 1980 al 2012. È socio attivo della Società Italiana di Parodontologia, socio fondatore della Società Italiana di Chirurgia Orale, dell’Accademia Toscana di Ricerca Odontostomatologica e della European Association for Osseointegration, della Italian Academy of Osseointegration e della Società di Chirurgia Orale Pediatrica (APOS).
 Esercita la libera professione a Genova dal 1997, dedicandosi prevalentemente alla chirurgia orale e all’implantologia. Assistente universitario presso l’Università di Zurigo (CH), reparto di Parodontologia, Conservativa e Odontoiatria preventiva (PPK), diretto dal professor Felix Lutz, con mansioni di ricercatore, tutor clinico agli studenti 3°e 4°anno ed attività di collaboratore nei corsi di aggiornamento (1996-1997). Ha lavorato nel reparto Policlinico di Chirurgia Orale dell’Università di Zurigo (CH), diretto dal professor Gion F. Pajarola, svolgendo il servizio di urgenze festive e notturne. Dal 2007 membro International Team for Implantology; dal 2008 socio ordinario e dal 2011 socio attivo della Società Italiana di Chirurgia Orale (SICOI).
Esercita la libera professione a Genova dal 1997, dedicandosi prevalentemente alla chirurgia orale e all’implantologia. Assistente universitario presso l’Università di Zurigo (CH), reparto di Parodontologia, Conservativa e Odontoiatria preventiva (PPK), diretto dal professor Felix Lutz, con mansioni di ricercatore, tutor clinico agli studenti 3°e 4°anno ed attività di collaboratore nei corsi di aggiornamento (1996-1997). Ha lavorato nel reparto Policlinico di Chirurgia Orale dell’Università di Zurigo (CH), diretto dal professor Gion F. Pajarola, svolgendo il servizio di urgenze festive e notturne. Dal 2007 membro International Team for Implantology; dal 2008 socio ordinario e dal 2011 socio attivo della Società Italiana di Chirurgia Orale (SICOI).
Dal 2016 è socio attivo dell’Italian Academy of Osseointegration (IAO).
Autore di numerose pubblicazioni.
Riassunto
Obiettivo di questo articolo è illustrare con esempi clinici le peculiarità dell’approccio chirurgico nel paziente pediatrico. Sono state selezionate tre patologie: l’infraocclusione dei denti decidui, l’inclusione di denti soprannumerari e le cisti associate a dislocazione di denti permanenti. In tutti e tre i casi la scelta del momento migliore per operare è il punto cruciale, che richiede la conoscenza delle patologie chirurgiche specifiche del paziente in età evolutiva, la capacità di collaborare con altri specialisti e la conoscenza della anatomia in fase di dentizione mista e delle tecniche chirurgiche più aggiornate.
Summary
The aim of this article is to present clinical cases to illustrate the peculiarities of the surgical approach in pediatric patients. Three pathologies have been selected: infraoccluded deciduous teeth, impacted supernumerary teeth and jaws cysts associated with displaced permanent teeth. In all of these cases timing is crucial and requires knowledge of the specific surgical pathologies of the growing patients, coordination with other specialists, and knowledge of anatomy in mixed dentition phase and of updated surgical techniques.
La chirurgia orale nel piccolo paziente non è affatto una “piccola” chirurgia: al contrario, richiede una particolare attenzione e abilità. Questa consapevolezza è emersa negli ultimi anni con il progressivo affinarsi delle tecniche diagnostiche e operative, e attraverso una più stretta collaborazione del chirurgo orale con gli ortodontisti e i pedodontisti.
L’obiettivo di questo articolo è mettere in luce alcuni dei fattori e delle circostanze che rendono l’approccio chirurgico complesso e delicato:
- le patologie specifiche dell’età evolutiva non sono ben conosciute da tutti e non sono sempre facili da riconoscere anche per chi ne ha esperienza,
- la dentizione mista si associa a una anatomia complessa, spesso difficile da leggere sulle radiografie;
- c’è spesso necessità di coordinare la chirurgia con l’ortodonzia;
- la successione temporale degli interventi non è sempre codificata;
- l’accesso chirurgico nelle bocche dei piccoli pazienti è spesso ridotto;
- non sempre è facile ottenere una sufficiente collaborazione da parte di paziente, familiari, colleghi.
Intorno al piccolo paziente chirurgico gravitano tradizionalmente almeno tre figure professionali: il pedodontista, l’ortodontista e il chirurgo. Le competenze di questi diversi professionisti dovrebbero essere integrate per effettuare un trattamento appropriato e ottenere il risultato ottimale.
INFRAOCCLUSIONE GRAVE
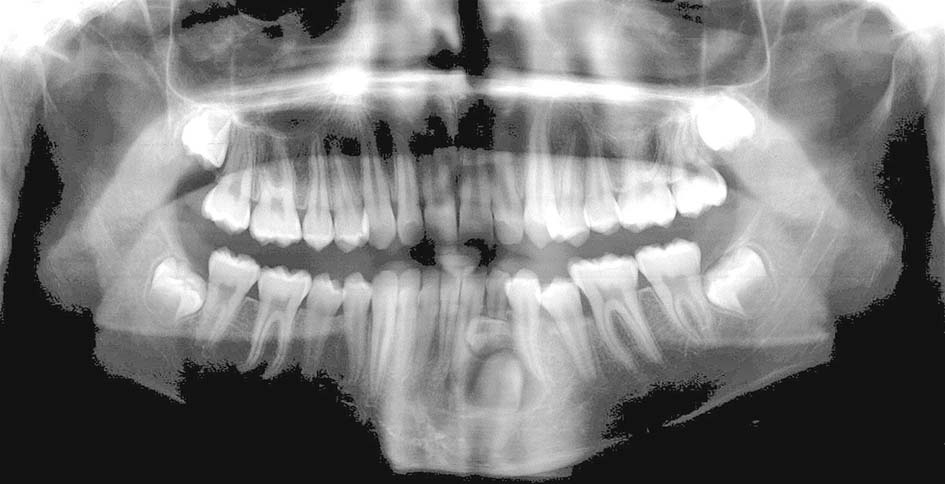
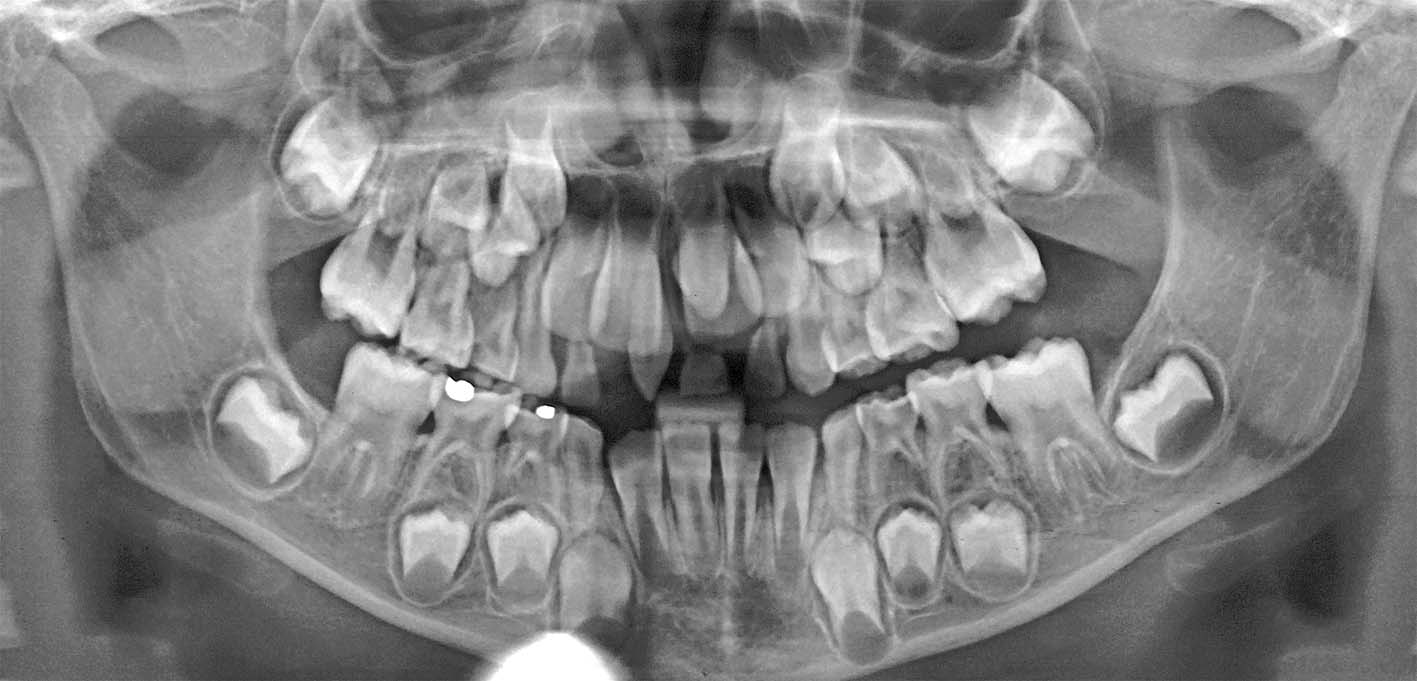
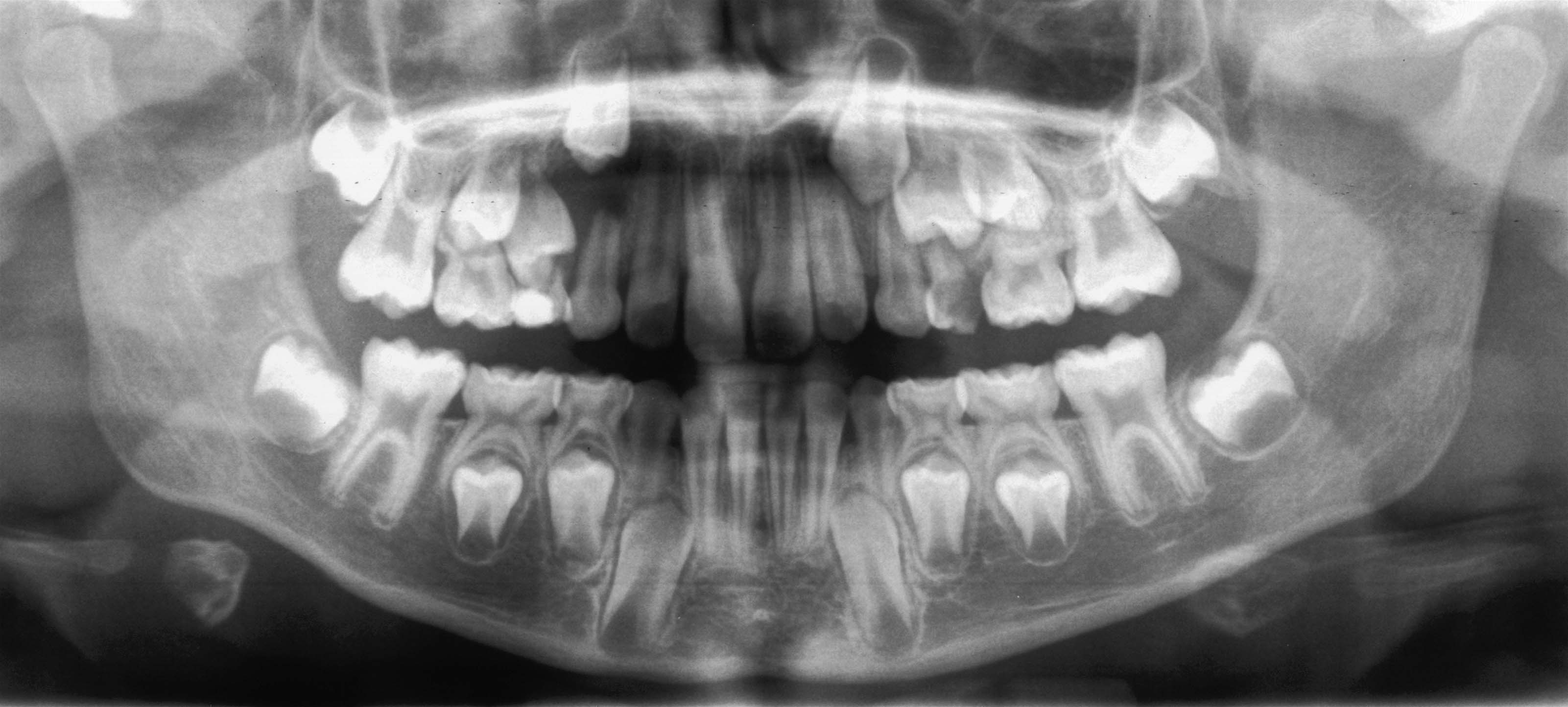
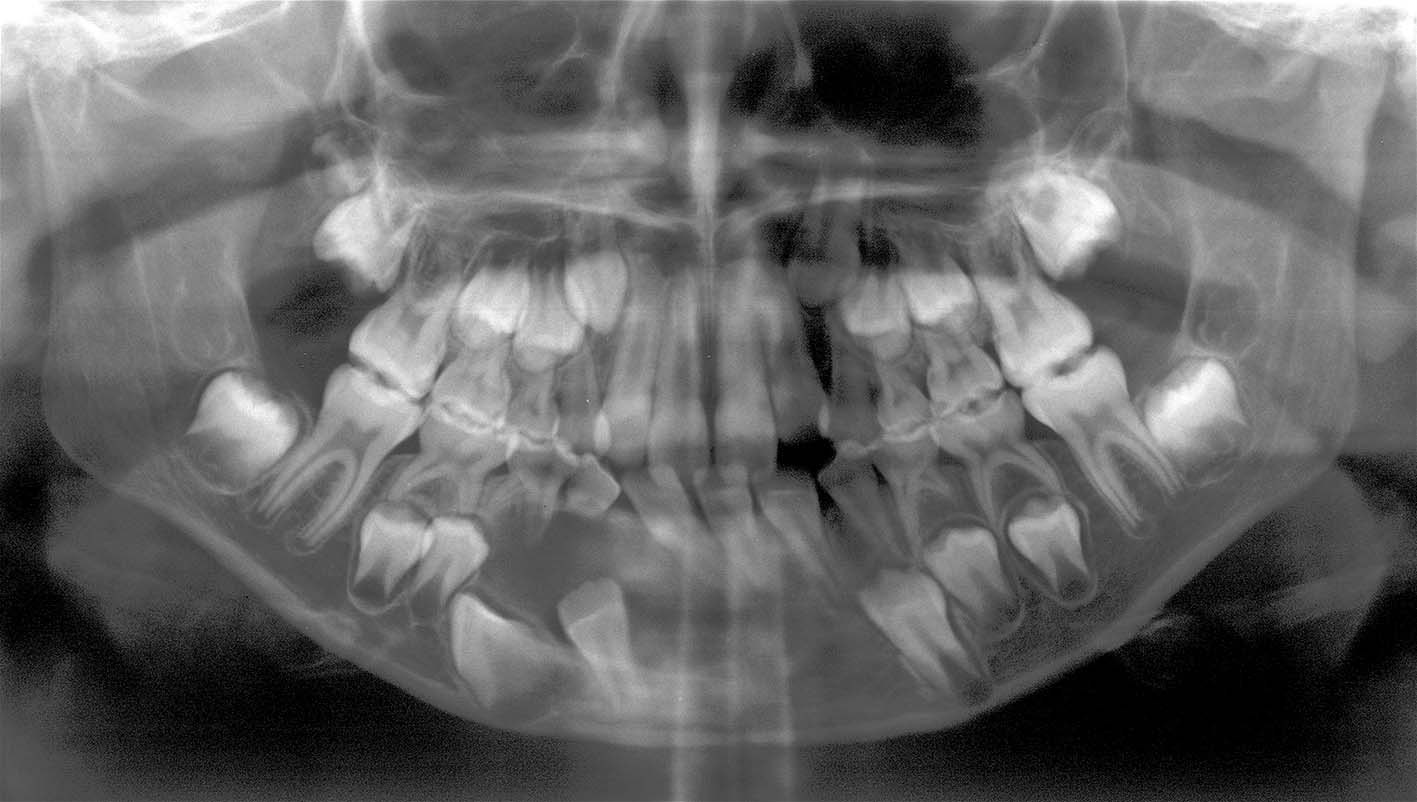
1, 2. Anni 10. 55 e 85 in posizione di grave infraocclusione. I denti decidui sono completamente sommersi sotto il tessuto molle e i permanenti sono gravemente malposti
3, 4. Anni 12. La stretta vicinanza delle radici del 55 infraoccluso con il seno mascellare e l’identificazione preoperatoria della posizione del 15 rappresentano una sufficiente indicazione a un esame tridimensionale
In questo articolo abbiamo preso in considerazione alcune fra le più frequenti situazioni patologiche che richiedono una stretta collaborazione fra chirurgo orale e ortodontista e fra chirurgo orale e pedodontista:
- denti decidui infraocclusi;
- denti sovrannumerari inclusi;
- lesioni radiotrasparenti.
Denti decidui infraocclusi
L’infraocclusione consiste in un blocco della crescita del processo alveolare in corrispondenza di un dente deciduo, mentre il resto della dentizione continua a erompere.
Questo si traduce in un apparente slivellamento apicale dei denti decidui, in particolare dei molaretti.
Il meccanismo dell’infraocclusione non è ben conosciuto, anche se in passato si dava per scontato che l’anchilosi giocasse un ruolo determinante. In realtà l’anchilosi si osserva solo in una piccolissima percentuale di casi.
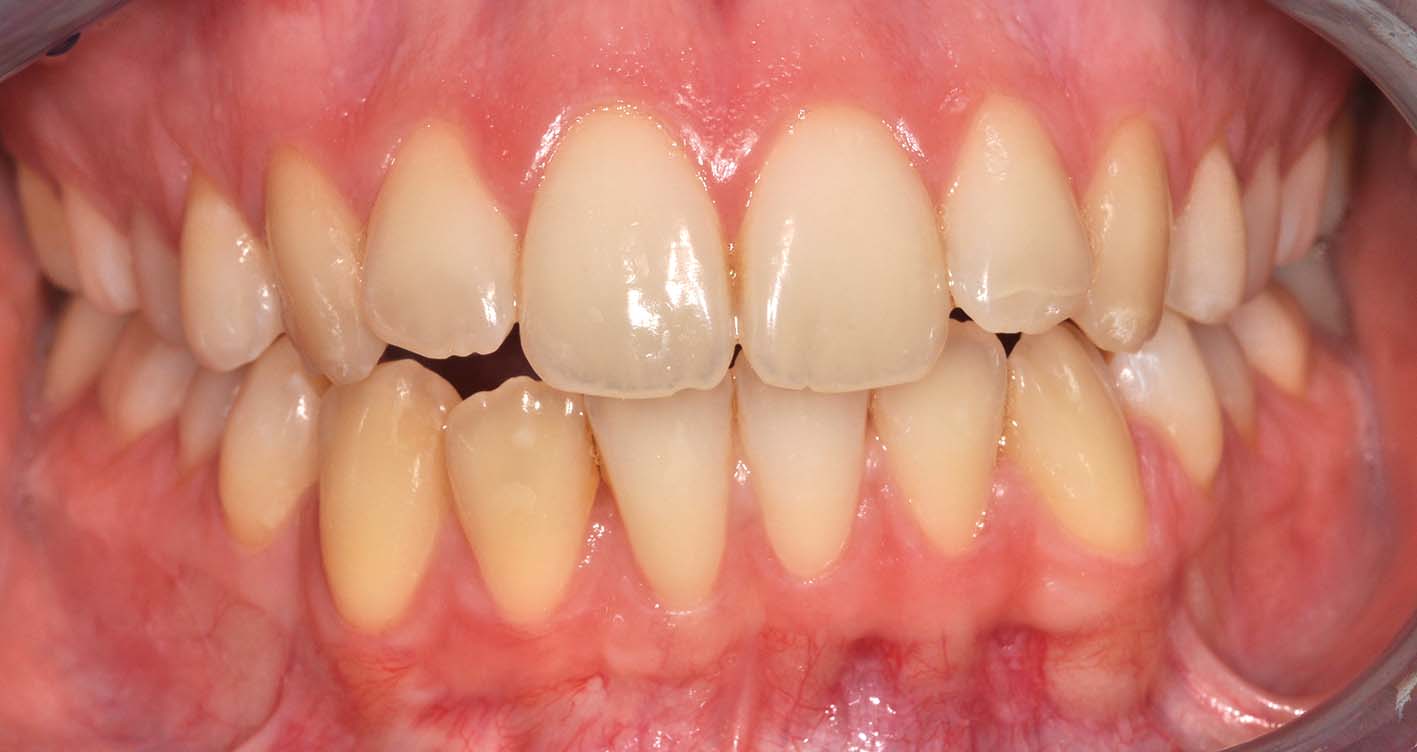
L’infraocclusione spesso si associa a inclinazioni dei permanenti adiacenti, ritenzione e malposizione del permanente corrispondente, e perdita di spazio (Figure 1, 2).
L’infraocclusione grave può anche generare una serie di complicanze gravi e richiedere trattamenti chirurgici complessi (Figure 3, 4). È importante sapere che l’infraocclusione può aggravarsi rapidamente nei pazienti più piccoli.
INFRAOCCLUSIONE LIEVE
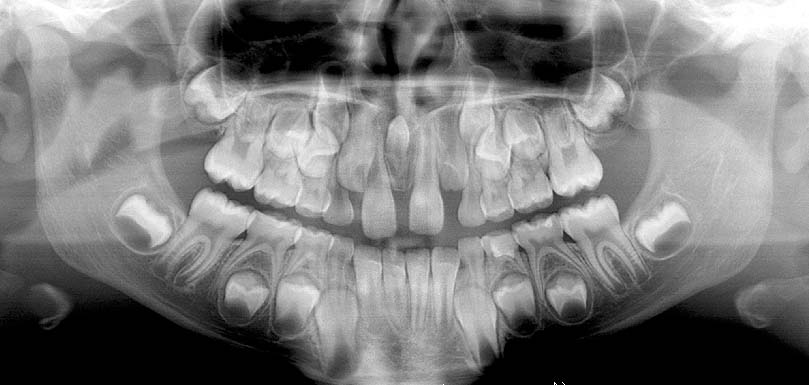
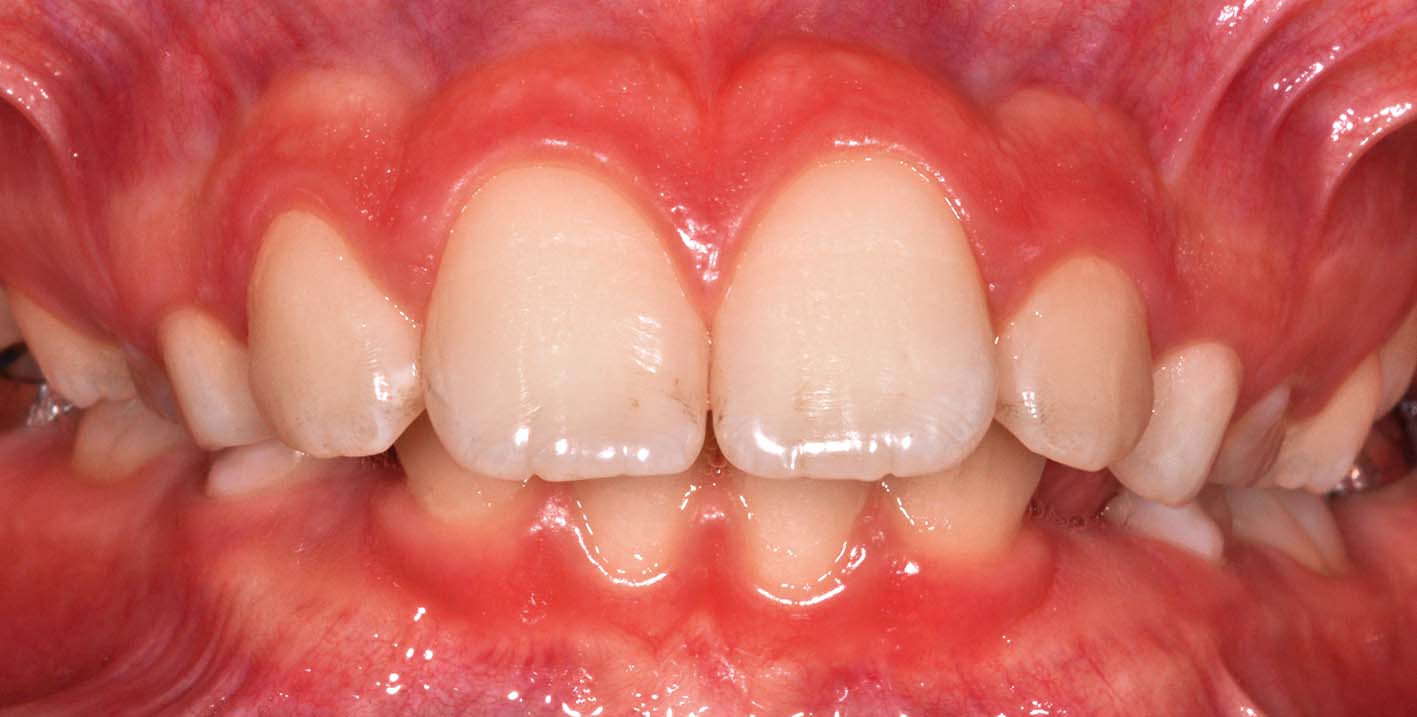
5, 6. Anni 12. Leggero livellamento delle superfici occlusali dei molaretti inferiori rispetto ai permanenti. In queste situazioni si suggerisce di non intervenire, se l’infraocclusione non peggiora, pur tenendo presente che le infraocclusioni gravi sono comunque iniziate come forme lievi. Dal momento che non esistono indicatori di rischio riconosciuti per l’infraocclusione progressiva, l’unico modo di garantire un intervento tempestivo (se necessario) consiste nell’osservazione in attesa della permuta. Il monitoraggio deve essere particolarmente attento se il bambino è nella fascia di età fra gli 8 e i 10 anni, quando la progressione dell’infraocclusione può essere molto rapida
INFRAOCCLUSIONE MODERATA
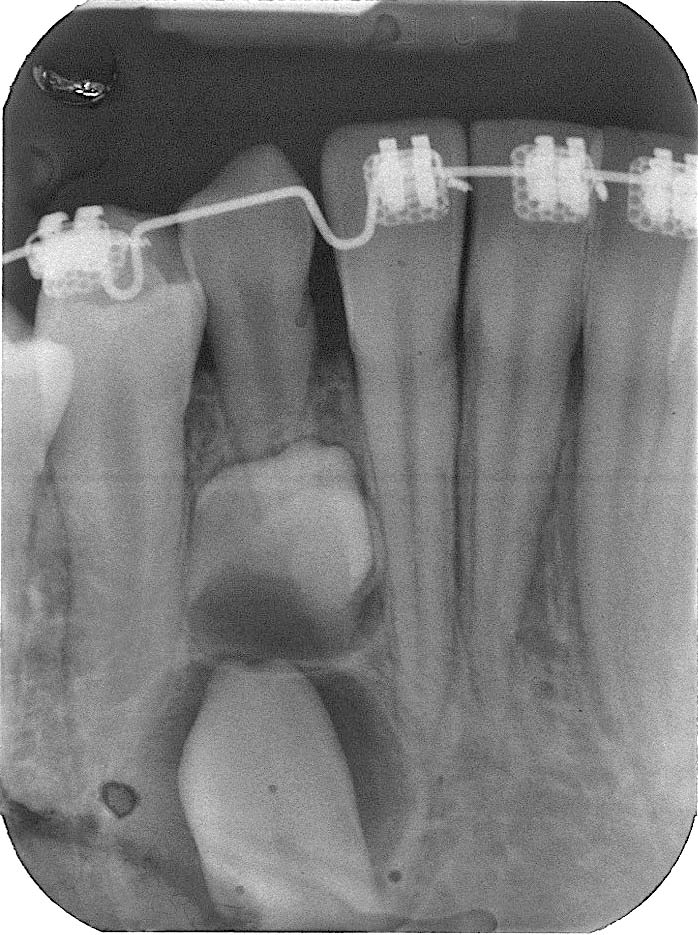
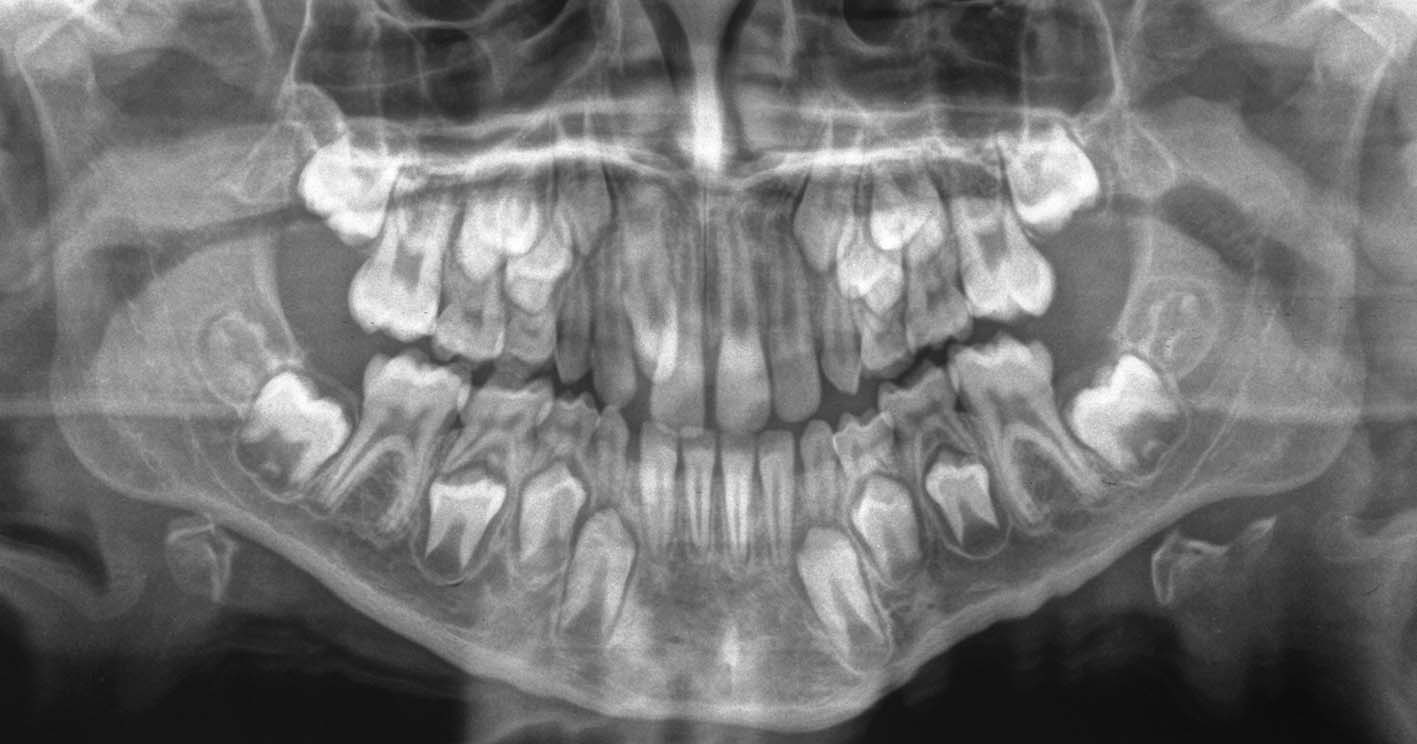
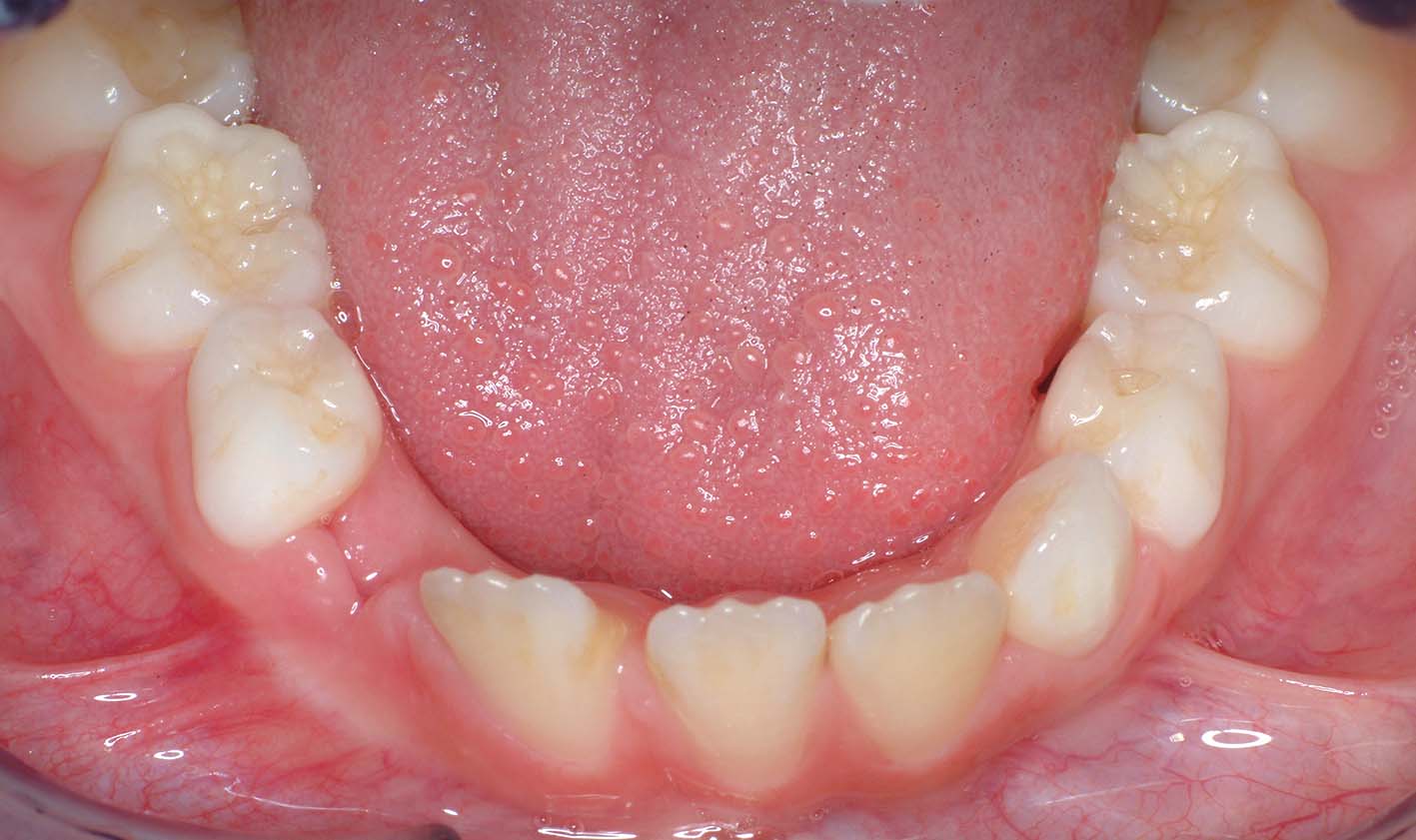
7, 8. Anni 8. Sulla radiografia, la superficie occlusale del dente deciduo (84) è situata al di sotto dell’equatore dei denti adiacenti. La foto clinica, eseguita soltanto due settimane dopo la radiografia, mostra un netto peggioramento della situazione (infraocclusione progressiva) e suggerisce la necessità di una rapida estrazione. La velocità del movimento apparente in direzione apicale può essere davvero notevole: teniamo presente il fatto che anche le difficoltà e i rischi associati all’estrazione aumentano almeno altrettanto rapidamente
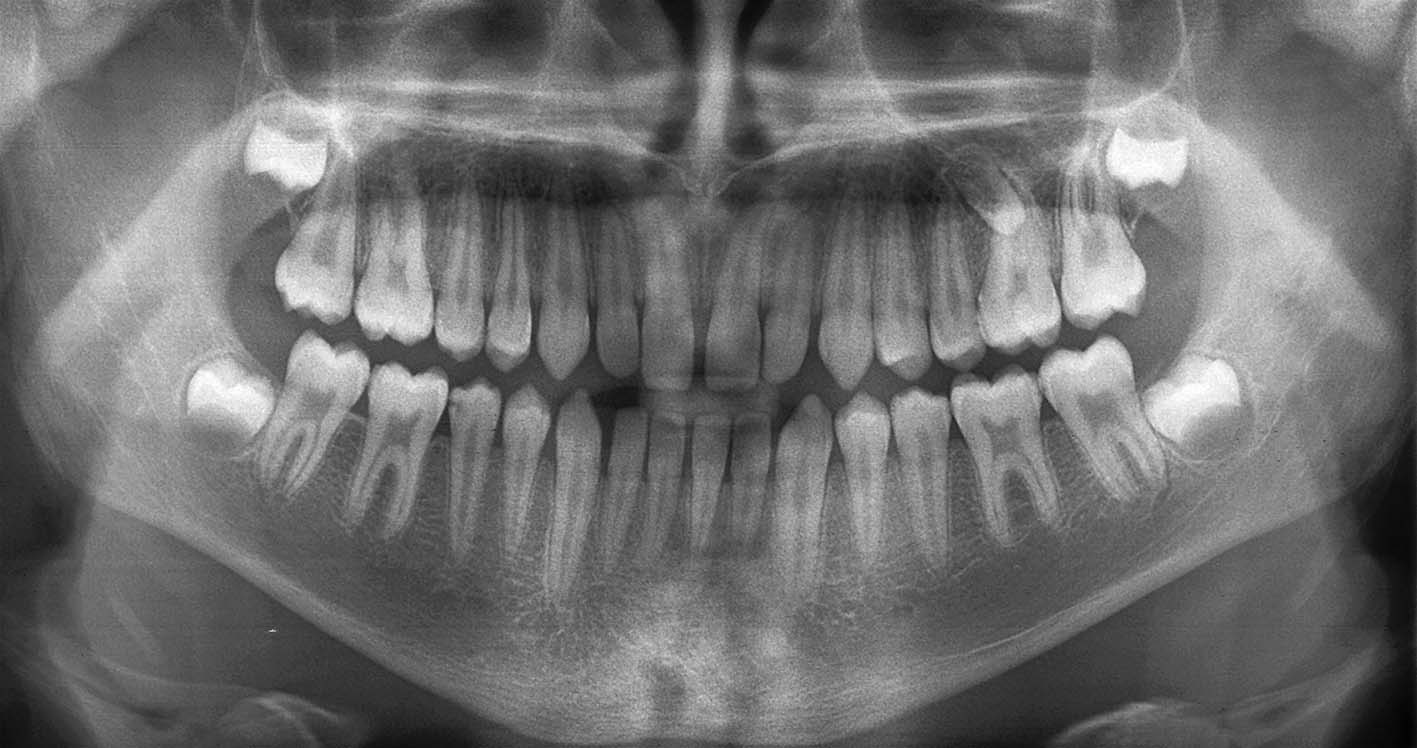
9, 10. Anni 11. Infraocclusione moderata dell’84. Il rischio di deviazione del premolare corrispondente con il conseguente rischio di imporre una successiva correzione ortodontica costituisce un’indicazione all’estrazione tempestiva del deciduo infraoccluso
INFRAOCCLUSIONE GRAVE
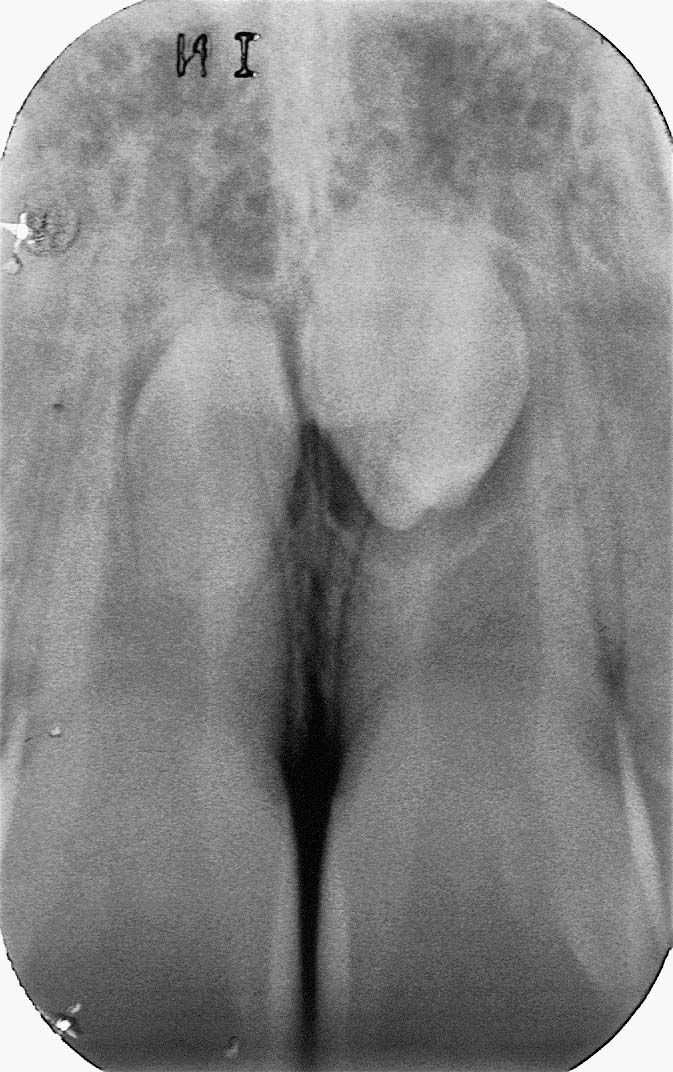
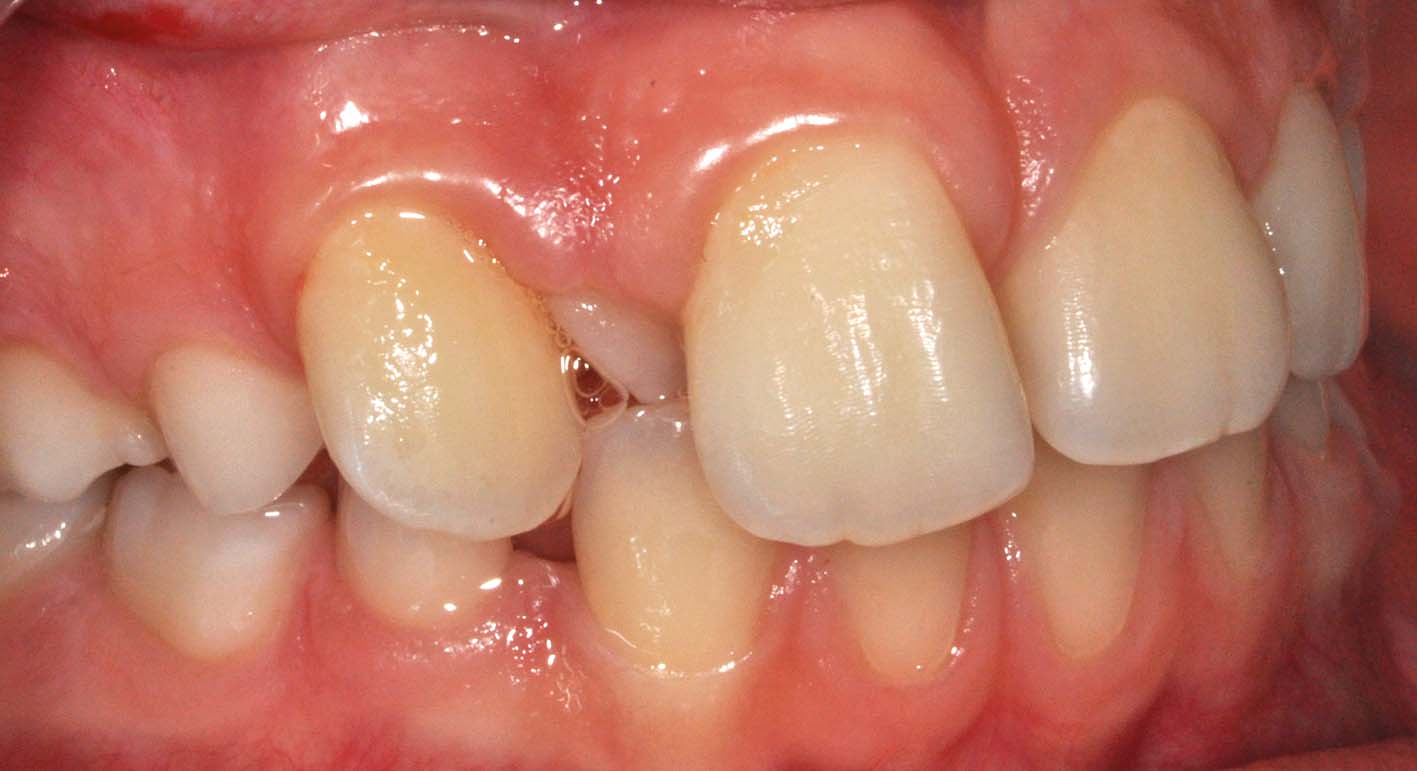
11. Anni 16. Infraocclusione grave del 65 parzialmente demineralizzato associata a inclusione orizzontale di 25. Il recupero chirurgico-ortodontico dell’incluso si prospetta lungo, difficoltoso, e soprattutto non privo di rischi per la permanenza e l’integrità di 26. Un intervento tempestivo avrebbe facilitato il recupero del permanente e ridotto i rischi dell’estrazione
12. Anni 20. L’infraocclusione di 85 non ha impedito l’eruzione di 45, sia pure in malposizione. Adesso, però, la radiotrasparenza coronale a 85 e il rischio di danni alle radici del 44 e 45 impongono l’estrazione: i rapporti fra il deciduo incluso e i nervi alveolare inferiore, mentoniero e incisivo non sono affatto rassicuranti.
Casi come questo non sono rari e costituiscono un valido monito a intervenire più tempestivamente, quando difficoltà e rischi chirurgici sono molto minori
Diagnosi e trattamento
Il trattamento viene deciso in base alla gravità dell’infraocclusione1,2.
- Infraocclusione lieve: la superficie occlusale del dente deciduo è situata tra il piano occlusale dei denti adiacenti e il loro equatore (Figure 5, 6). In questi casi si consiglia il monitoraggio frequente, specie nei bambini fra gli 8 e i 10 anni di età (esame clinico, non radiografico). Se l’infraocclusione si aggrava, si procede con l’estrazione, mentre, se la situazione resta stazionaria, si attende la permuta spontanea.
- Infraocclusione moderata: la superficie occlusale del dente deciduo è situata fra l’equatore dei denti adiacenti e il margine gengivale (Figure 7, 8). Si associa in genere a inclinazione dei denti adiacenti e a blocco o deviazione dell’eruzione del dente permanente corrispondente (Figure 9,10). Il trattamento consiste nell’estrazione.
- Infraocclusione grave: la superficie occlusale del dente deciduo è localizzata a livello o sotto la superficie gengivale, fino a trovarsi in posizione intraossea (Figura 11). Si tratta di casi in cui la diagnosi non è stata abbastanza tempestiva. Il trattamento consiste nell’asportazione chirurgica del deciduo e nel trattamento ortodontico, reso necessario dalle eventuali complicanze: inclinazione dei denti adiacenti con perdita grave di spazio, blocco e deviazione dell’eruzione del dente permanente corrispondente ed estrusione degli antagonisti.
Tutti problemi che potevano essere evitati da una diagnosi e un trattamento tempestivi.
Il mancato trattamento ha spesso esiti difficili da affrontare in età adulta (Figura 12).
Denti sovrannumerari inclusi
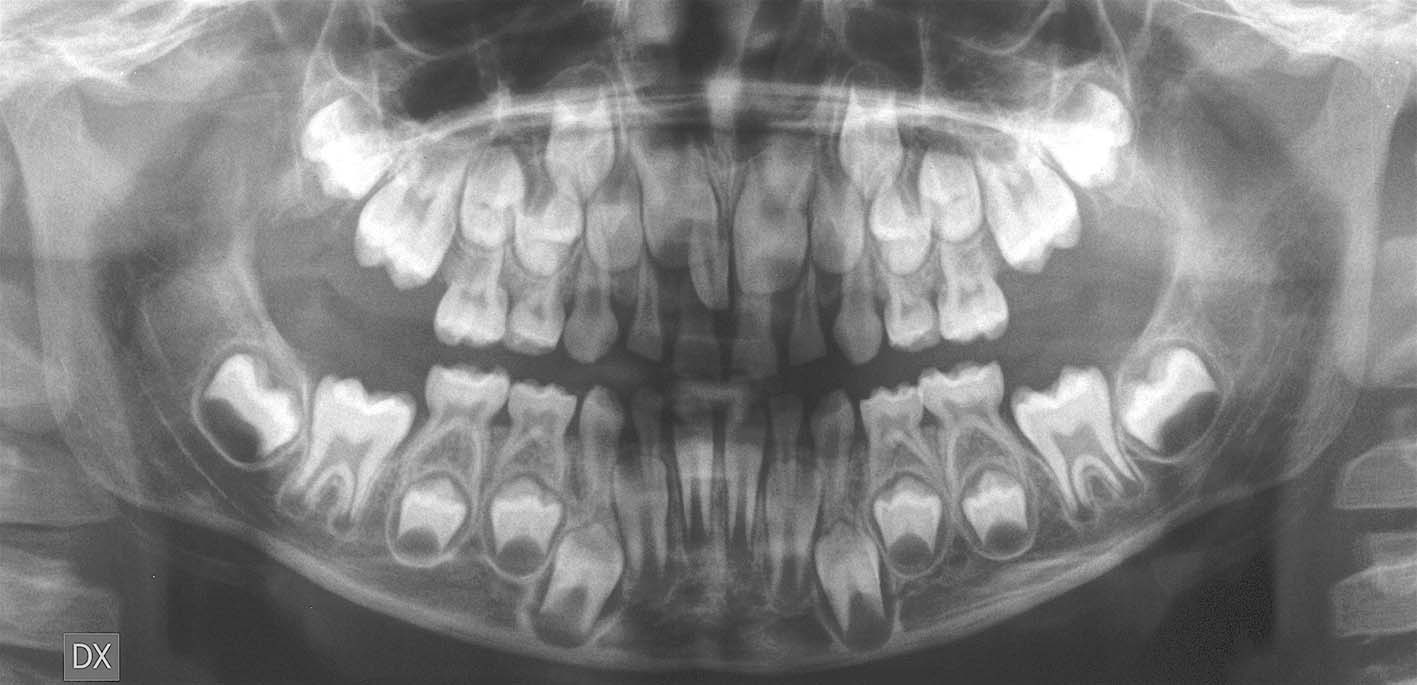
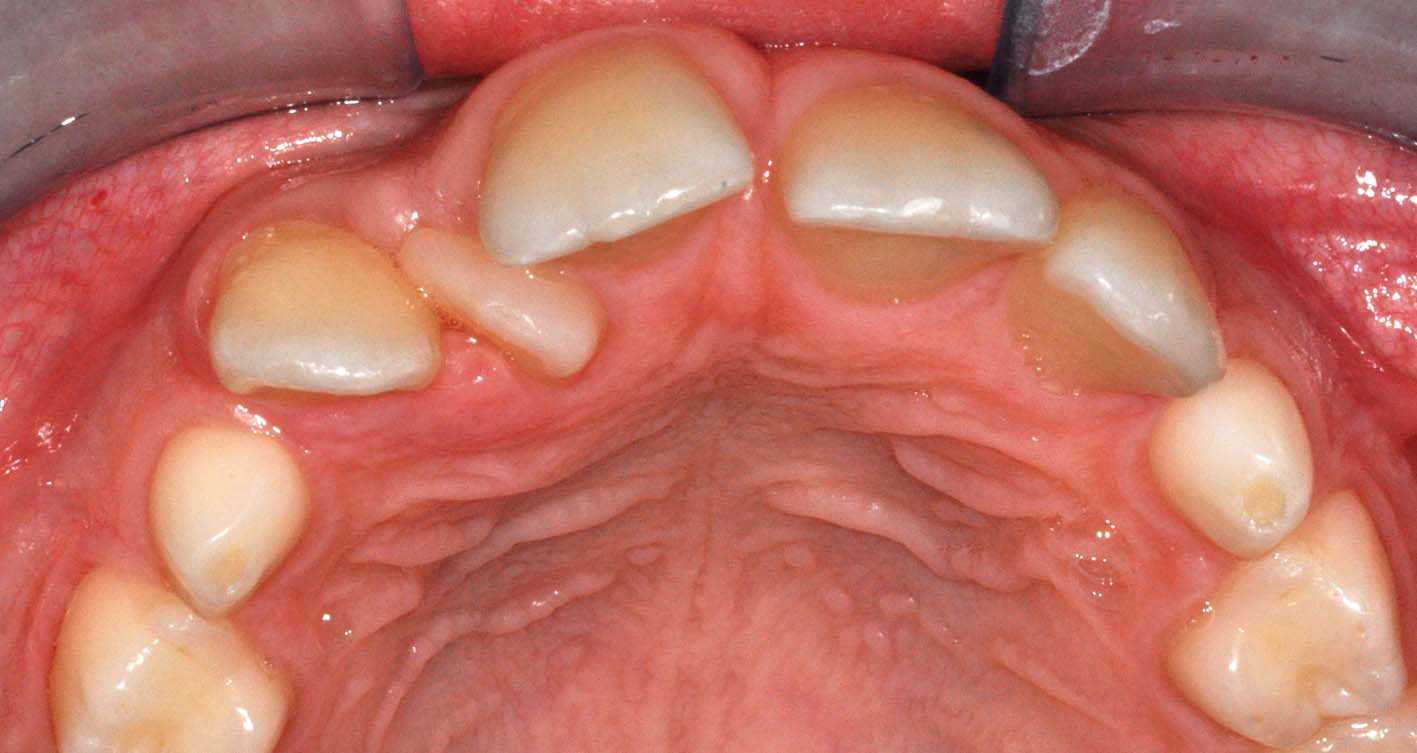
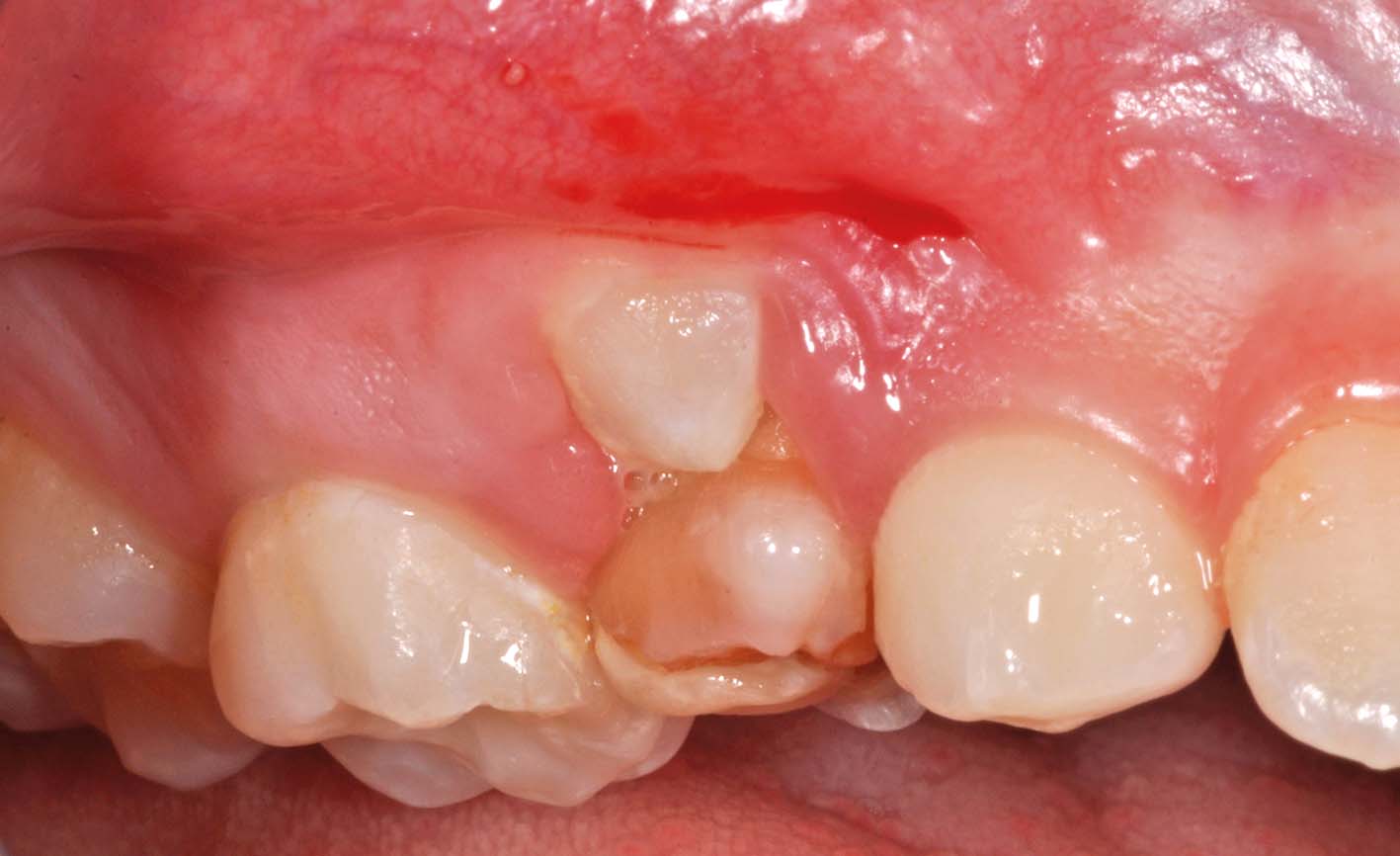
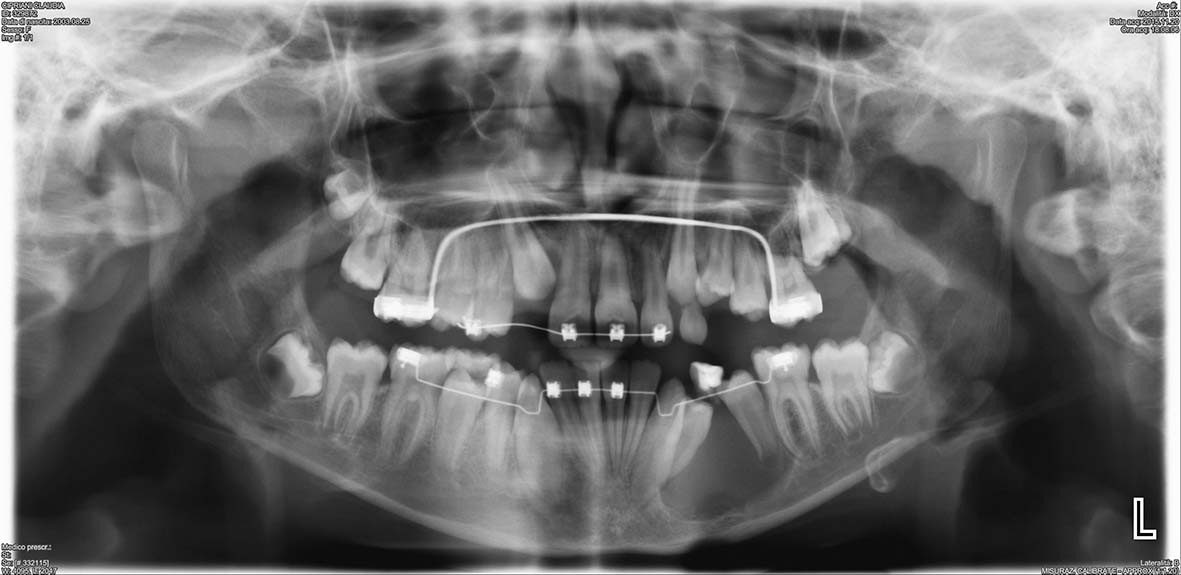
Il sospetto della presenza di denti sovrannumerari inclusi può nascere dall’osservazione delle complicanze associate, per esempio mancata o alterata eruzione di un permanente (Figure 13, 14, 15). La diagnosi definitiva è radiografica.
Spesso i denti sovrannumerari vengono scoperti casualmente su esami radiografici eseguiti per altro motivo. Per determinare la posizione di un dente sovrannumerario e pianificarne l’asportazione chirurgica, in genere sono sufficienti l’esame obbiettivo e una o due radiografie. Il ricorso a esami tridimensionali è quasi sempre ingiustificato e nasconde spesso una mancata conoscenza della patologia3,4.
Indicazioni chirurgiche e timing
L’asportazione chirurgica di denti sovrannumerari inclusi è indicata quando si osservano o si prevedono complicanze associate alla loro presenza, per esempio, mancata eruzione o malposizioni di denti permanenti della serie normale.
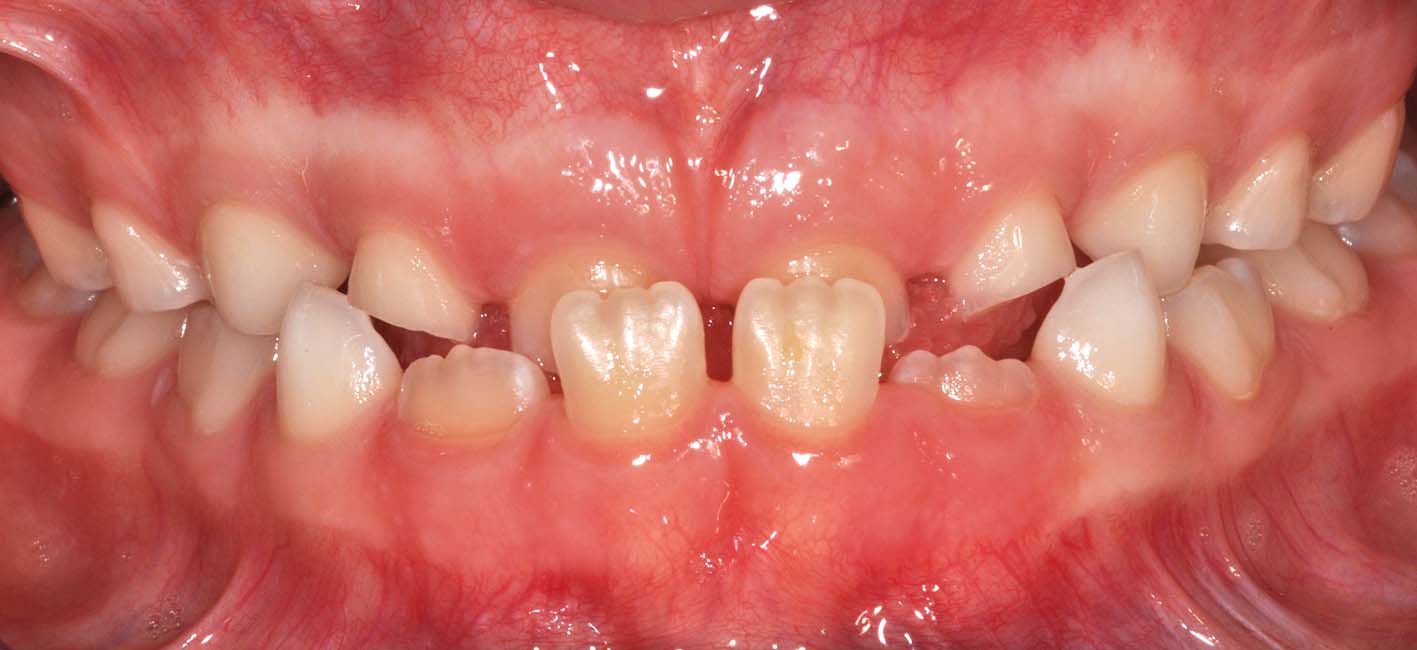
La semplice presenza di un sovrannumerario (Figure 16, 17, 18) o il pericolo di una complicanza infrequente, come la formazione di una cisti, non costituiscono indicazioni chirurgiche accettate. Sono controverse le indicazioni associate all’ortodonzia: si temono danni alle radici dei denti permanenti, quando vengono spostate contro il sovrannumerario. Di fronte a una rischio del genere è giustificato l’intervento purché l’approccio chirurgico sia particolarmente delicato e sicuro. La scelta del momento opportuno si basa sull’insorgenza di complicanze, sulla capacità di collaborazione del bambino e sulle prospettive di eruzione spontanea o guidata dei permanenti associati5-8. Ci sono due esigenze contrapposte: la prevenzione delle complicanze (es. la mancata eruzione del dente permanente) e la necessità di non traumatizzare il bambino (es. età prescolare). La decisione va presa su base individuale (Figure 19, 20, 21, 22, 23, 24).
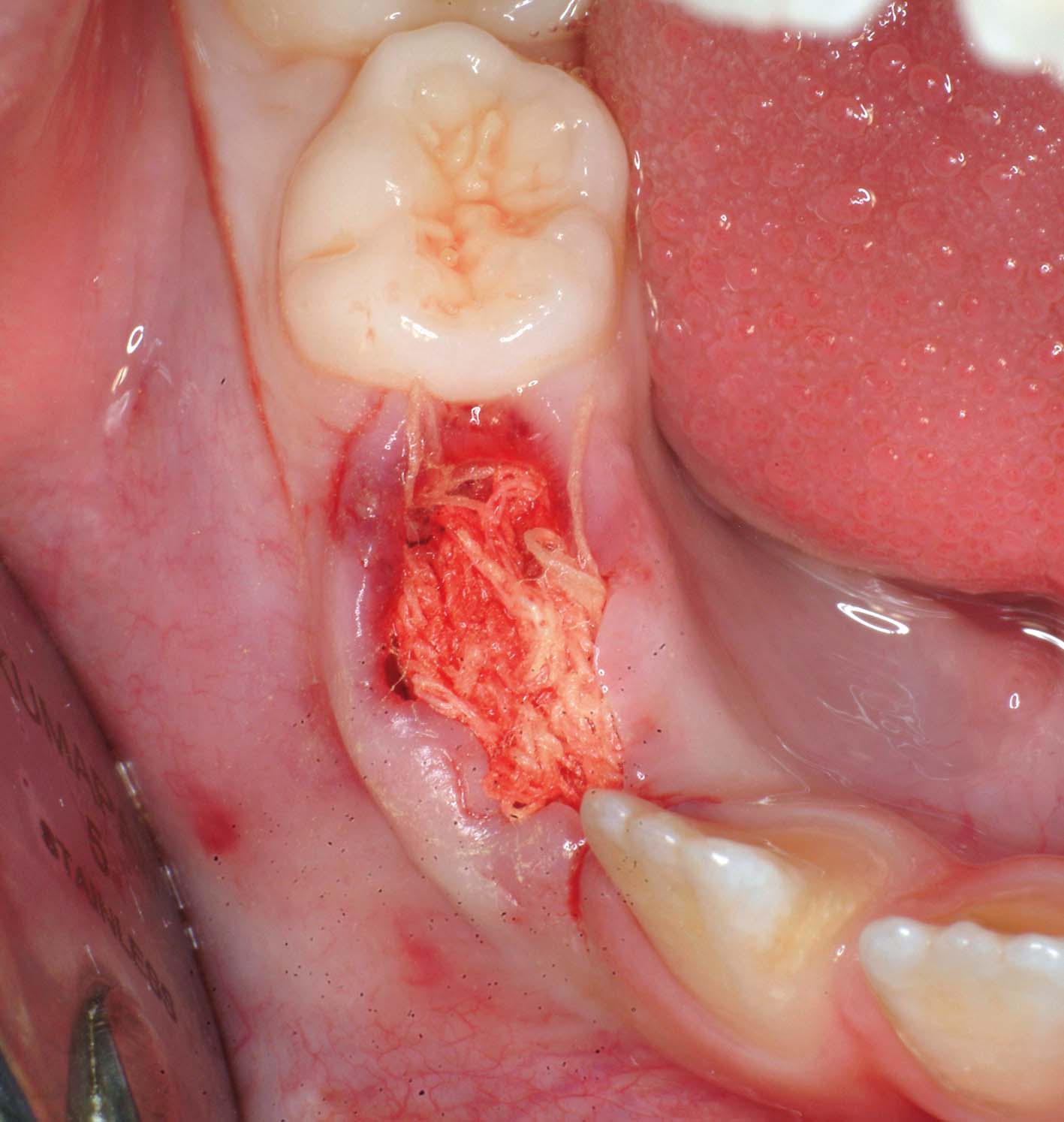
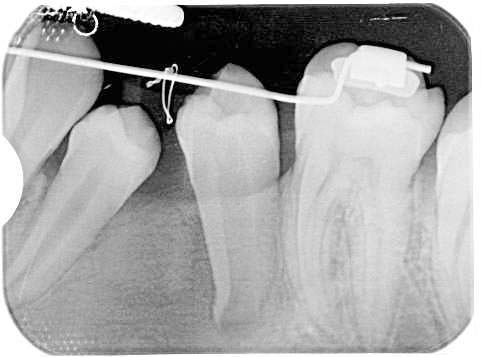
Spesso la diagnosi è intorno ai 5-7 anni, quando la collaborazione del bambino può essere ancora insufficiente. Non ci sono quasi mai indicazioni per un intervento urgente: di regola è possibile rinviare la chirurgia senza danno e attendere il momento in cui la collaborazione del paziente rende semplice e atraumatico, anche dal punto di vista psicologico, l’intervento in anestesia locale (Figura 25). Inoltre non si può sempre escludere che un dente sovrannumerario erompa sponateamente. L’eruzione in arcata del sovrannumerario, però, non è un obbiettivo da perseguire con ostinazione, perché talvolta rende l’estrazione più complessa e più rischiosa, dati gli stretti rapporti che possono venirsi a creare con le corone e le radici dei denti adiacenti (Figure 26, 27, 28).
La sedazione cosciente con il protossido d’azoto è indicata in alcuni casi di bambini particolarmente ansiosi.
La narcosi per asportare denti sovrannumerari dovrebbe essere considerata una risorsa estrema e non come un ansiolitico per un chirurgo incapace di pianificare razionalmente l’intervento e di gestire gli aspetti psicologici del bambino. I rischi gravi associati alla narcosi non sono giustificati dalla maggior parte delle patologie odontoiatriche: le complicanze gravi della narcosi sono rare, è vero, ma possono essere irrimediabili.
Lesioni radiotrasparenti associate a disturbi della permuta
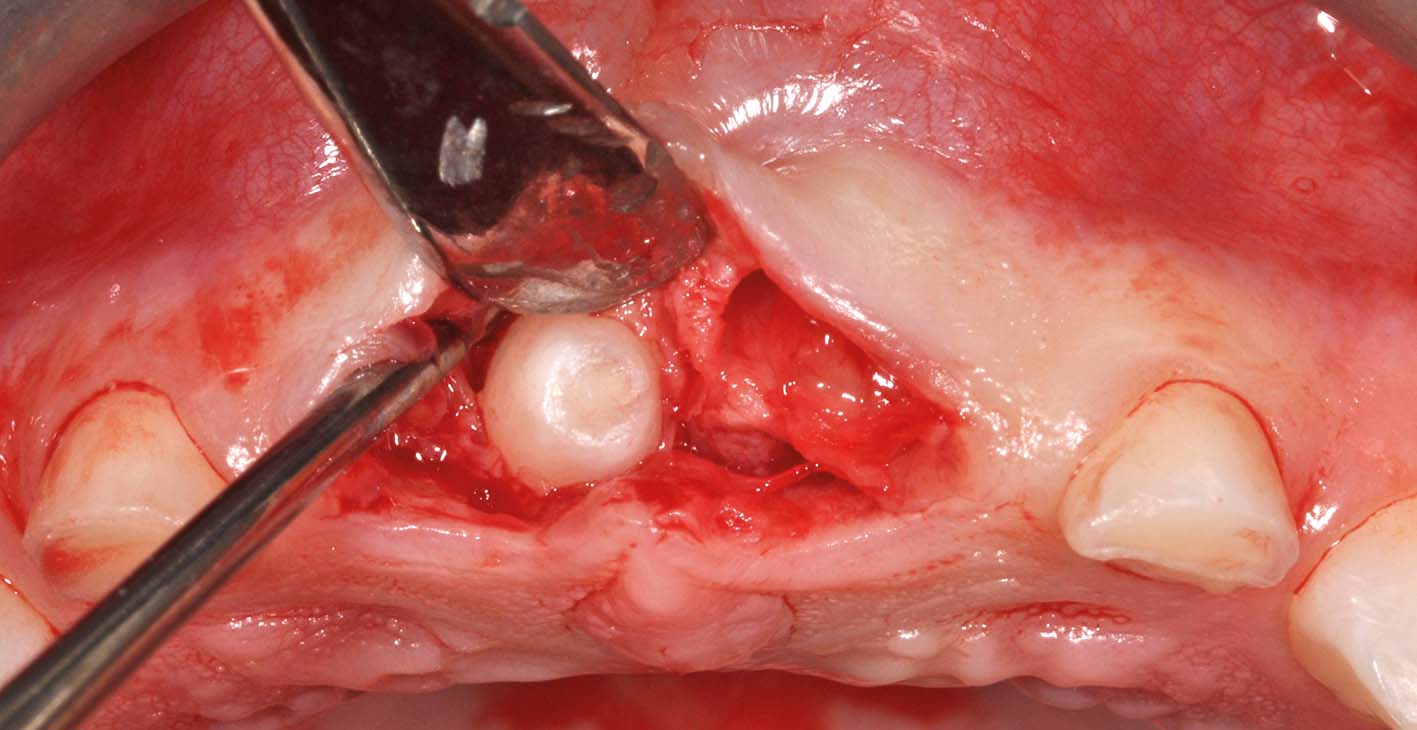
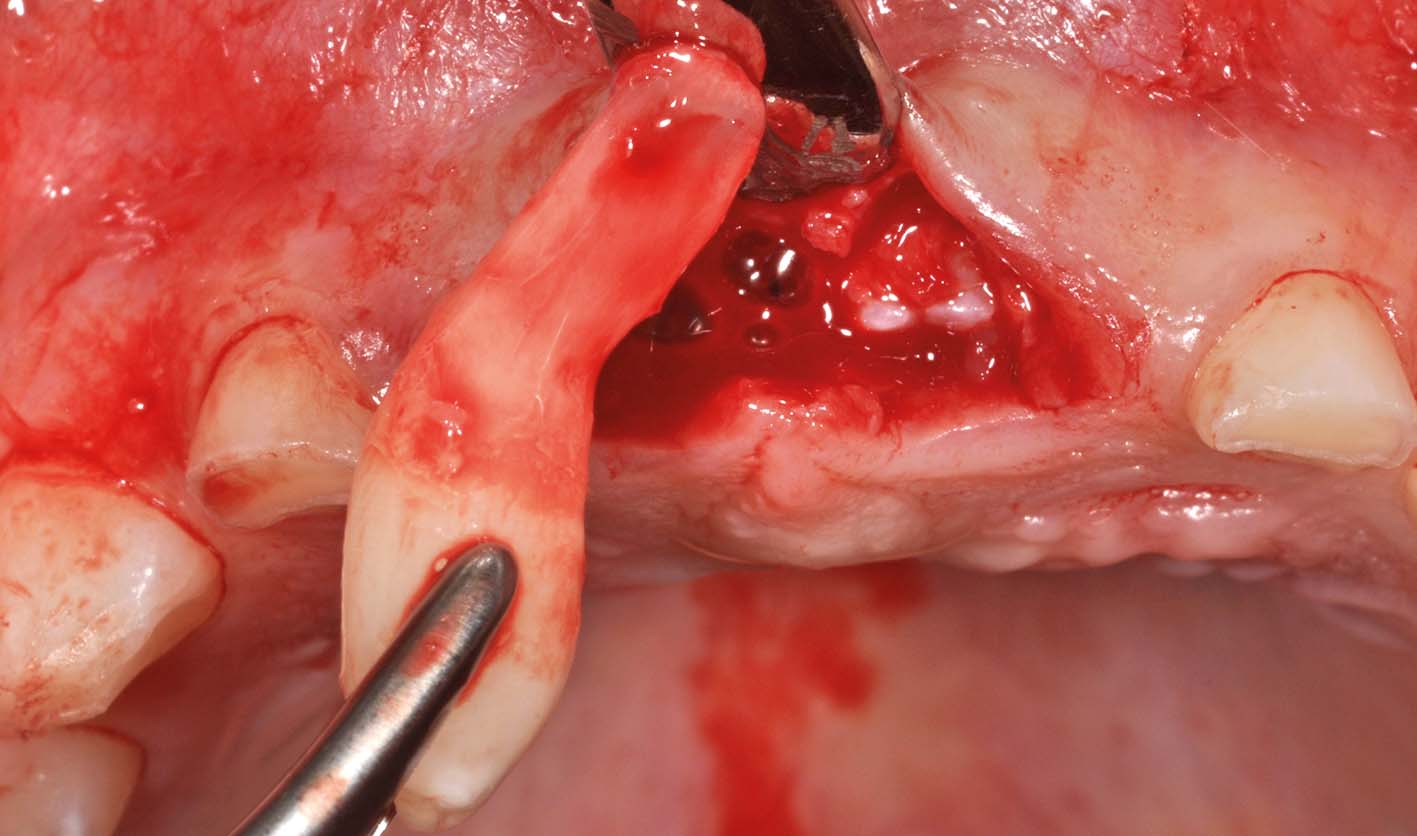
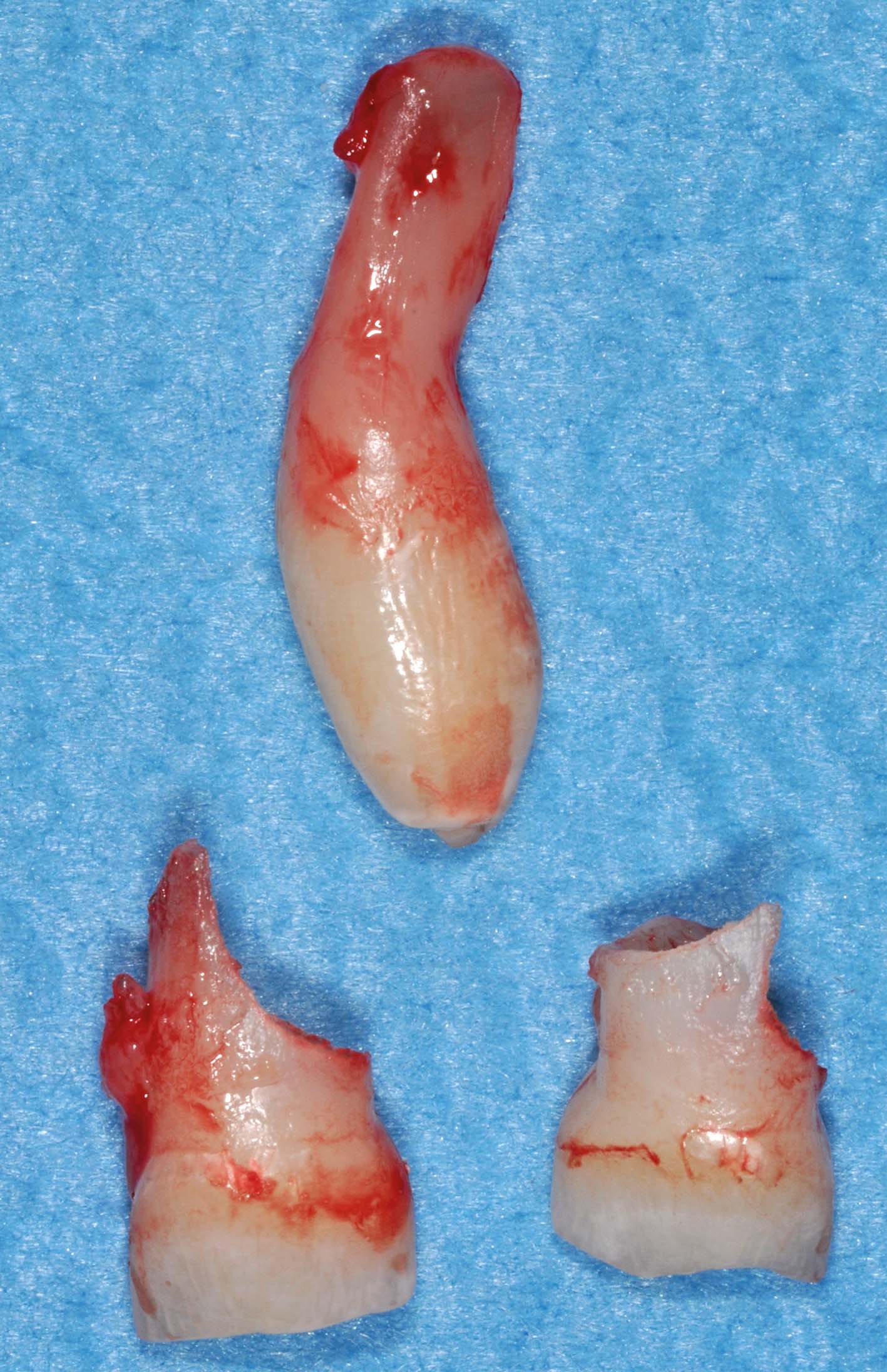
La mancata eruzione di denti permanenti può essere dovuta alla presenza di lesioni radiotrasparenti (Figura 29, 30, 31, 32).
Si tratta spesso di cisti odontogene: la distinzione fra cisti dentigere, associate alla corona di un dente permanente, e cisti infiammatorie, associate a un deciduo necrotico, è irrilevante ai fini del trattamento.
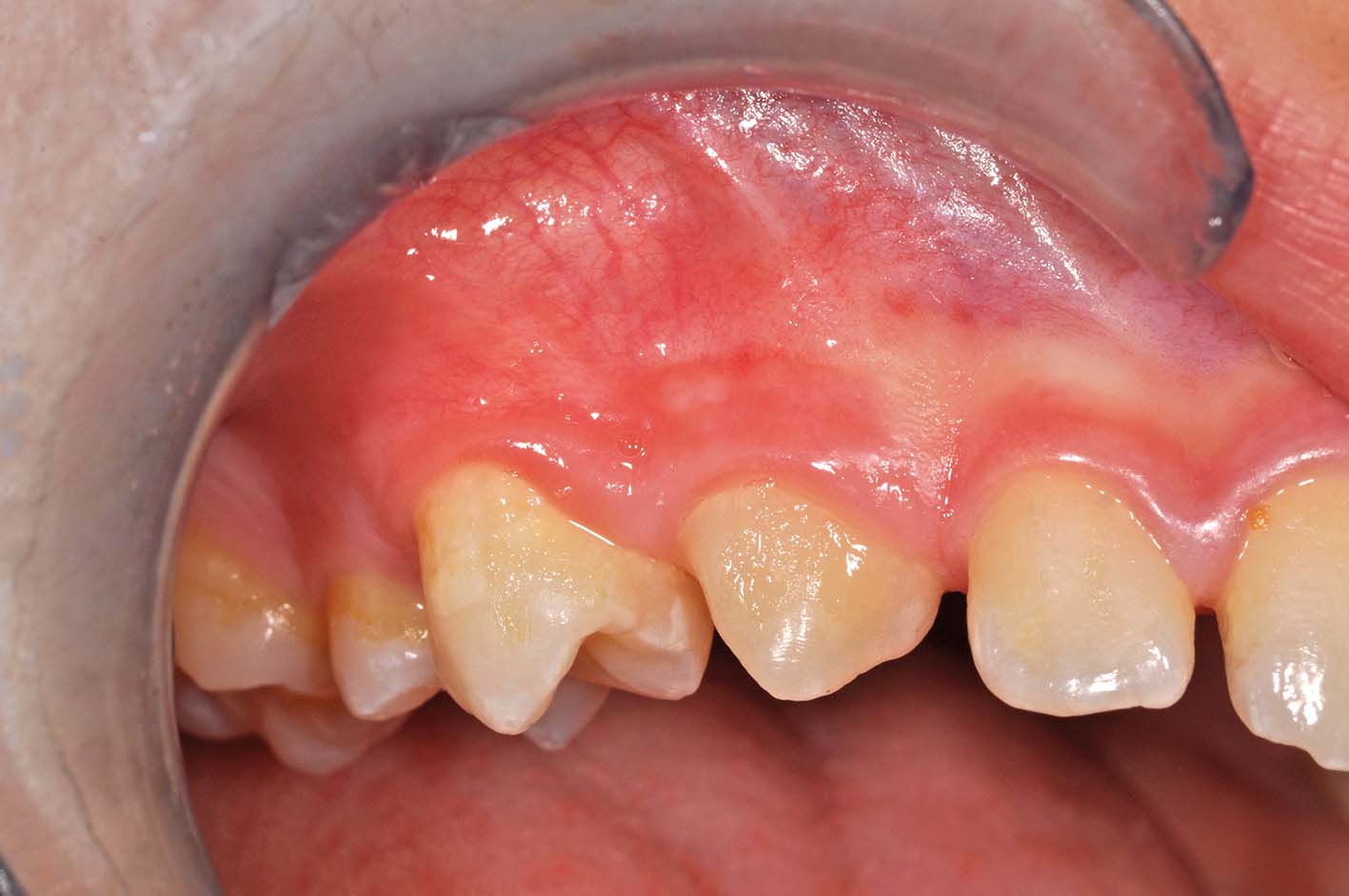
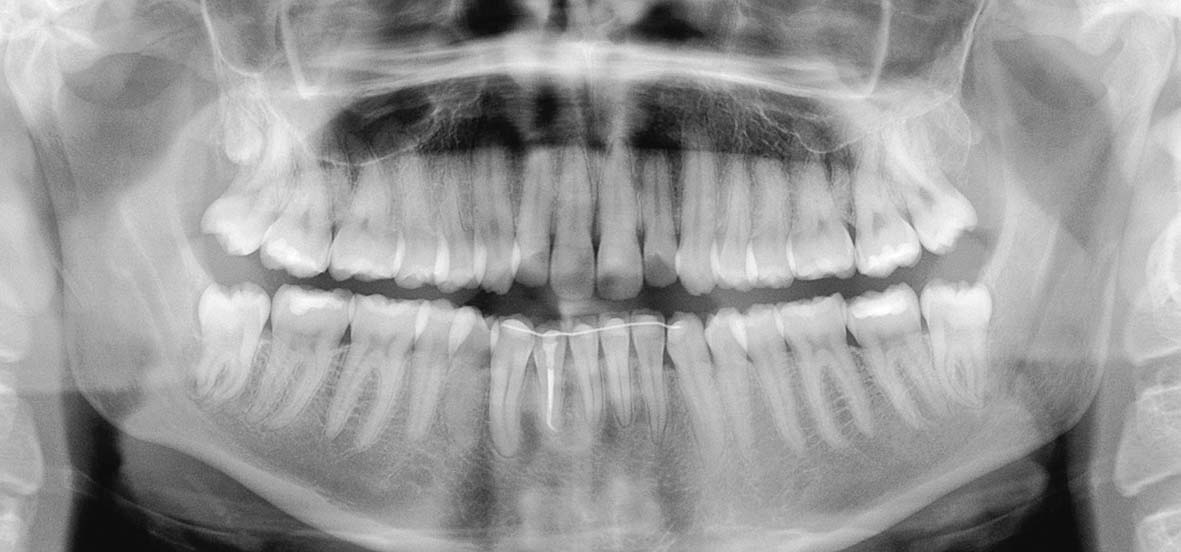
I germi dei denti permanenti vicini si lasciano spostare con molta facilità dall’accrescimento della cisti, fino a creare situazioni drammatiche. Fortunatamente i denti permanenti ritornano al loro posto con altrettanta facilità dopo un trattamento appropriato (Figura 33, 34, 35, 36, 37).
In questi casi è fondamentale ottenere una diagnosi istopatologica attendibile, perché purtroppo lo stesso quadro clinico può essere determinato da lesioni più aggressive, es. tumore odontogeno cheratocistico.
Il trattamento razionale di cisti associate a germi di denti permanenti da recuperare prevede:
- diagnosi istopatologica della lesione;
- guarigione della cisti;
- recupero dei denti permanenti.
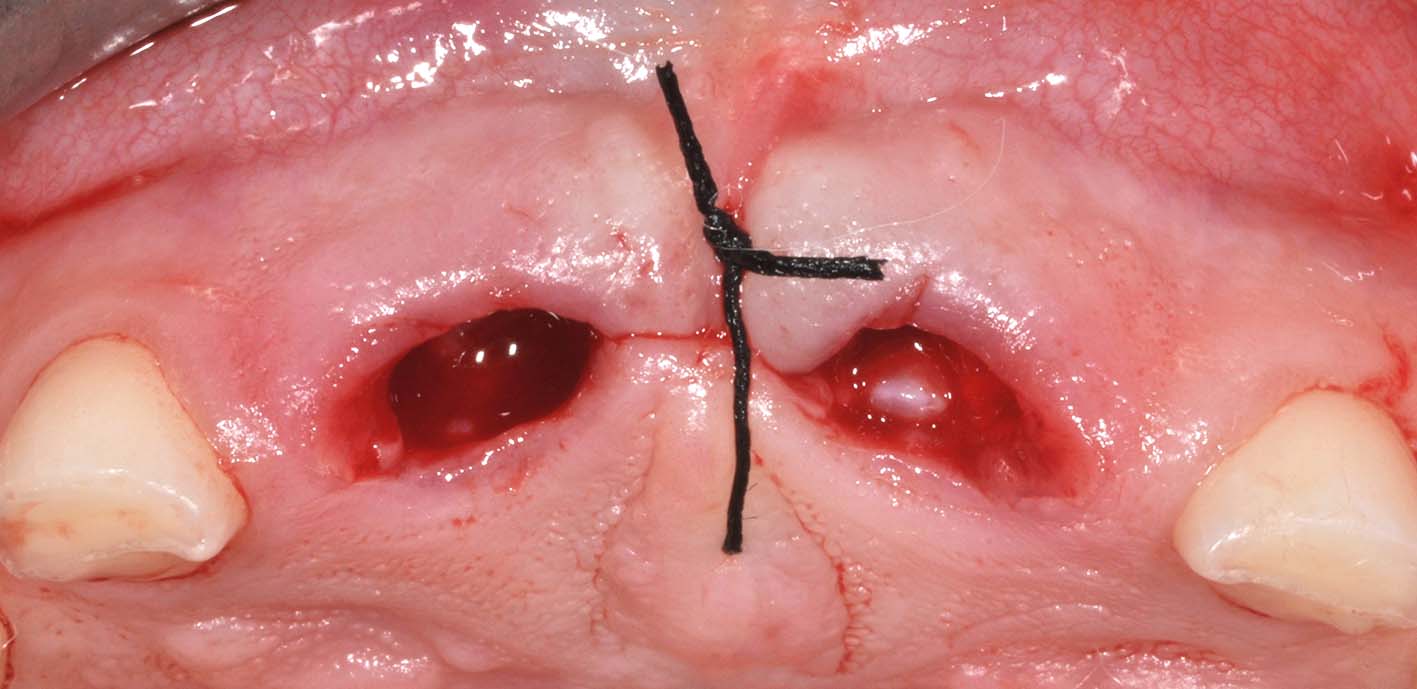
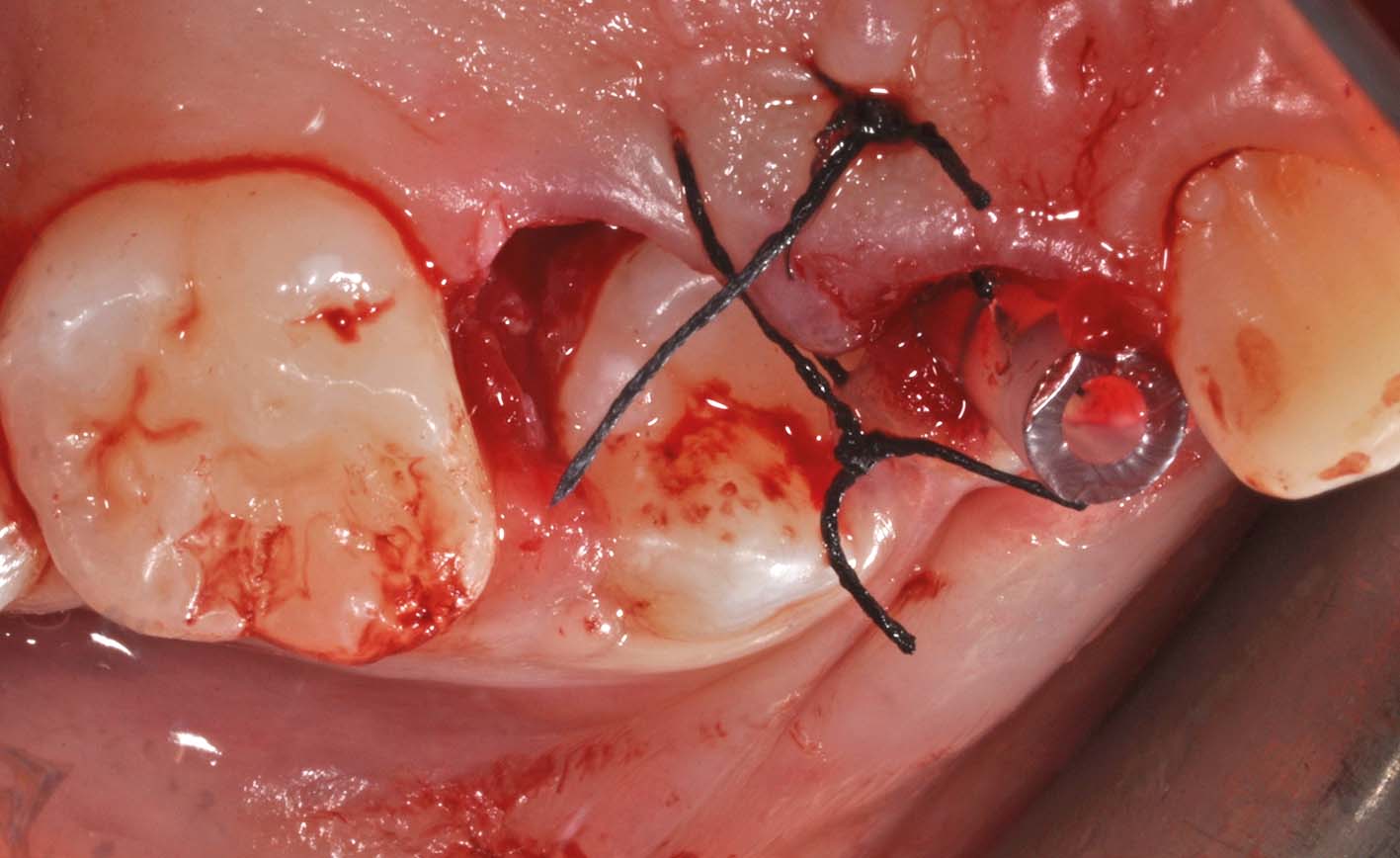
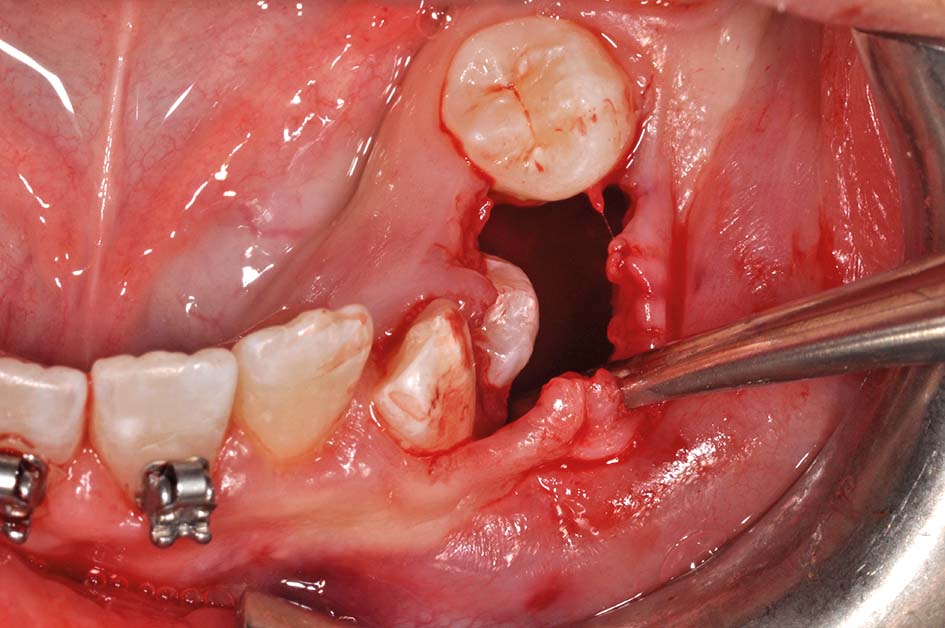
Mentre nell’adulto il trattamento di prima scelta per il trattamento delle lesioni cistiche è l’escissione, nei bambini il trattamento di queste cisti consiste nella marsupializzazione9-13. I tempi di guarigione della lesione radiotrasparente in questi casi sono spesso molto rapidi, relativamente alle dimensioni della lesione (Figure 38, 39, 40). Le fasi del trattamento sono:
- creazione di un’apertura della cavità cistica in cresta, mediante asportazione dei denti decidui corrispondenti, per favorire l’eruzione spontanea dei permanenti in buona posizione;
- prelievo di un frammento di parete cistica (biopsia incisionale) sufficientemente ampio per l’esame istopatologico;
- mantenimento dell’apertura in cresta mediante un dispositivo, di solito collegato a un mantenitore di spazio;
- monitoraggio per controllare l’eruzione dei permanenti, che di regola avviene in corrispondenza dell’apertura della cavità;
- eventuale finalizzazione ortodontica.
Conclusioni
In questi ultimi anni il bambino ha ricevuto sempre più attenzioni dagli odontoiatri. La pedodonzia ha fatto passi da gigante e la collaborazione fra chirurghi e ortodontisti è diventata più ampia e strutturata. La chirurgia orale nel piccolo paziente è caratterizzata da una serie di complessità dovute ad aspetti psicologici, alla necessità di un approccio multidisciplinare, alle aspettative di crescita. A questi problemi si aggiunge la necessità di approfondire la conoscenza delle patologie specifiche dell’età evolutiva.
Il ricorso alla narcosi è notevolmente diminuito grazie a un approccio psicologico più attento, all’evoluzione delle tecniche di anestesia locale e di sedazione, ma soprattutto alle nuove tecniche chirurgiche, che devono essere di volta in volta adeguate alle patologie del piccolo paziente.
Corrispondenza
dottorbarone@gmail.com
- Kennedy DB. Treatment strategies for ankylosed primary molars. Eur Arch Paediatr Dent 2009;10:201-10.
- Tieu LD, Walker SL, Major MP, Flores-Mir C. Management of ankylosed primary molars with premolar successors: a systematic review. J Am Dent Assoc 2013; 144:602-11.
- Theodorakou C, Walker A, Horner K, et al. SEDENTEXCT Project Consortium. Estimation of paediatric organ and effective doses from dental cone beam CT using anthropomorphic phantoms. Br J Radiol 2012; 85:153-60.
- Pauwels R, Cockmartin L, Ivanauskaité D, et al. SEDENTEXCT Project Consortium. Estimating cancer risk from dental cone-beam CT exposures based on skin dosimetry. Phys Med Biol 2014; 59:3877-91.
- Leyland L, Batra P, Wong F, Llewelyn R. A retrospective evaluation of the eruption of impacted permanent incisors after extraction of supernumerary teeth. J Clin Pediatr Dent 2006; 30:225-31.
- Ashkenazi M, Greenberg BP, Chodik G, Rakocz M. Postoperative prognosis of unerupted teeth after removal of supernumerary teeth or odontomas. Am J Orthod Dentofacial Orthop 2007; 131:614-9.
- Lygidakis NN, Chatzidimitriou K, Theologie-Lygidakis N, Lygidakis NA. Evaluation of a treatment protocol for unerupted maxillary central incisors: retrospective clinical study of 46 children. Eur Arch Paediatr Dent 2015; 16:153-64.
- Ayers E, Kennedy D, Wiebe C. Clinical recommendations for management of mesiodens and unerupted permanent maxillary central incisors. Eur Arch Paediatr Dent 2014; 15:421-8.
- Barone R, Chiapasco M, Clauser C. Chirurgia Orale. Le cisti dei mascellari. Manuale Atlante. Aggiornamenti, Firenze, 1999.
- Clauser C, Zuccati G, Barone R, Villano A. Simplified surgical-orthodontic treatment of a dentigerous cyst. J Clin Orthod 1994; 28:103-6.
- Martinéz-Perez D, Varela-Morales M. Conservative treatment of dentigerous cysts in children: A Report of 4 Cases. J Oral Maxillofac Surg 2001; 59: 331-4.
- Miyawaki S, Hyomoto M, Tsubouchi J et al. Erupting speed and rate of angulation change of a cyst-associated mandibular second premolar after marsupialization of a dentigerous cyst. Am J Orthod Dentofac Orthop 1999; 116:578-84.
- Allon DM, Allon I, Anavi Y, et al. Decompression as a treatment of odontogenic cystic lesions in children. J Oral Maxillofac Surg 2015; 73:649-54.
















Grazie mille Lucy 🙂 un bacio!
Chiaro e preciso come sempre, complimenti