Riassunto
Obiettivo. Lo scopo di questo studio è valutare la perdita ossea marginale in seguito al posizionamento di singoli impianti post-estrattivi, protesizzati immediatamente secondo i concetti di “platform switching” e di “one abutment-one time”.
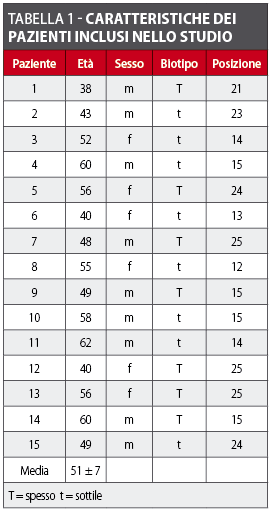
Materiali e metodi. Per questo studio sono stati selezionati, da tre studi privati, 15 pazienti con 15 denti superiori anteriori da estrarre. In ogni paziente è stato inserito un impianto singolo con provvisorio immediato non funzionalizzato, cementato su moncone definitivo in titanio contestualmente avvitato. Il moncone utilizzato presentava un diametro inferiore rispetto a quello dell’impianto secondo i concetti del platform switching. Tutti gli impianti sono stati protesizzati con corone definitive dopo tre mesi dall’intervento. Al momento del restauro definitivo, a 12 e 24 mesi dall’inserzione dell’impianto sono state scattate rx endorali periapicali di controllo. Utilizzando un software di diagnostica per immagini, in grado di compensare eventuali distorsioni radiografiche, è stato calcolato il cambiamento del livello osseo intorno all’impianto paragonando le radiografie pre-operatorie con quelle dei follow-up.
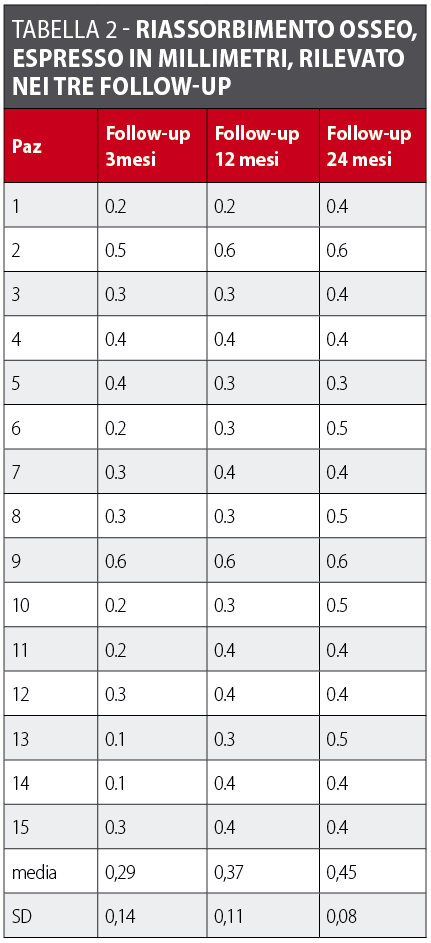
Risultati. Il follow-up a 24 mesi riporta una percentuale di successo del 100%. Nessuno degli impianti mostra segni di infezione né di mobilità. La perdita ossea marginale media al follow-up finale è stata 0.45 mm (SD: 0.2 mm).
Conclusioni. Nella sostituzione di un dente con impianto post-estrattivo, il posizionamento e l’avvitamento immediato del moncone definitivo in titanio secondo i concetti del platform switching e dell’one abutment-one time sembra essere una strategia corretta per minimizzare il riassorbimento osseo crestale perimplantare.
È comunque auspicabile condurre ulteriori controlli clinici su gruppi di pazienti più ampi per poter confermare le conclusioni del presente studio.
L’inserimento degli impianti nei siti di estrazione “freschi” sembra avere un successo percentuale assimilabile agli impianti inseriti in siti completamente guariti1,2. Sebbene il riassorbimento osseo vestibolare sembri correlato all’estrazione dentale e al conseguente riassorbimento del “bundle bone”3, la letteratura ha dimostrato come negli impianti post-estrattivi a carico immediato si raggiungano risultati estetici ottimali4. Proprio per poter superare le difficoltà biologiche e ottenere risultati ottimali sono state proposte diverse procedure chirurgiche e protesiche5. L’utilizzo dei materiali da innesto, infatti, è un buon ausilio per minimizzare il riassorbimento osseo6-9. Il posizionamento immediato di corone provvisorie nella regione anteriore della mascella, inoltre, è suggerito sia per modellare i tessuti molli che per mantenere le papille interdentali10. Allo stesso tempo, per limitare la perdita ossea post-estrattiva degli impianti a carico immediato, diversi studi clinici suggeriscono il concetto del “platform swiching”11-13. Tale tecnica si basa sulla differenza di diametro tra la superficie dell’impianto e quella del moncone. Grazie a questa configurazione protesica è possibile minimizzare il riassorbimento crestale14. A sostegno di questa evidenza clinica sono state addotte motivazioni sia biologiche che biomeccaniche. Da un punto di vista biologico, il minore diametro dell’abutment determina una “internalizzazione” del micro gap impianto/abutment. Ciò produce un conseguente allontanamento dell’infiltrato infiammatorio dall’osso crestale e il ristabilimento dell’ampiezza biologica anche su un piano orizzontale15. Contemporaneamente, da un punto di vista biomeccanico, il maggior diametro della piattaforma implantare permette una miglior distribuzione dello stress occlusale lungo il “complesso osso/impianto”16,17. La configurazione del “platform swiching”, usata negli impianti post-estrattivi a carico immediato se comparata agli impianti protesizzati con monconi di diametro uguale all’impianto stesso mostra validi risultati clinici in merito alla preservazione dell’osso marginale18. Allo stesso tempo, un altro fattore potrebbe influenzare la stabilità dei tessuti perimplantari: la ripetuta connessione e disconnessione del moncone dovuta alla procedura convenzionale. La sequenza protesica che classicamente si utilizza per gli impianti a carico immediato, infatti, prevede dapprima un moncone provvisorio e solo successivamente quello definitivo. I ripetuti microtraumi sembrerebbero “disturbare” il ristabilimento dell’ampiezza biologica, con conseguente perdita verticale dei tessuti duri e molli19. Lo scopo del nostro studio clinico è di valutare, nella mascella superiore, la preservazione dell’osso marginale degli impianti post-estrattivi immediatamente protesizzati usando soltanto monconi definitivi e massimizzando pertanto le potenzialità del “platform swiching”.
MATERIALI E METODI
Questo è uno studio prospettico multicentrico che indaga l’efficacia del concetto del “platform swiching” in associazione all’utilizzo di un unico moncone definitivo su impianti singoli post-estrattivi a carico immediato.
Selezione del paziente
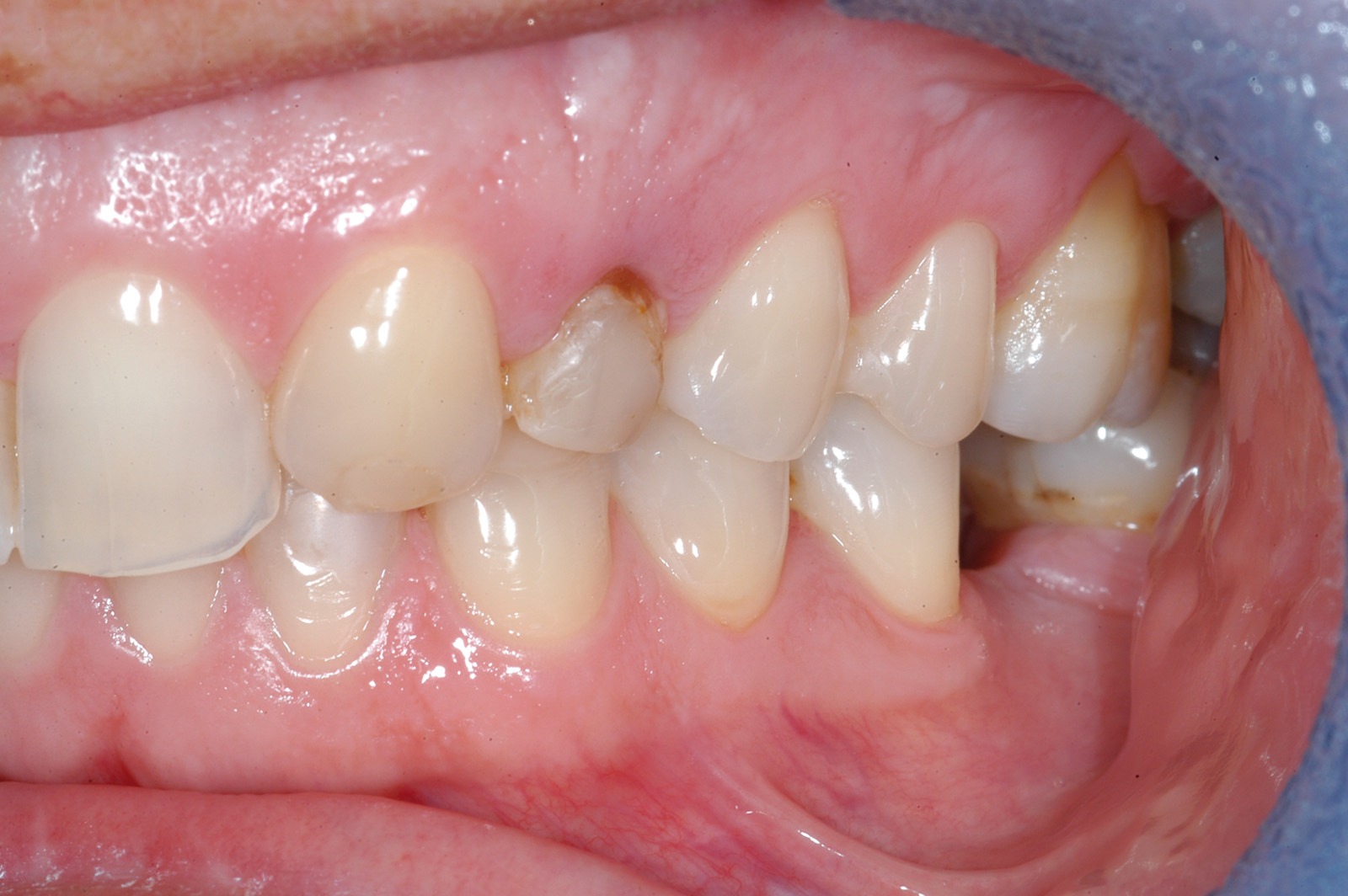
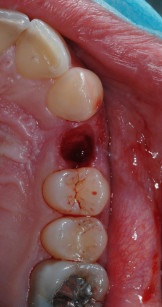
Sono stati selezionati 15 pazienti che rispondessero ai seguenti criteri: età superiore a 18 anni, necessità di un impianto singolo in area estetica superiore (da premolare a premolare), esistenza dei denti adiacenti, evidenza clinica e radiologica della delle pareti ossee alveolari intatte e di almeno 4 mm di osso sopra l’apice radicolare. I siti implantari con deiscenze o fenestrazioni al momento dell’estrazione sono state escluse dal presente studio. Sono stati considerati soltanto denti da estrarre a causa di fratture verticali od orizzontali sfavorevoli, fallimenti endodontici, carie non restaurabili o denti decidui mobili (Figure 1a, 1b e 1c). Casi clinici con severi problemi parodontali non sono stati inclusi nel protocollo. I criteri di esclusione sono stati: pazienti con problemi cronici sistemici, fumatori oltre 10 sigarette al giorno, donne in gravidanza o in allattamento, pazienti con indici di placca e di sanguinamento superiori al 25%. Sono stati esclusi anche denti con infezioni acute, con spazi interprossimali più stretti di 8 mm o con evidenze cliniche o radiografiche di difetti ossei vestibolari o interprossimali. Dopo aver spiegato ai pazienti la procedura utilizzata, è stato richiesto loro di firmare un consenso informato. Questo studio è stato eseguito seguendo i principi delineati dalla dichiarazione di Helsinky per quanto riguarda sperimentazioni che coinvolgono soggetti umani.
Protocollo chirurgico
Prima della procedura chirurgica per ciascun paziente è stato programmato un appuntamento di profilassi professionale. A ciascuno di loro è stata somministrata una dose di 1 g di penicillina e acido clavulanico un’ora prima dell’intervento e poi ogni 12 ore per 6 giorni20. In tutti gli alveoli post-estrattivi è stata riscontrata un’ampia cresta ossea e nessun difetto osseo vestibolare o segno di infezione. Tutti gli impianti sono stati inseriti nella mascella nella regione compresa tra il secondo premolare destro e il secondo premolare sinistro. In tutti i casi le estrazioni dentali sono state effettuate con tecnica atraumatica, senza incisione di lembo, usando un apparecchio per la piezochirurgia in modo da minimizzare danni all’alveolo (EMS, Svizzera) (Figura 2).
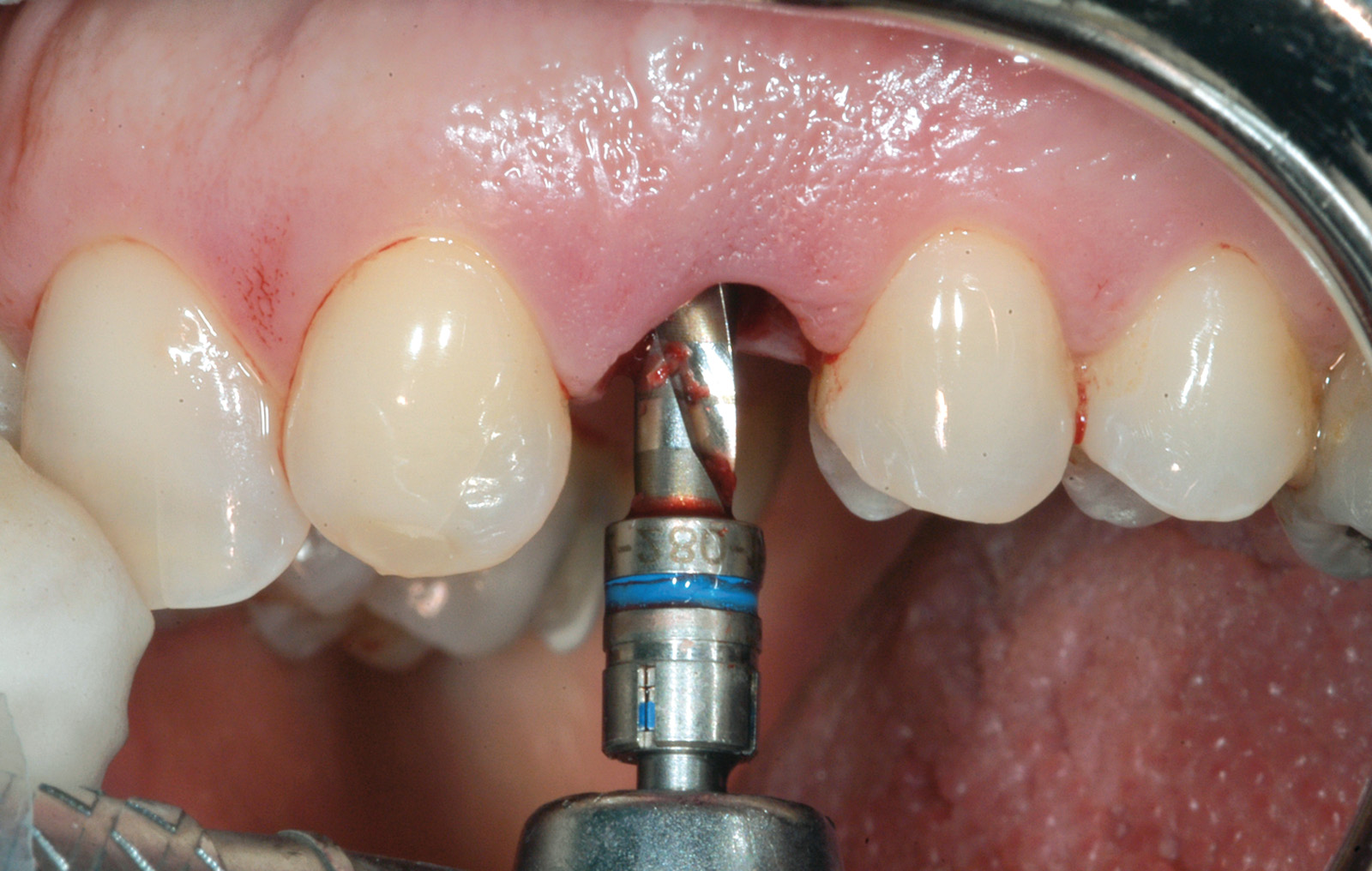
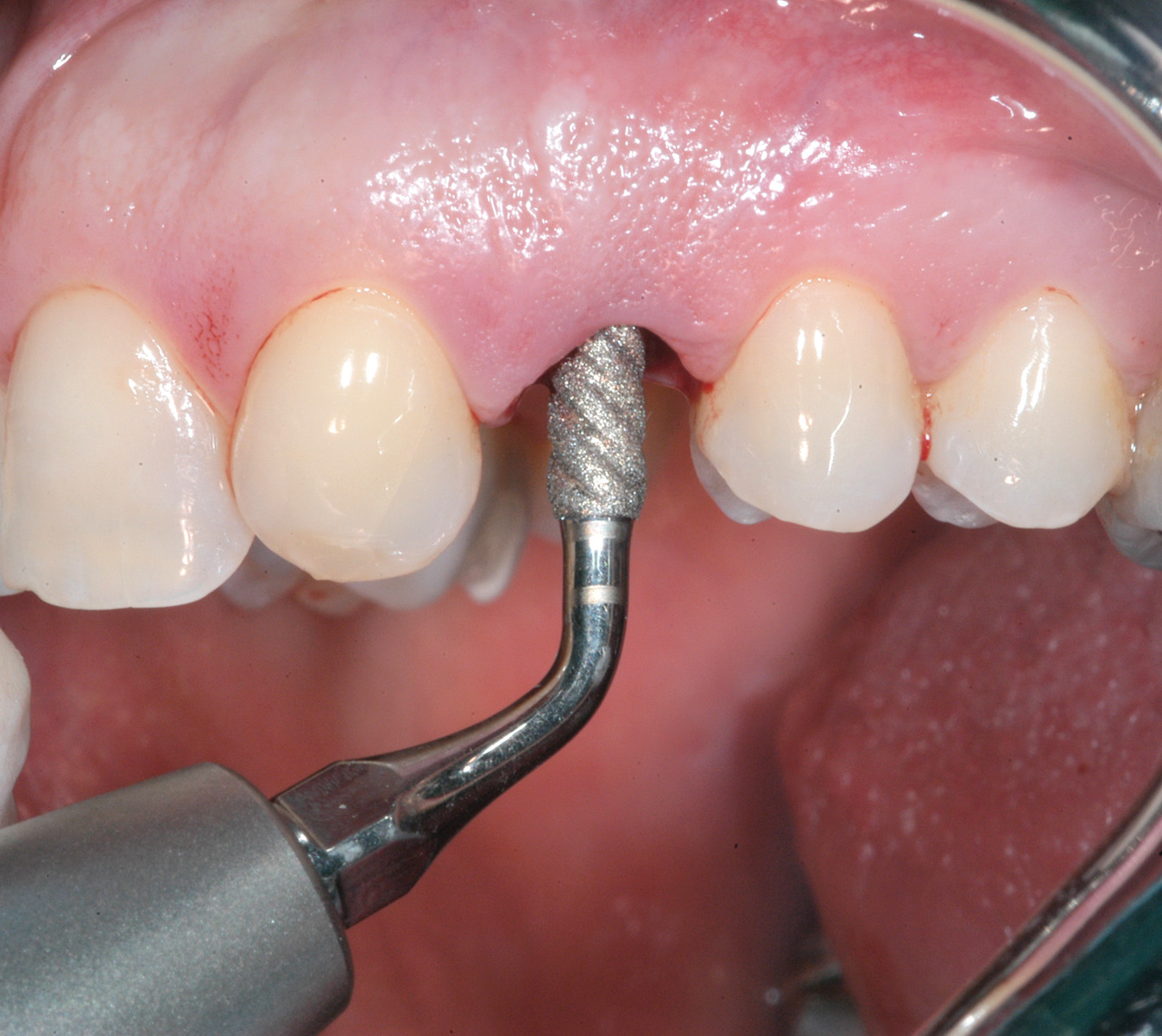
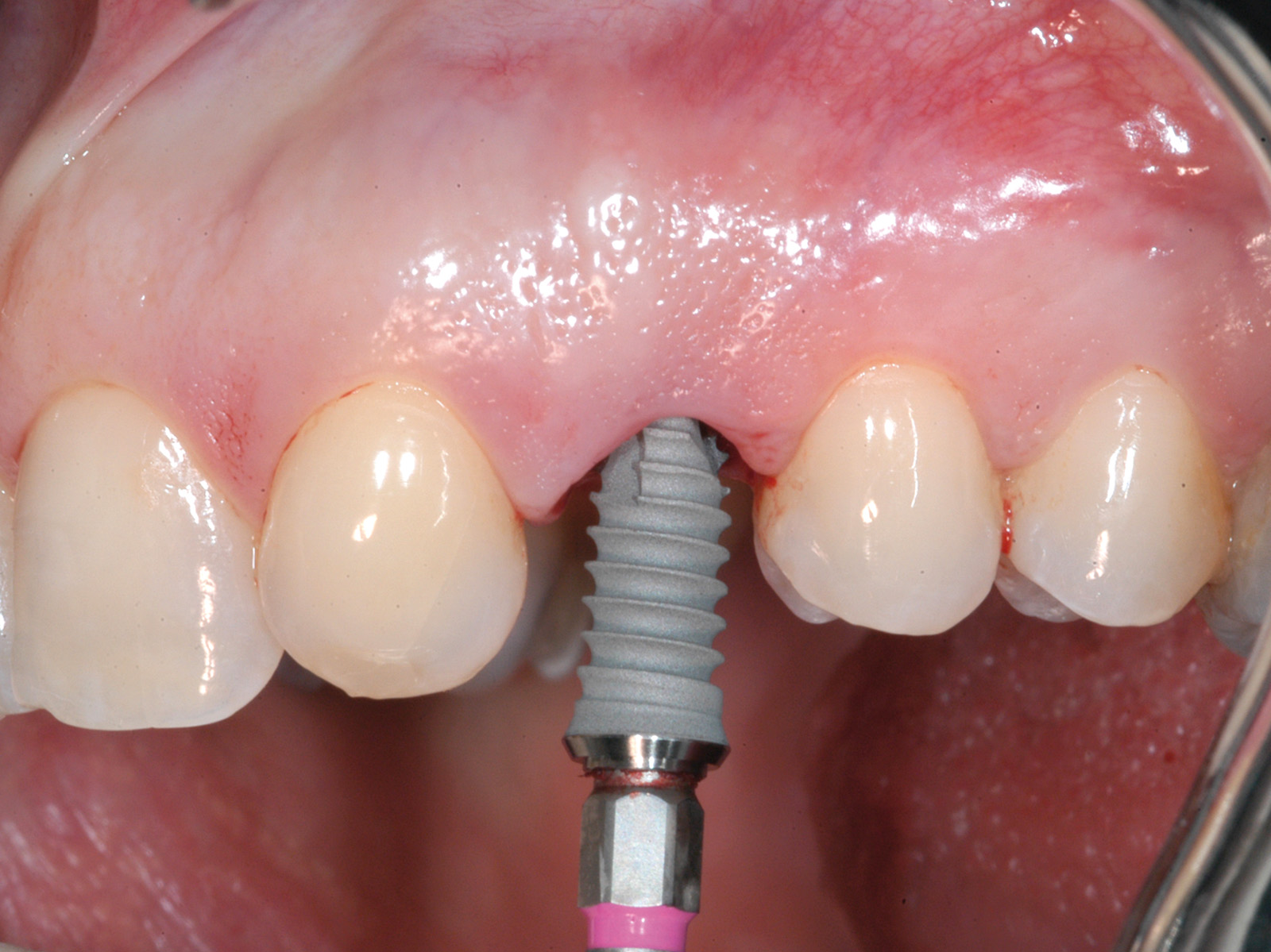
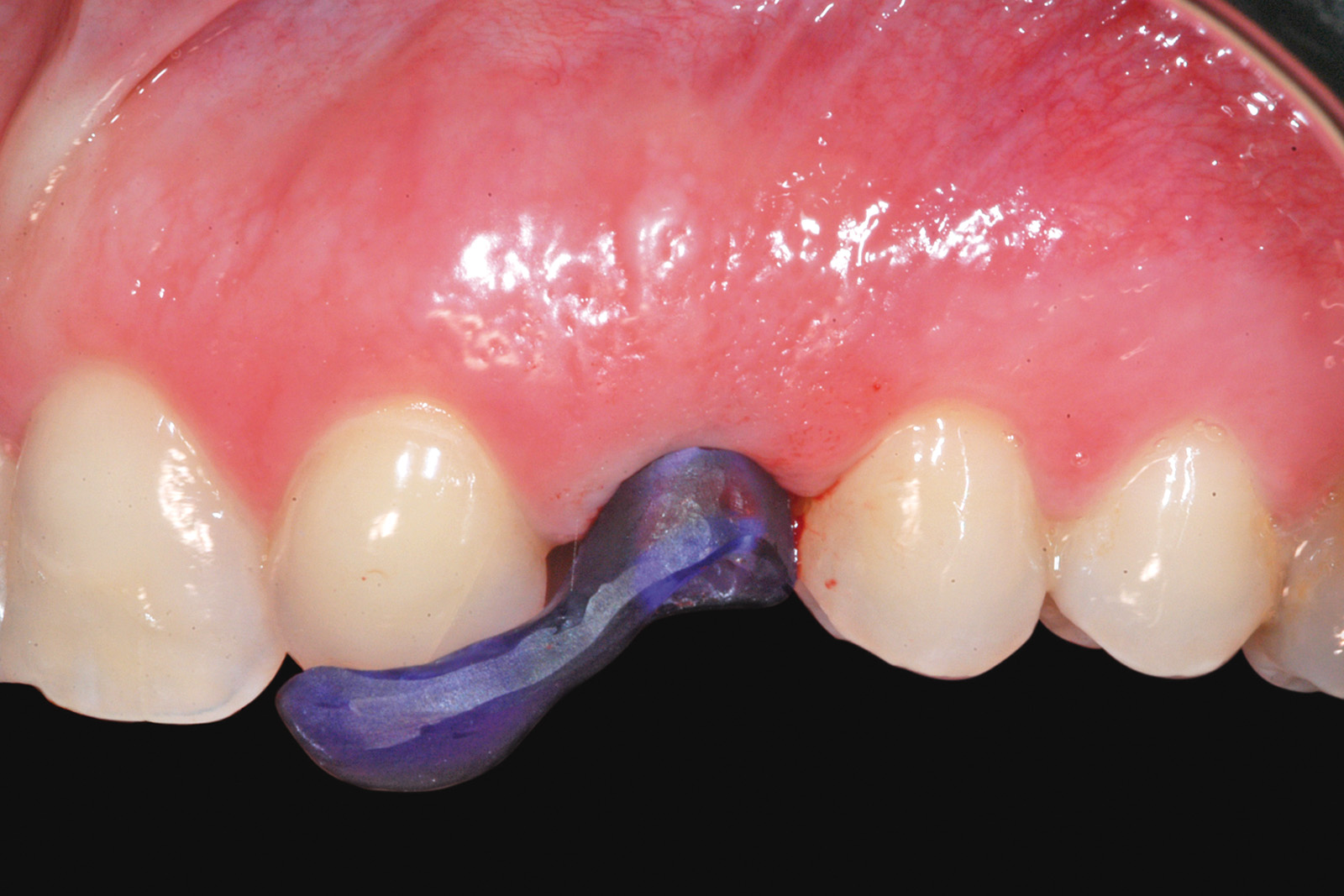
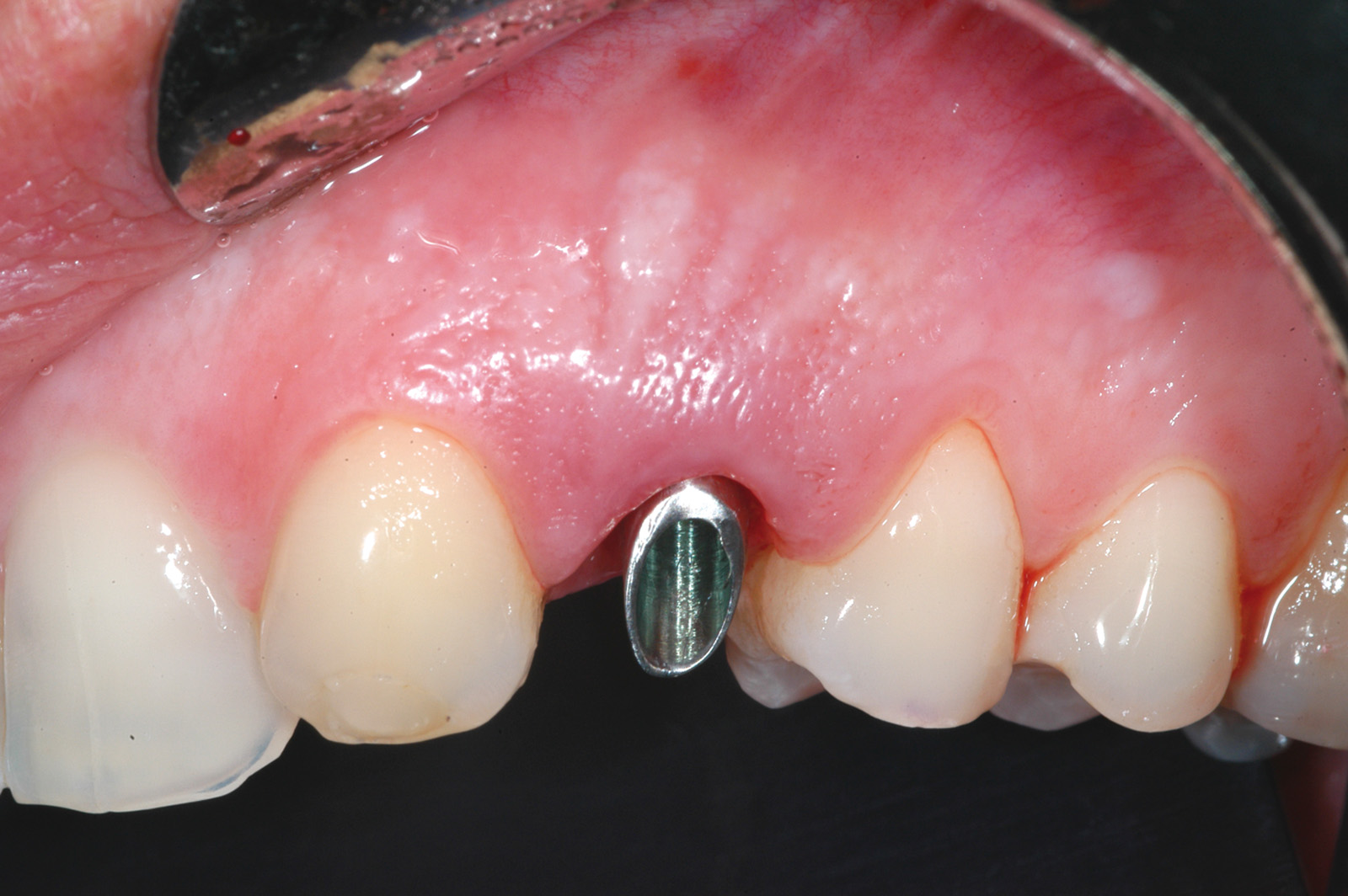
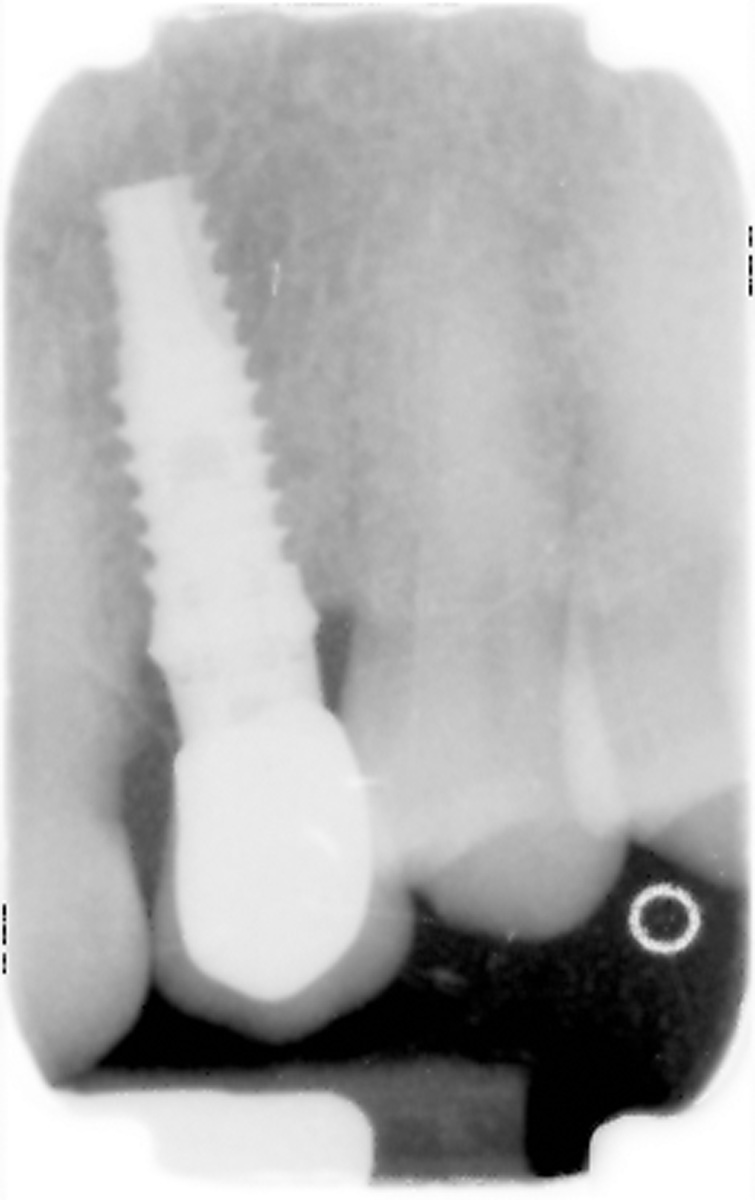
Gli alveoli dei denti appena estratti sono stati ampiamente detersi con soluzione fisiologica. Seguendo il protocollo degli impianti post-estrattivi a carico immediato21, il sito osteotomico è stato preparato con frese a diametro crescente (Figura 3) e poi rifinito con una punta da piezo-chirurgia per accellerare il processo di osteo-integrazione (Figura 4). In ciascun sito è stato inserito un impianto Khono Premium SP (Sweden & Martina, Padova, Italia) da 13 mm con diametro di 4.2 mm (Figura 5). L’impianto usato in questo studio presenta una forma conica, una superficie ruvida per tutta la lunghezza del corpo e un doppio sistema di connessione esterna/interna. La piattaforma implantare è stata posizionata a livello del margine dell’osso vestibolare (Figura 6). Per ottenere un’adeguata stabilità primaria, gli impianti sono stati inseriti con un torque di inserzione iniziale compreso tra 32 e 45 n/cm. Immediatamente dopo il posizionamento dell’impianto è stata presa un’impronta e sono state effettuate le procedure di laboratorio (Figura 7). Nei casi in cui è stata rilevata una distanza tra l’impianto e la parete ossea vestibolare superiore a 1 mm, questo spazio è stato riempito con un composto di osso autologo, idrossiapatite nanostrutturata e sangue (Sintlife 600, 900micron, Finceramica, Faenza, Italia). Un disco di collagene (Gingistat, Gaba Vebas, Roma Italia) inbibito di acido tranexamico è stato spinto intorno all’abutment nel sito alveolare per favorire e migliorare la guarigione della mucosa. Il disco di collagene è stato posizionato sopra il materiale innestato e la ferita è stata inizialmente chiusa con una vite di guarigione. La finalità di questa procedura è di mantenere il materiale innestato in situ prevenendo la fuoriuscita di particelle e isolandolo dalle cellule ospiti. Infatti, secondo Jeschke l’aggiunta di collagene di tipo 1 sembra accelerare il processo di guarigione dei tessuti molli e promuovere anche la riepitelizzazione22.
Connessione del moncone
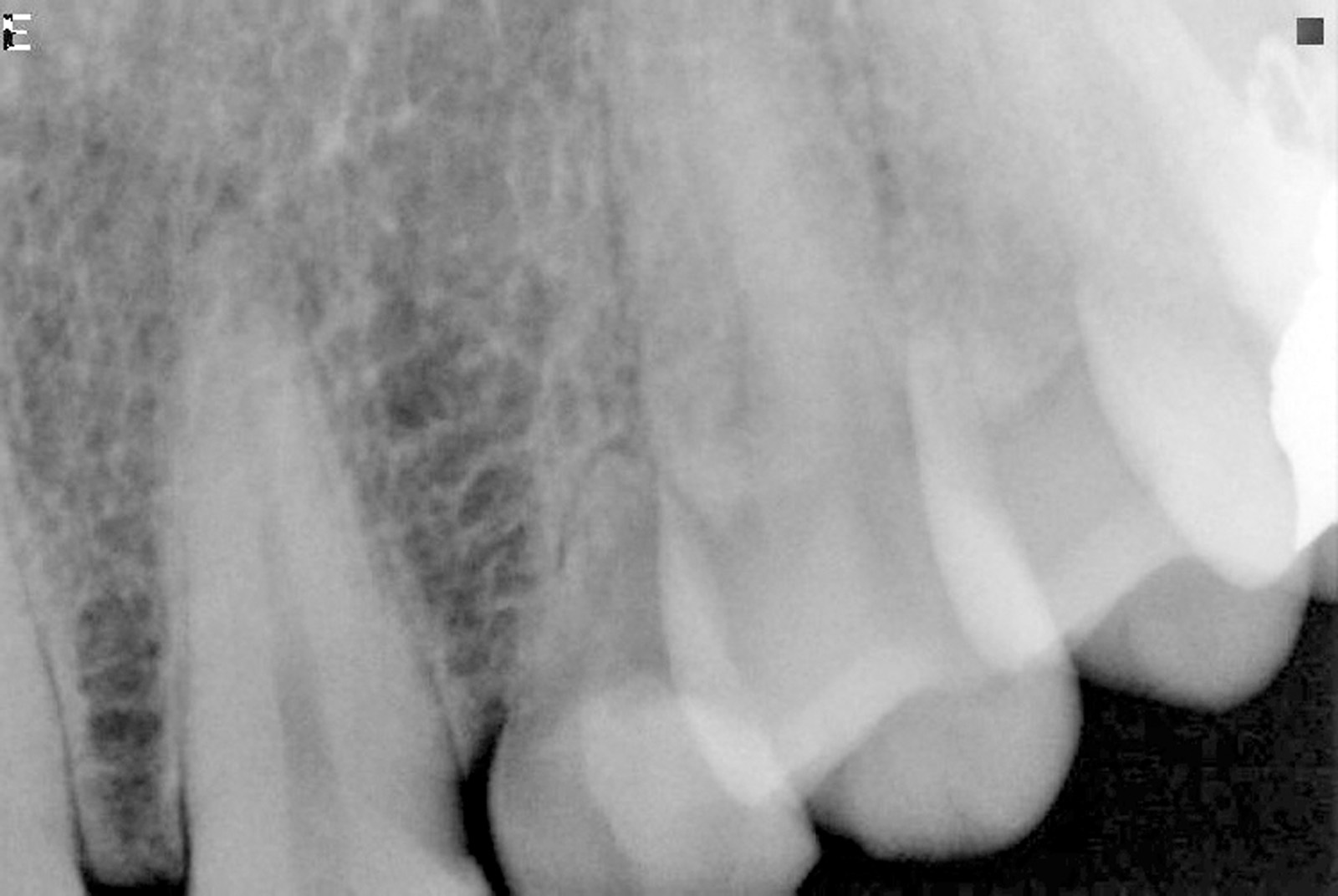
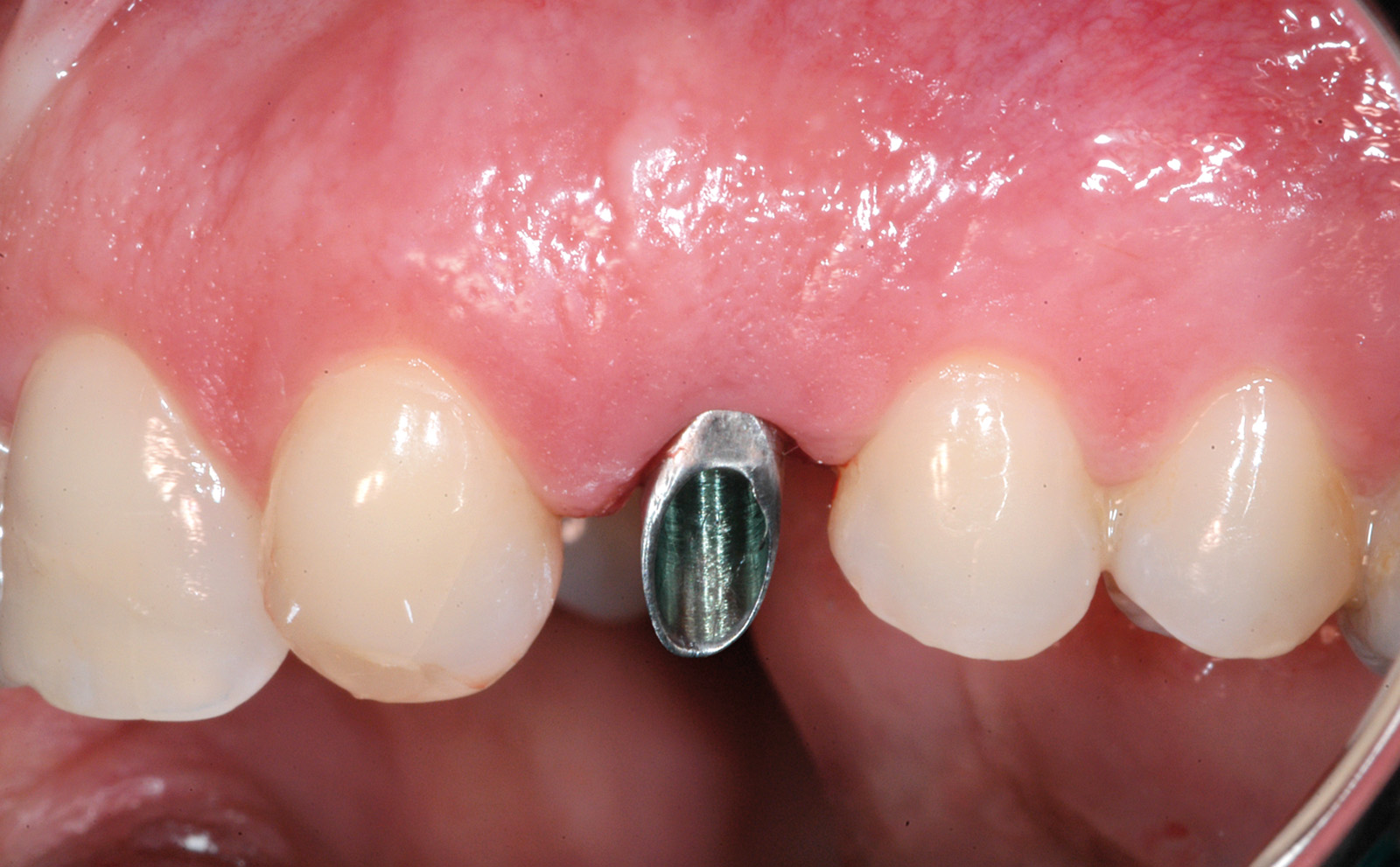
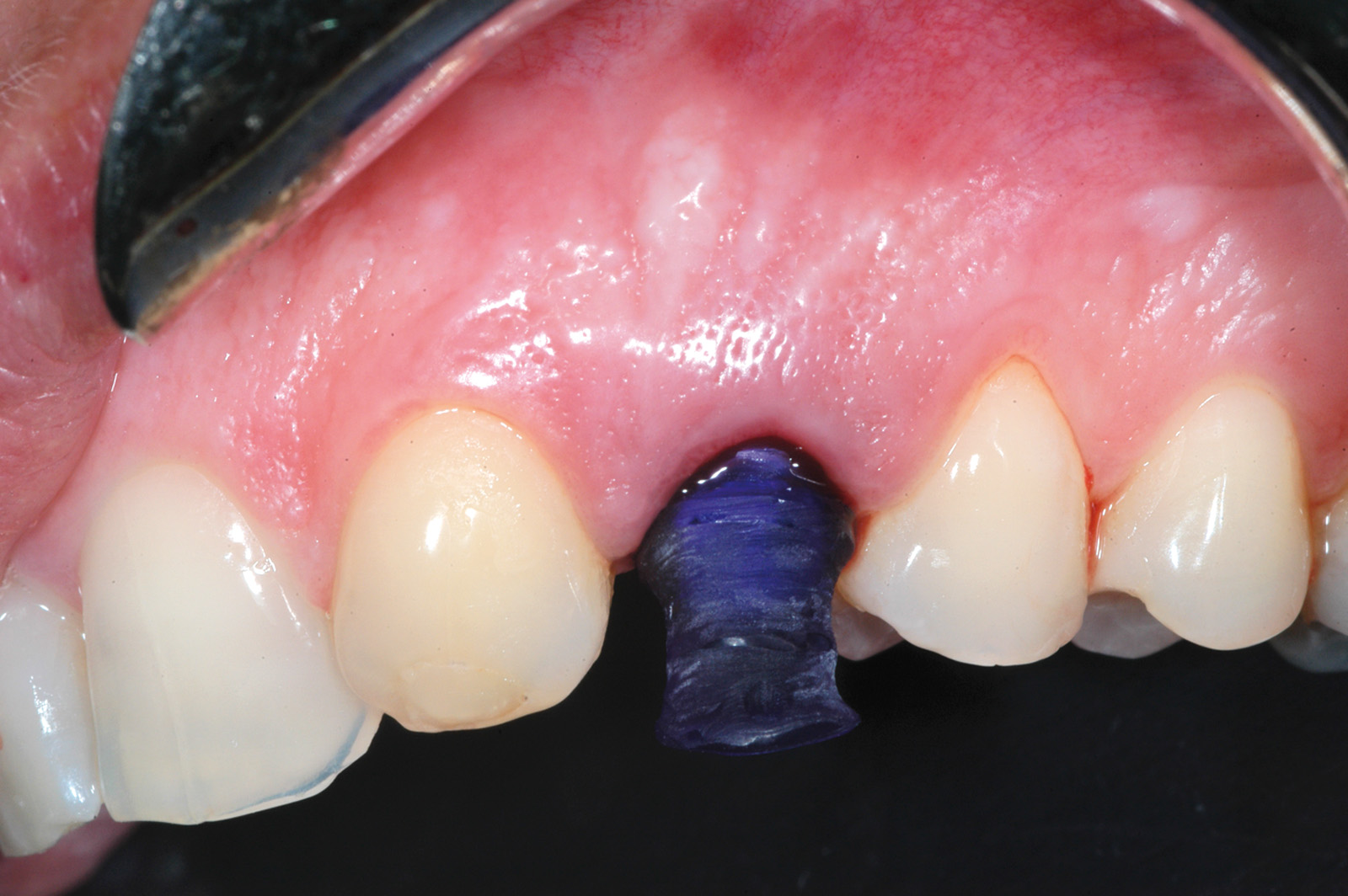
Nelle 4-24 ore successive all’impronta il laboratorio ha provveduto alla realizzazione del moncone definitivo e della corona provvisoria. Prima della consegna, il moncone in titanio è stato duplicato in resina poliuretanica seguendo una precisa tecnica di laboratorio23. Il moncone definitivo con un diametro di 4.25 mm (0.6 mm più stretto del diametro della piattaforma implantare) è stato avvitato sull’impianto (20 N/cm) (Figure 8a, 8b e 8c). Le corone provvisorie sono state rifinite in modo da adattarsi perfettamente al margine dell’impianto e sono state cementate provvisoriamente (Temp Bond, KerrHawe S.A., Boggio, Svizzera) (Figura 9). In ogni caso sono stati eliminati i contatti funzionali della corona provvisoria sia in occlusione centrica che in protrusiva e lateralità usando una cartina da articolazione da 200 micron in modo da avere un carico immediato non funzionalizzato24. Sono state effettuate radiografie periapicali standardizzate con la tecnica parallela usate come termine di confronto per i successivi esami radiografici. I pazienti sono stati, quindi, invitati ad assumere cibi evitando di masticare nell’area trattata fino al restauro definitivo.
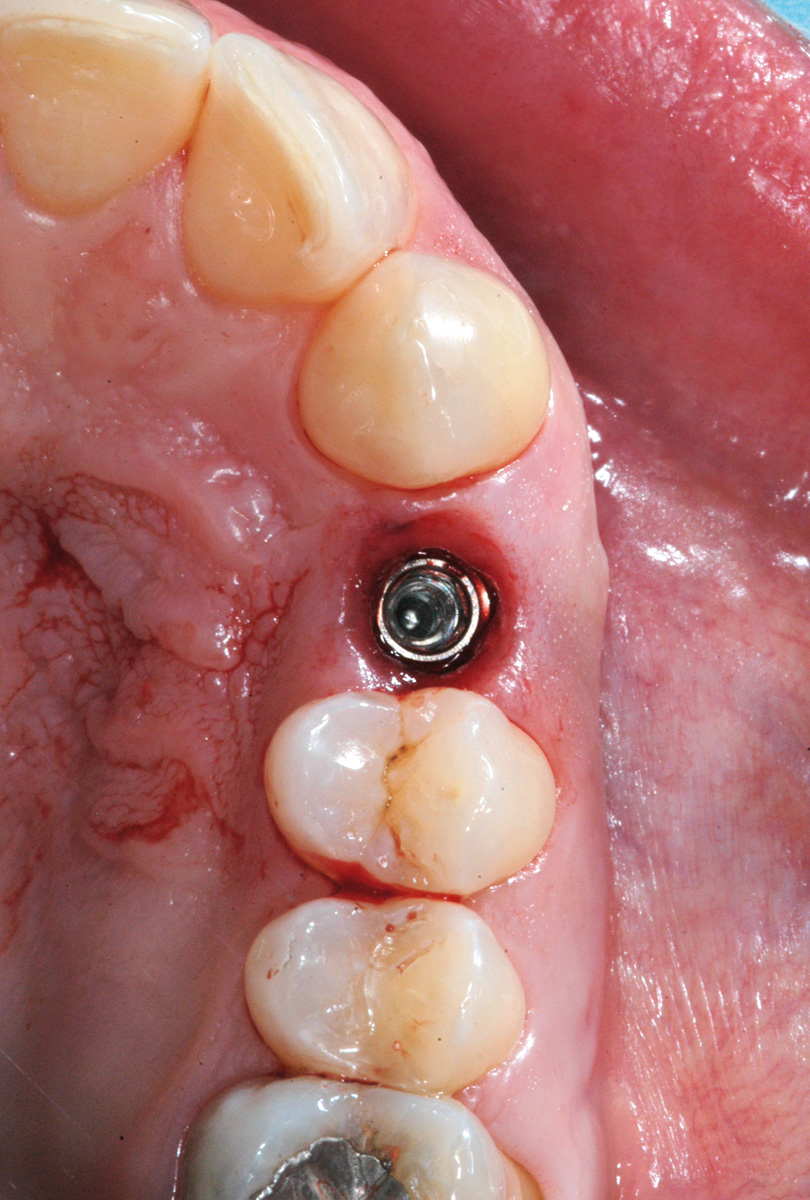
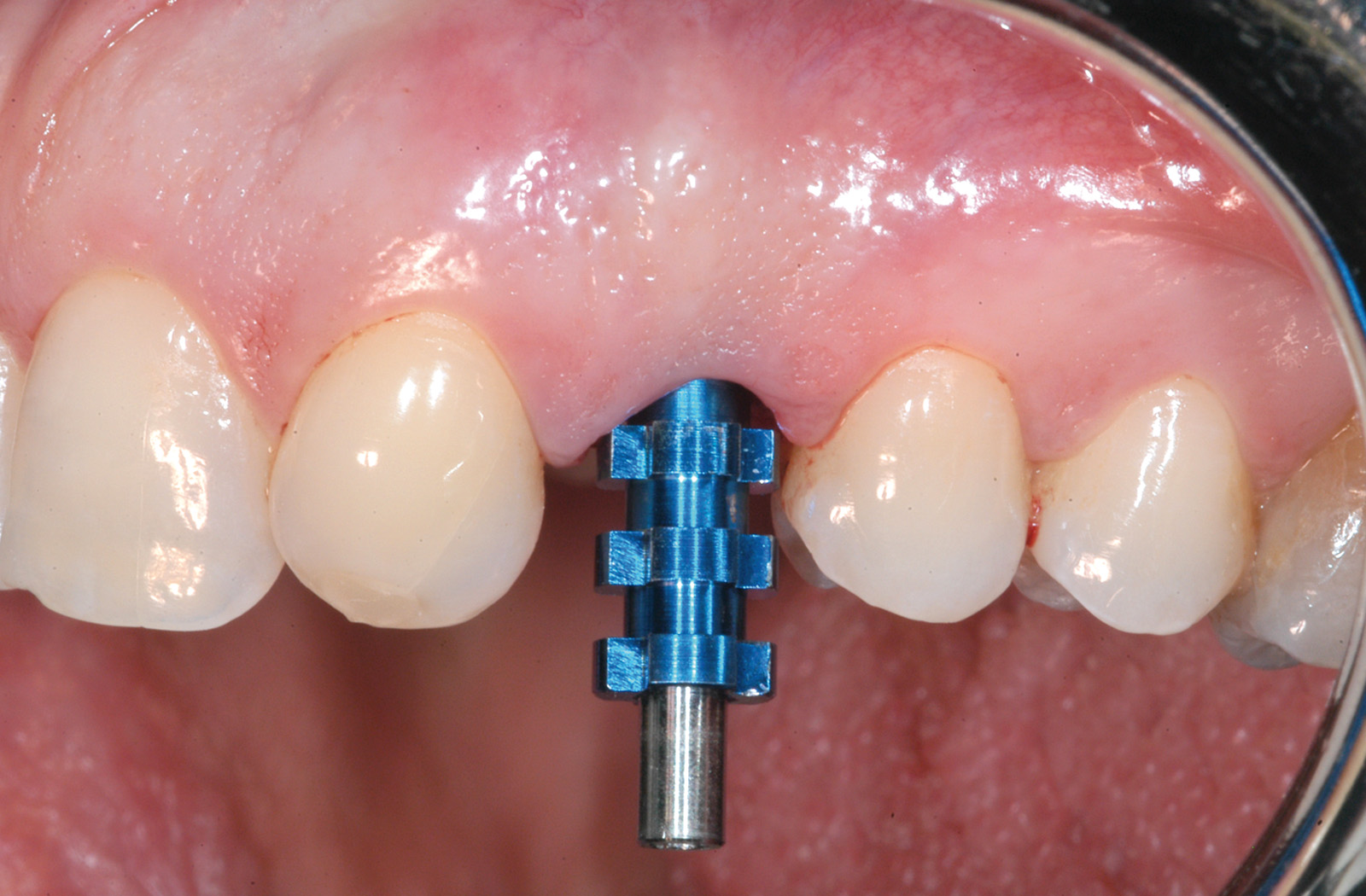
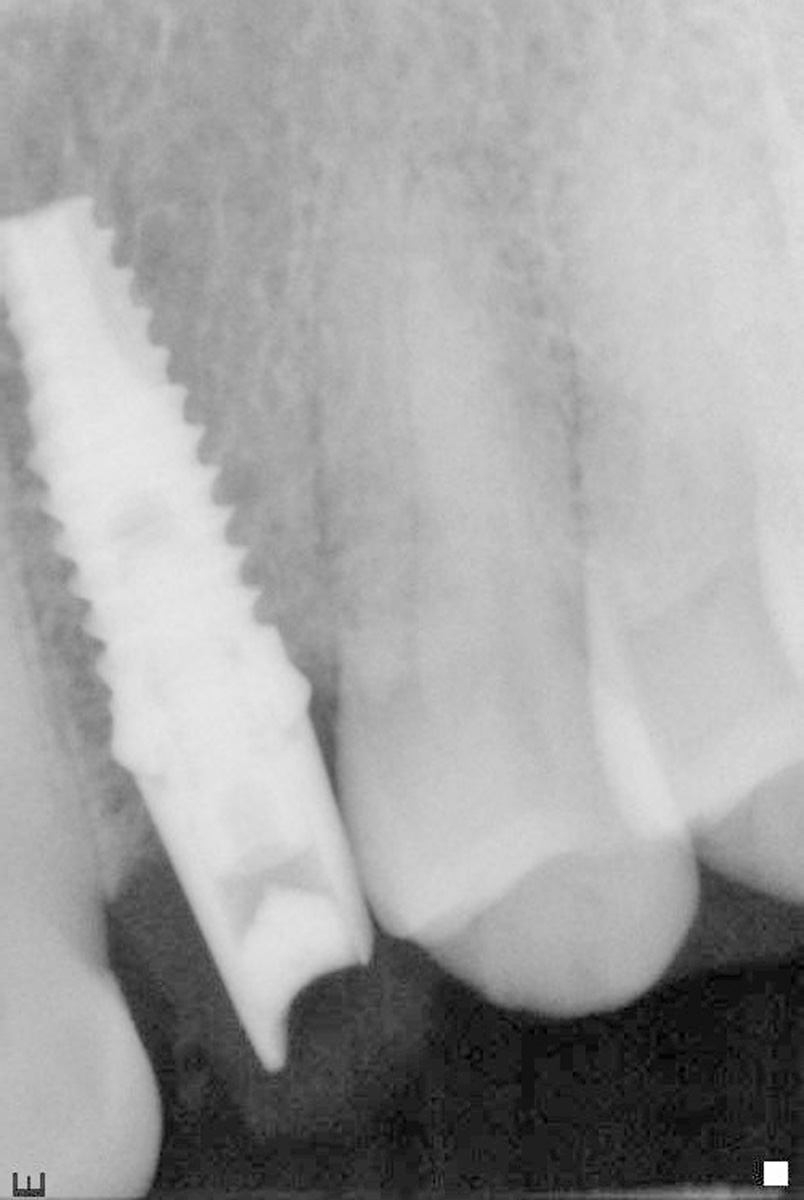
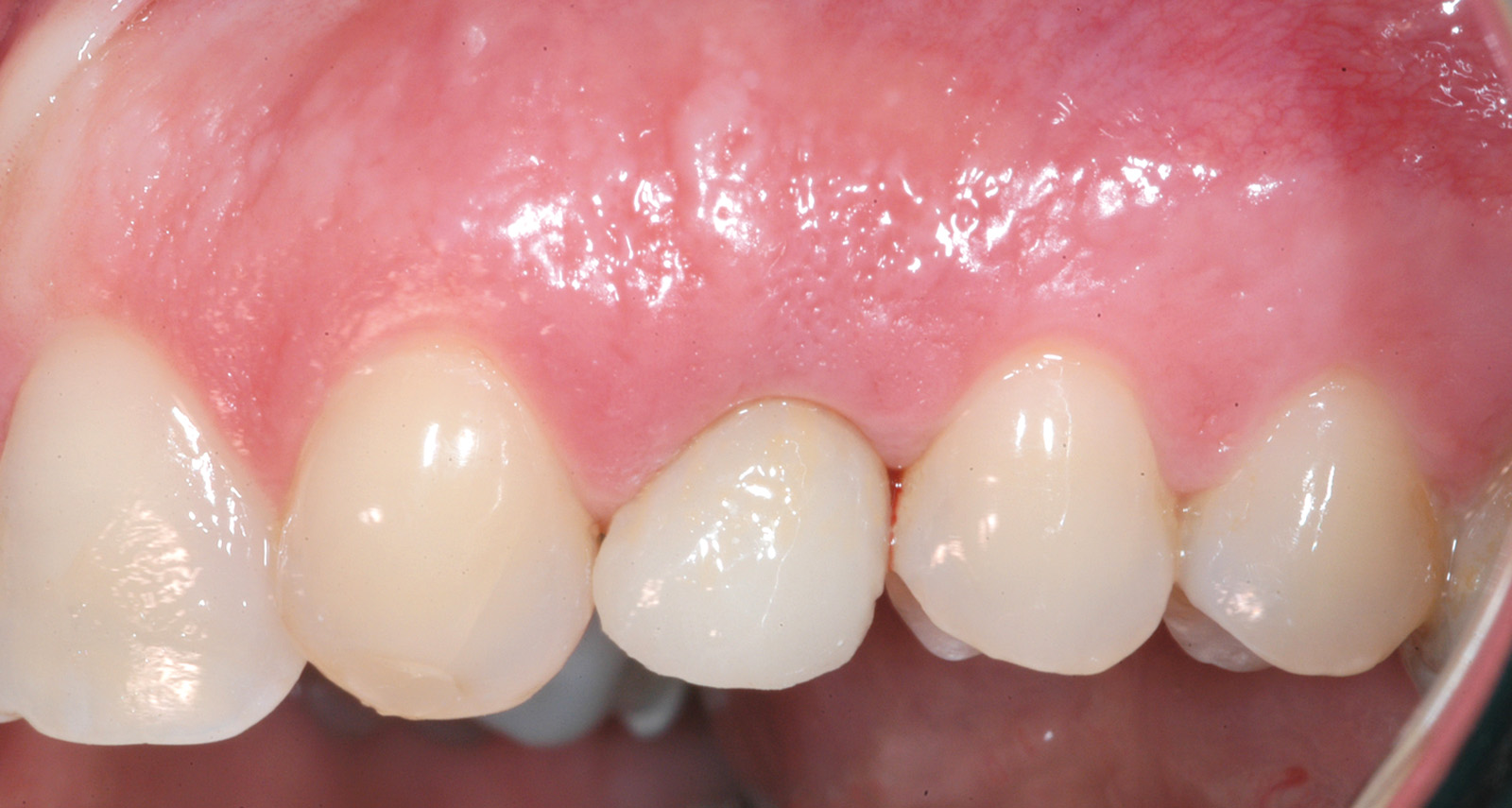
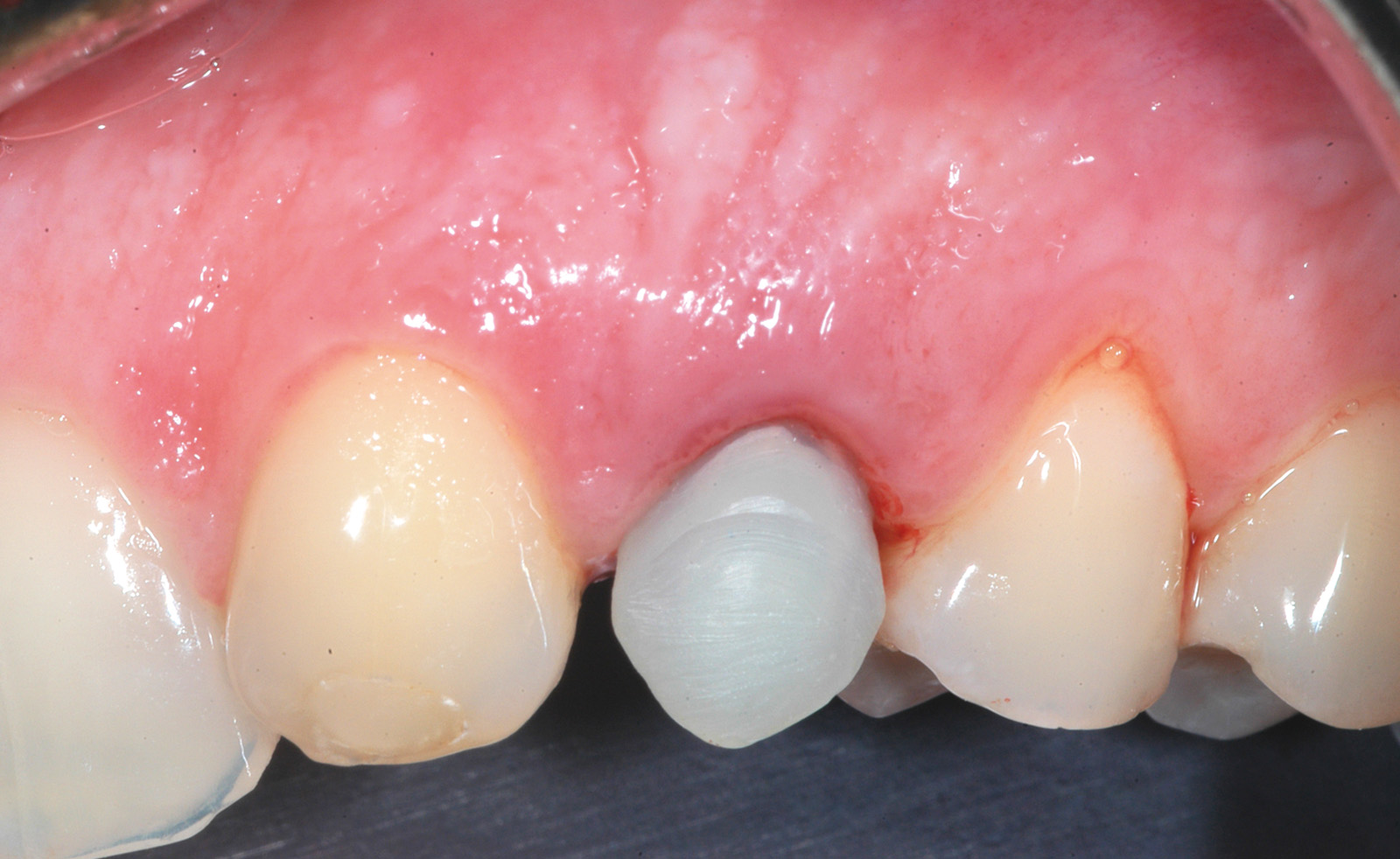
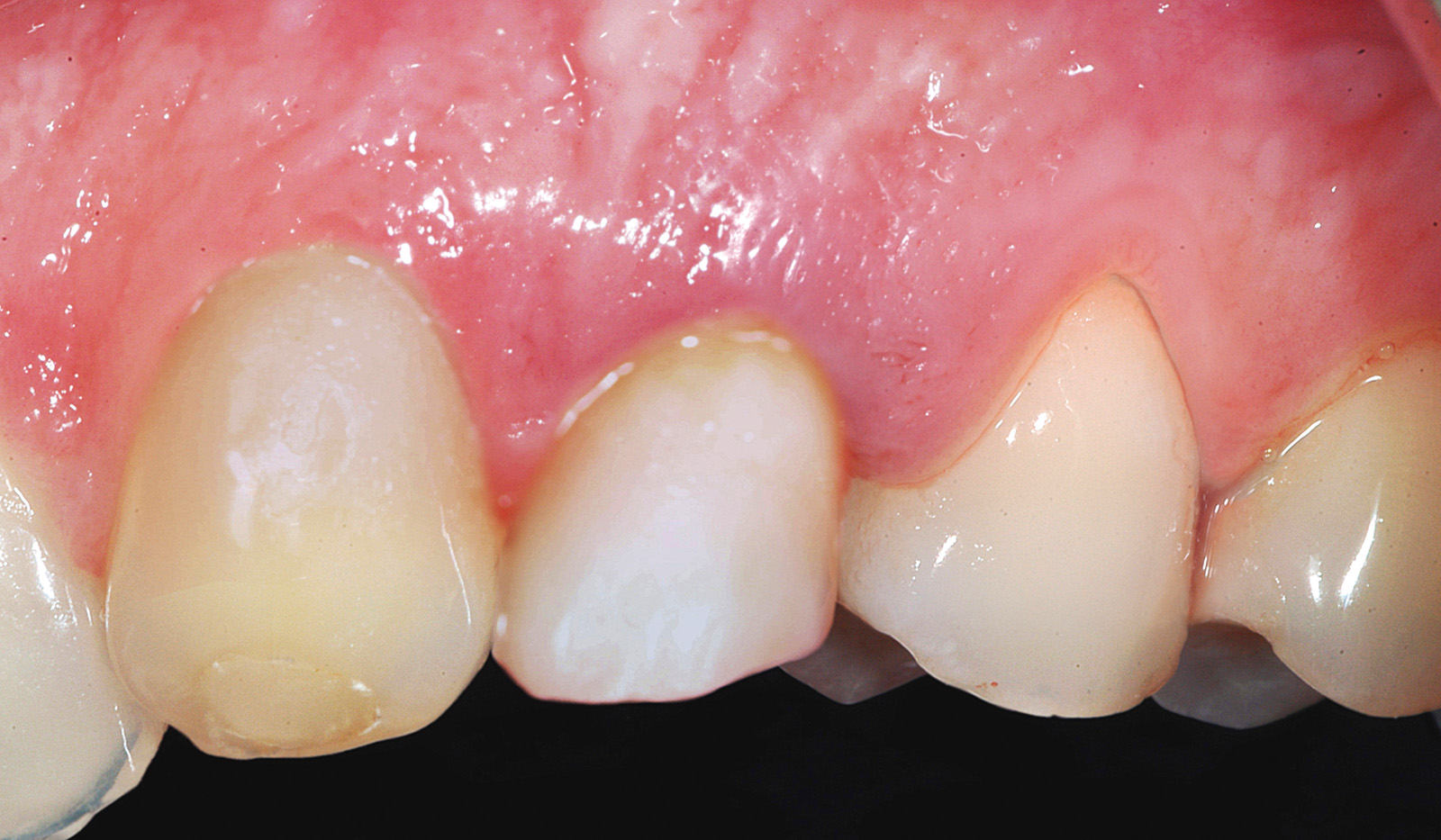
L’igiene orale prescritta a seguito dell’intervento si è limitata all’utilizzo di uno spazzolino morbido e sciacqui con clorexidina allo 0.12% per le prime due settimane e a una detersione regolare per il resto del mese con anche la possibilità di utilizzo del filo interdentale. Non è stata riscontrata alcuna complicazione intra- o post-operatoria. Tre mesi dopo è stato rimosso il restauro provvisorio e si è analizzato il tessuto molle perimplantare alla ricerca di eventuali segni infiammatori (Figura 10). Utilizzando un sistema CAD CAM (Ecko, Sweden Martina, Due Carrare Italia), si è provveduto alla duplicazione in zirconio di una cappetta in resina precedentemente modellata sul moncone definitivo (Figura 11). È stata, quindi, presa un’impronta dei tessuti molli usando la struttura in zirconio (Figura 12). Una settimana più tardi, al momento dell’inserimento della corona definitiva (Figura 13), è stata eseguita una radiografia periapicale con centratore. Ogni 12 mesi per 24 mesi sono state scattate delle radiografie periapicali standardizzate per valutare il riassorbimento osseo dopo il carico e per paragonarlo alla condizione di partenza (Figura 14).
Valutazioni radiografiche
Le valutazioni del livello osseo marginale intorno all’impianto sono state eseguite usando un software di analisi per immagini (Scion Image 4.02 Win, Scion Corporation, Frederick, MD) in grado di compensare le distorsioni radiografiche12. Il software ha calcolato il rimodellamento osseo sull’aspetto mesiale e distale. Tutte le misurazioni sono state raccolte e analizzate da un esperto qualificato (P.C.) diverso dal chirurgo.
Analisi statistica
Analizzando tutti i dati sono stati calcolati i valori medi con le deviazioni standard (SD). Per quantificare le differenze relative ai valori di perdita ossea marginale nei follow-up a 12 e 24 mesi è stato utilizzato il Test t di Student (livello di confidenza 99%, P< 0,01).
RISULTATI
Le condizioni anatomiche richieste per il nostro studio sono state riscontrate in 44 pazienti, di cui 29 non rispondevano a tutti i criteri di inclusione necessari e quindi ne sono stati selezionati soltanto 15. Questi 15 hanno accettato il trattamento chirurgico protesico proposto per la sostituzione del dente mancante. L’età media, le ragioni dell’estrazione, il biotipo e la posizione del sito dell’impianto sono riportati nella Tabella 1. Tutti i pazienti sono stati seguiti per 24 mesi e nessuno di loro ha abbandonato lo studio. Non ci sono state complicanze, né effetti collaterali durante gli interventi chirurgici o i periodi di guarigione post-operatori. Durante il primo giorno successivo all’intervento si è evidenziato un modesto gonfiore senza dolore; dopo una settimana non era visibile alcun segno infiammatorio. Tutti gli impianti sono risultati osteointegrati e hanno mostrato stabilità clinica senza segni di infezione. In 14 casi su 15 è stata rilevata una distanza vestibolo orale eccessiva che è stata riempita con materiale da innesto. Non sono stati rilevati difetti ossei mesiali o distali. Al momento della rimozione del provvisorio per prendere l’impronta si è potuto osservare, in tutti i pazienti, un tessuto denso fibrotico che ricopre la parte della piattaforma implantare non occupata dal moncone.
Risultati radiografici
Durante lo studio, per ogni paziente sono state scattate tre radiografie durante i diversi follow-up. A tre mesi (ossia al momento dell’impronta) le radiografie dimostravano una perdita ossea interprossimale media di 0.29 mm (con un range da 0.1 mm a 0.7 mm e una deviazione standard di 0.14 mm). Dopo 12 mesi dall’inserimento implantare, le radiografie periapicali mostravano un rimodellamento osseo di 0.37 mm (con un range da 0.2 a 0.6 mm e una deviazione standard di 0.11 mm). Le radiografie post-operatorie dell’ultimo controllo (24 mesi dopo l’inserimento dell’impianto) hanno evidenziato una perdita ossea media di 0.45 mm (con un range da 0.3 mm a 0.6 mm e una deviazione standard di 0.08 mm ) (Tabella 2). Le differenze tra 3 e 12 mesi – così come quelle tra 3 e 24 mesi – sono statisticamente rilevanti riguardo al livello del margine osseo (Student’s t Test, P < di 0,01). Non ci sono, invece, differenze statisticamente rilevanti tra gli ultimi due follow- up.
Parametri parodontali
Durante tutta la durata dello studio non si è mai rilevato sanguinamento durante il sondaggio, la cui profondità non ha mai superato i 3 millimetri.
DISCUSSIONE
Questo studio conferma la possibilità di minimizzare la perdita ossea marginale intorno agli impianti seguendo il concetto di platform switching. I risultati derivati dallo studio sono in linea con precedenti articoli clinici e istologici. Sebbene controverse25,26, le analisi radiografiche e istologiche confermano una perdita ossea marginale minimale intorno agli impianti protesizzati secondo il concetto del platform switching nei modelli animali27,28 e umani29,30. Secondo questi studi una possibile ragione della preservazione ossea intorno agli impianti protesizzati secondo il concetto del platform switching potrebbe essere lo spostamento verso l’interno della zona di tessuto connettivo infiammatorio che si trova sulla giunzione tra impianto e moncone e che quindi limita gli effetti dannosi sull’osso alveolare. Studi clinici longitudinali su soggetti umani iniziano a dare risultati incoraggianti. Infatti Prosper e collaboratori14, Vela-Nebot e collaboratori31 e Cappiello e collaboratori32 mostrano differenze statisticamente rilevanti nella perdita ossea marginale tra gruppi test (trattati con platform switching) e gruppi di controllo (trattati con impianto e moncone con diametri coincidenti). Il concetto del platform switching è stato applicato anche al carico immediato, risultando anche in questa procedura utile al mantenimento della cresta alveolare12,18. Naturalmente la configurazione impiantare33, il livello apico-coronale di posizionamento dell’impianto rispetto alla cresta alveolare34 e l’entità della differenza di diametro orizzontale tra impianto e moncone35 possono influenzare il livello osseo marginale negli impianti post-estrattivi.
Anche il sito implantare può influenzare la perdita ossea marginale: per esempio, nella mascella anteriore a causa delle radici prominenti e delle sottili pareti ossee vestibolari36 si verifica un grande rimodellamento37. In tutti i casi è stata adottata una procedura chirurgica senza lembo38,39. È stato inserito sempre lo stesso tipo di impianto con la medesima differenza di diametro tra impianto e moncone e praticamente in tutti i casi analizzati (14 su 15) è stato utilizzato del materiale da innesto per riempire il gap tra l’impianto e la parete ossea vestibolare interna40. Per enfatizzare i vantaggi derivanti dal platform switching, in questo studio è stato usato un protocollo protesico minimamente invasivo23. Dopo il posizionamento dell’impianto è stato immediatamente inserito un moncone definitivo avvitato a 20 N/cm secondo il concetto one abutment-one time. Il posizionamento e l’avvitamento immediato di un moncone protesico definitivo rendono non necessari ripetuti avvitamenti/svitamenti come avviene nelle procedure standard. Conformemente a quanto sostenuto da Abrahamsson e collaboratori19, infatti, le disconnessioni e riconnessioni della componente protesica possono compromettere la barriera epiteliale e produrre uno spostamento più apicale dell’attacco connettivale. Dal punto di vista eziopatogenetico, inoltre, le ripetute manipolazioni del micro gap tra impianto e moncone potrebbero influenzare negativamente anche la colonizzazione microbica41,42, “pompando” tossine batteriche all’interno dei tessuti perimplantari43. Quindi, l’utilizzo di un moncone definitivo immediatamente avvitato potrebbe ridurre l’entità di questo problema. I principi summenzionati suggeriscono che il concetto one abutment-one time in combinazione con la tecnica del platform swiching sembra ulteriormente ridurre il riassorbimento osseo negli impianti singoli a carico immediato. Naturalmente, per confermare queste ipotesi sarebbero necessari studi istologici e clinici randomizzati con un più ampio numero di pazienti.
CONCLUSIONI
Nonostante i limiti di questo studio, è possibile ipotizzare che il concetto del moncone definitivo immediato può risultare una strategia clinica utile negli impianti post-estrattivi a carico immediato protesizzati osservando il concetto del platform switching.
Corrispondenza
Luigi Canullo
Via Nizza, 46 – 00198 Roma
Tel 06.8411980
luigicanullo@yahoo.com
Bibliografia
1. Chen ST, Wilson TG Jr, Hämmerle CH. Immediate or early placement of implants following tooth extraction: review of biologic basis, clinical procedures, and outcomes. Int J Oral Maxillofac Implants. 2004;19 Suppl:12-25. Review.
2. Botticelli D, Renzi A, Lindhe J, Berglundh T. Implants in fresh extraction sockets: a prospective 5-year follow-up clinical study. Clin Oral Implants Res 2008;19(12):1226-32.
3. Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol 2005;32(2):212-8.
4. Glauser R, Zembic A, Hämmerle CH. A systematic review of marginal soft tissue at implants subjected to immediate loading or immediate restoration. Clin Oral Implants Res 2006;17 Suppl 2:82-92.
5. De Rouck T, Collys K, Cosyn J. Single-tooth replacement in the anterior maxilla by means of immediate implantation and provisionalization: a review. Int J Oral Maxillofac Implants 2008;23(5):897-904. Review.
6. Artzi Z, Tal H, Dayan D. Porous bovine bone mineral in healing of human extraction sockets. Part 1: histomorphometric evaluations at 9 months. J Periodontol 2000;71(6):1015-23.
7. Wang HL, Kiyonobu K, Neiva RF. Socket augmentation: rationale and technique. Implant Dent 2004;13(4):286-96.
8. Barone A, Aldini NN, Fini M, Giardino R, Calvo Guirado JL, Covani U. Xenograft versus extraction alone for ridge preservation after tooth removal: a clinical and histomorphometric study. J Periodontol 2008;79(8):1370-7.
9. Ackermann KL. Extraction site management using a natural bone mineral containing collagen: rationale and retrospective case study. Int J Periodontics Restorative Dent 2009;29(5):489-97.
10. Al-Harbi SA, Edgin WA. Preservation of soft tissue contours with immediate screw-retained provisional implant crown. J Prosthet Dent 2007;98(4):329-32.
11. Crespi R, Cappare P, Gherlone E. Radiographic evaluation of marginal bone levels around platform-switched and non-platform-switched implants used in an immediate loading protocol. Int J Oral Maxillofac Implants 2009;24(5):920-6.
12. Canullo L, Rasperini G. Preservation of peri-implant soft and hard tissues using platform switching of implants placed in immediate extraction sockets: a proof-of-concept study with 12- to 36-month follow-up. Int J Oral Maxillofac Implants 2007;22(6):995-1000.
13. Calvo-Guirado JL, Ortiz-Ruiz AJ, López-Marí L, Delgado-Ruiz R, Maté-Sánchez J, Bravo Gonzalez LA. Immediate maxillary restoration of single-tooth implants using platform switching for crestal bone preservation: a 12-month study. Int J Oral Maxillofac Implants 2009;24(2):275-81.
14. Prosper L, Redaelli S, Pasi M, Zarone F, Radaelli G, Gherlone EF. A randomized prospective multicenter trial evaluating the platform-switching technique for the prevention of postrestorative crestal bone loss. Int J Oral Maxillofac Implants 2009;24(2):299-308.
15. Luongo R, Traini T, Guidone PC, Bianco G, Cocchetto R, Celletti R. Hard and soft tissue responses to the platform-switching technique. Int J Periodontics Restorative Dent 2008;28(6):551-7.
16. Maeda Y, Miura J, Taki I, Sogo M. Biomechanical analysis on platform switching: is there any biomechanical rationale? Clin Oral Implants Res 2007;18(5):581-4. Epub 2007 Jun 30.
17. Schrotenboer J, Tsao YP, Kinariwala V, Wang HL. Effect of microthreads and platform switching on crestal bone stress levels: a finite element analysis. J Periodontol 2008;79(11):2166-72.
18. Canullo L, Goglia G, Iurlaro G, Iannello G. Short-term bone level observations associated with platform switching in immediately placed and restored single maxillary implants: a preliminary report. Int J Prosthodont 2009;22(3):277-82.
19. Abrahamsson I, Berglundh T, Lindhe J. The mucosal barrier following abutment dis/reconnection. An experimental study in dogs. J Clin Periodontol 1997;24(8):568-72.
20. Esposito M, Grusovin MG, Talati M, Coulthard P, Oliver R, Worthington HV. Interventions for replacing missing teeth: antibiotics at dental implant placement to prevent complications. Cochrane Database Syst Rev 2008 Jul 16;(3):CD004152. Review.
21. Touati B, Guez G. Immediate implantation with provisionalization: from literature to clinical implications. Pract Proced Aesthet Dent 2002;14(9):699-707; quiz 708. Review.
22. Jeschke MG, Sandmann G, Schubert T, Klein D. Effect of oxidized regenerated cellulose/collagen matrix on dermal and epidermal healing and growth factors in an acute wound. Wound Repair Regen 2005;13(3):324-31.
23. R Cocchetto et al. The abutment duplication technique (ADT): a novel protocol for cementable implant supported restorations. Accepted for publication IJPRD 2010.
24. Degidi M, Piattelli A, Gehrke P, Felice P, Carinci F. Five-year outcome of 111 immediate nonfunctional single restorations. J Oral Implantol 2006;32(6):277-85.
25. Becker J, Ferrari D, Herten M, Kirsch A, Schaer A, Schwarz F. Influence of platform switching on crestal bone changes at non-submerged titanium implants: a histomorphometrical study in dogs. J Clin Periodontol 2007;34(12):1089-96. Epub 2007 Oct 22.
26. Becker J, Ferrari D, Mihatovic I, Sahm N, Schaer A, Schwarz F. Stability of crestal bone level at platform-switched non-submerged titanium implants: a histomorphometrical study in dogs. J Clin Periodontol 2009;36(6):532-9.
27. Jung RE, Jones AA, Higginbottom FL, Wilson TG, Schoolfield J, Buser D, Hämmerle CH, Cochran DL. The influence of non-matching implant and abutment diameters on radiographic crestal bone levels in dogs. J Periodontol 2008;79(2):260-70.
28. Cochran DL, Bosshardt DD, Grize L, Higginbottom FL, Jones AA, Jung RE, Wieland M, Dard M. Bone response to loaded implants with non-matching implant-abutment diameters in the canine mandible. J Periodontol 2009;80(4):609-17.
29. Degidi M, Iezzi G, Scarano A, Piattelli A. Immediately loaded titanium implant with a tissue-stabilizing/maintaining design (beyond platform switch) retrieved from man after 4 weeks: a histological and histomorphometrical evaluation. A case report. Clin Oral Implants Res 2008;19(3):276-82. Epub 2007 Dec 13.
30. Luongo R, Traini T, Guidone PC, Bianco G et al. Hard and soft tissue responses to the platform-switching technique. Int J Periodontics Restorative Dent 2008;28:551-557.
31. Vela-Nebot X, Rodríguez-Ciurana X, Rodado-Alonso C, Segalà-Torres M. Benefits of an implant platform modification technique to reduce crestal bone resorption. Implant Dent 2006;15(3):313-20.
32. Cappiello M, Luongo R, Di Iorio D, Bugea C, Cocchetto R, Celletti R. Evaluation of peri-implant bone loss around platform-switched implants. Int J Periodontics Restorative Dent 2008;28(4):347-55.
33. Sanz M, Cecchinato D, Ferrus J, Pjetursson EB, Lang NP, Jan L. A prospective, randomized-controlled clinical trial to evaluate bone preservation using implants with different geometry placed into extraction sockets in the maxilla. Clin Oral Impl Res 2010;21:13-21.
34. Caneva M, Salata LA, de Souza SS, Baffone G, Lang NP, Botticelli D. Influence of implant positioning in extraction sockets on osseointegration: histomorphometric analyses in dogs. Clin Oral Impl Res 2010;21:43-49.
35. Canullo L, Fedele GR, Iannello G, Jepsen S. Platform switching and marginal bone-level alterations: the results of a randomized-controlled trial. Clin Oral Impl Res 2010;21:115-121.
36. Huynh-Ba G, Pjetursson BE, Sanz M, Cecchinato D, Ferrus J, Lindhe J, Lang NP. Analysis of the socket bone wall dimensions in the upper maxilla in relation to immediate implant placement. Clin Oral Impl Res 2010;21:37-42.
37. Nevins M, Camelo M, De Paoli S, Friedland B, Schenk RK, Parma-Benfenati S, Simion M, Tinti C, Wagenberg B. A study of the fate of the buccal wall of extraction sockets of teeth with prominent roots. Int J Periodontics Restorative Dent 2006;26(1):19-29.
38. Evans CD, Chen ST. Esthetic outcomes of immediate implant placements. Clin Oral Implants Res 2008; 19(1):73-80. Epub 2007 Oct 22.
39. Becker W, Goldstein M, Becker BE, Sennerby L, Kois D, Hujoel P. Minimally invasive flapless implant placement: follow-up results from a multicenter study. J Periodontol 2009;80(2):347-52.
40. Ferrus J, Cecchinato D, Pjetursson EB, Lang NP, Sanz M, Lindhe J. Factors influencing ridge alterations following immediate implant placement into extraction sockets. Clin Oral Impl Res 2010;21:22-29.
41. Steinebrunner L, Wolfart S, Bössmann K, Kern M. In vitro evaluation of bacterial leakage along the implant-abutment interface of different implant systems. Int J Oral Maxillofac Implants 2005;20(6):875-81.
42. Quirynen M, Bollen CM, Eyssen H, van Steenberghe D. Microbial penetration along the implant components of the Brånemark system. An in vitro study. Clin Oral Implants Res 1994;5(4):239-44.
43. Hermann JS, Schoolfield JD, Schenk RK, Buser D, Cochran DL. Influence of the size of the microgap on crestal bone changes around titanium implants. A histometric evaluation of unloaded non-submerged implants in the canine mandible. J Periodontol 2001;72(10):1372-83.