Diastema, frenum and frenectomy
La principale indicazione alla frenulectomia mediana superiore è costituita dalla persistenza del diastema interincisivo oltre il fisiologico periodo della fase del “brutto anatroccolo” in quanto vista l’eziologia multifattoriale del diastema, il frenulo labiale superiore può essere dichiarato come sua causa solo dopo aver escluso fattori eziologici più frequenti.
L’indicazione all’utilizzo della frenulectomia contestualmente a un trattamento ortodontico costituisce una tematica controversa. Lo scopo del presente lavoro è quello di eseguire una revisione della letteratura riguardo le indicazioni di carattere ortodontico per l’utilizzo della frenulectomia del frenulo labiale mediano superiore. La ricerca delle fonti bibliografiche è stata eseguita mediante il database Medline.
Sono stati ottenuti 336 lavori tra cui sono stati selezionati 31 articoli grazie all’applicazione dei seguenti criteri di inclusione: pubblicazione dal 1950 a oggi; articoli di pertinenza ortodontica; revisioni sistematiche della letteratura; studi clinici controllati e randomizzati. Sono stati consultati i seguenti libri di testo: Contemporary Orthodontics, 5a ed. Proffit et al; Manuale illustrato di chirurgia orale, 3a ed. Chiapasco et al; Atlante di chirurgia parodontale, Erpestein H.
Dall’analisi della letteratura possiamo concludere che: la principale indicazione alla frenulectomia mediana superiore è costituta dalla persistenza del diastema interincisivo oltre il fisiologico periodo della fase del brutto anatroccolo; vista l’eziologia multifattoriale del diastema, il frenulo labiale superiore può essere dichiarato come sua causa solo dopo aver escluso fattori eziologici più frequenti; bisogna indagare l’accettazione del paziente in quanto il trattamento del diastema a oggi è eseguito soprattutto per motivazioni di carattere estetico; non vi è ancora chiarezza sulle correlazioni fra frenulo mediano e sofferenza parodontale.
Sono necessari ancora studi di elevata evidenza clinica con un follow up lungo per stabilire con certezza l’influenza del frenulo labiale superiore sul diastema.
The indications to frenectomy during an orthodontic treatment are still a controversial topic in the scientific literature.
The aim of the present study is to review the scientific literature about the orthodontic indications to the superior labial frenum frenectomy.
A detailed Medline database search was carried and among the 336 identified articles, 31 articles met the following inclusion criteria: articles published from 1950 to today, orthodontic articles, systematic reviews, controlled and randomized clinical trials.
The authors also consulted the following texts: Contemporary orthodontics, 5a ed. Proffit et al; Manuale di chirurgia orale, 3a ed. Chiapasco et al; Atlante di chirurgia parodontale, Erpestein H.
From the analisy of the literature, we concluded that: the maxillary midline diastema is the most important indication for the superior labial frenum frenectomy; a maxillary midline diastema is common until the eruption of permanent canines, but it can mildly persist in the permanent dentition; when the diastema persists, many causes can be considered and only after the exclusion of the other causes the frenum can be considered as a possible cause of diastema; there is the need to understand if frenum has a psychological implication for the patient, since frenum surgery often has only aesthetic motivations; the correlations between frenum and gingival recession remain unclear.
Additional high evidence based clinical studies with long follow-up are essential to asses the influence of an abnormal frenum on the midline diastema.
Introduzione
Embriologia e istologia del frenulo labiale superiore
Il frenulo labiale superiore mediano è una piccola banda o piega di tessuto mucoso, con una larga inserzione, variabile in altezza, che si estende dalla linea mediana della gengiva mascellare verso la parte centrale del labbro superiore. Origina come residuo post-eruttivo delle bande tecto-labiali che nel III-IV mese di vita intrauterina uniscono il labbro superiore alla papilla tecto-labiale, che diventerà la papilla incisiva1.
Nell’embrione il frenulo divide il processo alveolare in due parti simmetriche.
Alla nascita il frenulo si continua con la papilla palatina e mantiene questa posizione fino all’eruzione dei denti. La crescita del processo alveolare e la comparsa della dentatura permanente causano atrofia e traslocazione dell’inserzione in direzione apicale. Questo movimento è in realtà apparente durante la dentizione primaria, in quanto sono i nuovi depositi ossei ad aumentare l’altezza della cresta alveolare, mentre l’inserzione del frenulo non si sposta.
Gli incisivi centrali permanenti, nella quasi totalità dei casi, erompono con un diastema. La spinta degli incisivi laterali e dei canini (11-12 anni) tende ad avvicinare i centrali e a ridurre il diastema.
Il frenulo è rivestito da epitelio pavimentoso composto stratificato. La componente principale è il collagene maturo organizzato in bande grossolane; sono presenti anche tessuto connettivo reticolare lasso e fibre elastiche. Le suddette fibre originano dal periostio che riveste l’alveolo mascellare anteriore per permeare il tessuto connettivo del frenulo soprastante. Isolate nel connettivo si possono osservare formazioni ghiandolari acinose di tipo mucoso.
Non è chiara la presenza o meno di tessuto muscolare nel frenulo, che è stata a lungo dibattuta: la teoria oggi più accreditata sostiene che il tessuto muscolare non sia una componente integrale del frenulo. L’eventuale riscontro di tessuto muscolare in un campione bioptico sarebbe dovuto a un’asportazione profonda del frenulo con coinvolgimento delle fibre del muscolo orbicolare1.
L’assenza di fibre muscolari e il tipo di comportamento evolutivo fanno ritenere il frenulo una struttura inerte e priva di per sé della capacità di interferire con l’eruzione dentaria, con la morfologia gengivale o con la mobilità delle strutture mucose.
La persistenza dell’inserzione del frenulo a livello della papilla non è attualmente intesa come un fattore determinante il diastema interincisivo.
Classificazione
Numerosi sono stati i tentativi dei vari autori di classificare il frenulo da un punto di vista clinico-anatomico; uno dei più accreditati è quello proposto da Mirko e coll. nel 19742, che identifica i vari tipi di frenulo in relazione al sito di inserzione suddividendoli in:
- frenulo ad attacco mucoso, quando il frenulo si inserisce in mucosa;
- frenulo ad attacco gengivale, quando è inserito in gengiva aderente;
- frenulo ad attacco papillare, quando si inserisce nella papilla palatina;
- frenulo ad attacco papillare penetrante, quando le fibre del frenulo passano attraverso la papilla interincisiva e si inseriscono in gengiva aderente palatina.
Popovich e coll. nel 19773 classificano il frenulo in due morfotipi principali – frenulo spesso e frenulo sottile – a loro volta identificabili in relazione al sito di inserzione in: alto (mucosa alveolare), medio (gengiva aderente), basso (gengiva marginale)3.
Nel corso degli anni numerosi criteri sono stati presi in considerazione per discriminare un frenulo con anatomia normale da uno anormale:
- il tipo di inserzione;
- l’ampiezza del frenulo;
- la sua azione meccanica sul margine gengivale;
- l’ostacolo alle manovre di igiene orale.
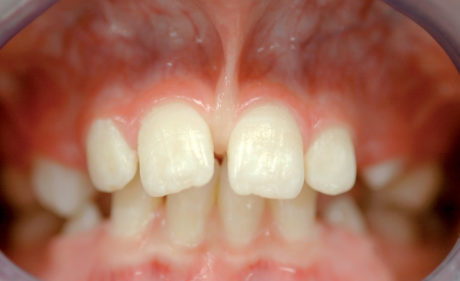
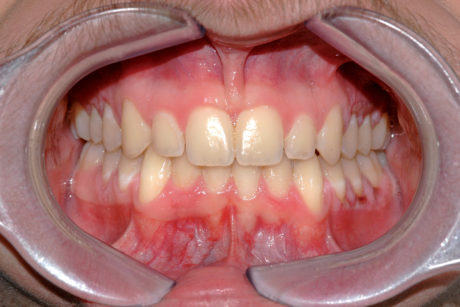
Tuttavia, un’uniformità di valutazione non è stata mai raggiunta. Vari autori definiscono il frenulo anormale quando risponde alla caratteristica clinica della “pull syndrome”2 intesa come sbiancamento, per ischemizzazione, della papilla palatina e dei margini gengivali mesiali degli incisivi centrali superiori, in seguito a trazione del labbro superiore (Figura 1). Per altri, la situazione patologica più frequente è quella di un frenulo interincisivo a inserzione papillare o transpapillare, teso e fibroso, ad ampia inserzione superiore triangolare detto frenulo tecto-labiale. Questo tipo di frenulo viene considerato un vero e proprio fenomeno disontogenetico di persistenza post-natale del frenulo fetale.
Materiali e metodi
Per identificare tutti gli articoli che hanno messo in correlazione il frenulo labiale e l’ortodonzia, è stata eseguita una ricerca nella letteratura del database Medline (PubMed, www.ncbi.nim.nih.gov). La ricerca ha coperto il periodo tra gennaio 1950 e ottobre 2013.
Utilizzando le parole chiave, precedentemente indicate, sono stati trovati 336 articoli, tra i quali sono stati selezionati i più rilevanti per questa ricerca sulla base degli abstract disponibili.
Sono stati letti integralmente 31 articoli e sono stati consultati, inoltre, alcuni manuali di testo (Contemporary Orthodontics, 5a ed., Proffit et al; Manuale di chirurgia orale, 3a ed., Chiapasco et al; Atlante di chirurgia parodontale, Erpestein H).
Risultati
Epidemiologia del diastema
Il diastema mediano è lo spazio tra gli incisivi centrali superiori. Comune nell’infanzia, si chiude spontaneamente con l’eruzione degli incisivi laterali e dei canini permanenti. In certi casi ciò può non avvenire e di fatto il diastema in età adulta è riscontrabile con una prevalenza che varia dal 5 al 20% a seconda dei diversi autori.
In particolare, la letteratura mostra una prevalenza di diastema molto alta (95-98%) nei bambini, che decresce drasticamente tra i nove e gli undici anni e continua a decrescere fino ai quindici anni. Più dell’80% dei pazienti che a nove anni hanno il diastema, cessano di averlo a sedici anni, senza alcuna terapia4. L’incidenza varia con il tipo di popolazione considerata, dal momento che esistono diversità razziali e di sesso.
È stato dimostrato che ci sono differenze nei bambini bianchi e neri: i soggetti di razza negroide hanno una prevalenza più alta5.
Per quanto riguarda le differenze di sesso, è stato osservato che a sei anni le femmine hanno una prevalenza maggiore rispetto ai maschi, situazione che si inverte a quattordici anni; questo rapporto si ha sia nei soggetti di razza caucasica che in quelli di razza negroide5.
Il diastema mediano, a seconda delle diverse culture, spesso è considerato un problema malocclusivo ed estetico.
Eziologia del diastema
Prima della nascita le due metà della cresta alveolare si uniscono tra loro e il frenulo tetto-labiale, fino a quel momento una fascia continua di tessuto, viene diviso dall’osso. Si distinguono, perciò, una porzione palatina (la papilla palatina) e una labiale (il frenulo labiale superiore).
Con il tempo, il frenulo sembra retrarsi in alto sulla superficie labiale del processo alveolare, in realtà sono i nuovi depositi ossei ad aumentare l’altezza della cresta alveolare, mentre l’inserzione del frenulo non si sposta.
Con l’eruzione degli incisivi centrali superiori permanenti, l’arcata mascellare entra in un periodo di accelerazione delle crescita verticale4.
In questo momento gli incisivi centrali superiori permanenti sono inclinati lateralmente, perché quelli laterali non erotti vincolano le radici dei centrali. Il diastema mediano che risulta da questa inclinazione è normale e questo passaggio dello sviluppo della dentizione è detto “fase del brutto anatroccolo”4.
La fase del brutto anatroccolo è una condizione fisiologica che si manifesta intorno ai nove/dieci anni; clinicamente l’aspetto non è piacevole, perché i quattro incisivi superiori sono spaziati e vestibolarizzati, soprattutto gli incisivi laterali, e sembra che i denti divergano. Si risolve spontaneamente e dipende dal fatto che i canini usano la radice del laterale come scivolo per erompere nella cavità orale e inducono un movimento di radice e quindi della corona dei laterali che si disto-inclinano e vestibolarizzano. Quando gli incisivi laterali permanenti e i canini erompono, si esercita pressione mesialmente, con conseguente chiusura dello spazio e atrofia del frenulo.
In alcuni casi non si verifica la serie di eventi appena descritta. I due incisivi centrali possono erompere ampiamente separati l’uno dall’altro e la rima dell’osso che circonda ogni dente può non estendersi fino alla sutura mediana. In tali situazioni, non si deposita osso al di sotto del frenulo e si sviluppa, tra due incisivi centrali, una schisi ossea a forma di “V”, solitamente con un frenulo con inserzione “anormale”6. Le fibre transettali, fibre collagene che connettono il cemento sopralveolare di due denti adiacenti, non riescono a svilupparsi in tutta la linea di fessura mediana e lo spazio può anche non chiudersi mai7.
In letteratura, gli autori sono divisi tra chi indica un frenulo anormale come causa di diastema e chi dice il contrario. Nel 1907, Angle ha suggerito il frenulo come causa di diastema della linea mediana e ha delineato un metodo per la sua rimozione. L’ipotesi che un frenulo labiale allargato fosse l’unico agente eziologico portò a prescrivere frenulectomie nei pazienti con diastemi interincisivi.
Nella metà del 1900 si credeva che il frenulo labiale anormale fosse un effetto, piuttosto che una causa, di diastema; il frenulo non avrebbe alcuna funzione e la sua eventuale azione, in relazione agli incisivi superiori, sembrerebbe passiva.
Ceremello8 e Dewel9, in due studi simili, non trovarono nessuna correlazione tra inserzione del frenulo e larghezza del diastema, tra larghezza del frenulo e larghezza del diastema, tra altezza del frenulo e sua larghezza. Esistono frenuli grandi e bassi in assenza di un diastema mediano, così come possono essere presenti diastemi senza un frenulo anormale.
Bergström e colleghi hanno studiato l’effetto della frenulectomia labiale superiore e hanno scoperto che sebbene la chiusura sia progredita più rapidamente nel gruppo sottoposto a frenulectomia rispetto al gruppo non operato, non vi era alcuna differenza nei risultati finali dopo 10 anni10.
Questi risultati suggeriscono che il frenulo può esercitare resistenza passiva alla pressione mesiale, ma non è un importante fattore eziologico nella formazione di diastema della linea mediana. Come già accennato, una schisi dell’osso a V è stata suggerita come causa di diastema. Esistono due teorie opposte a riguardo: che un frenulo spesso e una sutura evidente possano interrompere le fibre transettali, le quali avrebbero un ruolo nella mesializzazione degli incisivi centrali; viceversa, che frenulo e sutura potrebbero essere l’effetto di mancate forze mesializzanti gli incisivi centrali. A oggi, si ritiene che il diastema abbia un’eziologia multifattoriale4,7,11-15. Le cause possibili sono qui sotto elencate.
1. Diastema dento-alveolare associato con crescita e sviluppo normale.
2. Abitudini viziate. Il succhiamento delle dita o delle labbra può causare separazione degli incisivi mascellari.
3. Alterate forze muscolari nella regione orale. Il diastema può essere causato da macroglossia, spinta linguale, posizione di riposo della lingua impropria, muscoli labiali flaccidi.
4. Struttura dell’arcata mascellare anormale. Una sutura palatale mediana aperta o una schisi ossea possono impedire la normale chiusura. Il diastema può essere associato a squilibri endocrini come l’acromegalia con eccessiva crescita maxillare.
5. Problemi occlusali. Denti mancanti, anomalie dentali, malocclusioni come la II classe I divisione, discrepanze alveolo-dentali, overbite od overjet eccessivi sono associati al diastema:
- overjet. L’ampiezza dell’arcata cresce con overjet aumentato e ciò causa una corrispondente crescita di spazio tra gli incisivi centrali che sono separati dalla sutura mascellare e perciò sono i denti che più frequentemente hanno un diastema;
- overbite. A causa di un deep-bite gli incisivi inferiori occludono sul cingolo degli incisivi superiori. L’occlusione spinge gli incisivi mascellari vestibolarmente con creazione di uno spazio tra di loro;
- discrepanza della dimensione dei denti. Incisivi centrali piccoli o laterali conoidi, denti mandibolari anteriori di dimensioni aumentate possono causare spazio in eccesso tra i centrali.
6. Impedimento fisico. Denti soprannumerari, ritenzione dei denti decidui, frenulo labiale allargato persistente, patologie mediane (cisti, fibromi), corpi estranei e infiammazione parodontale.
Questi possono essere divisi in due categorie:
- non adiacenti all’apice radicolare degli incisivi (ad esempio, dei mesiodens, da rimuoversi chirurgicamente);
- adiacenti all’apice radicolare degli incisivi; per questi, la rimozione chirurgica dev’essere posticipata fino alla completa formazione della radice degli incisivi.
Tra le cause di impedimento fisico alla chiusura del diastema abbiamo:
- frenulo anormale. Va considerato solo dopo aver escluso le altre cause, e questo per due motivi:
1) tutte le altre situazioni possono predisporre il paziente a un frenulo allargato, dal momento che il frenulo va incontro ad atrofia a seguito della pressione causata dall’avvicinamento dei denti, ma se i denti non si avvicinano non si ha atrofia; 2) il frenulo anormale capace di causare un diastema è raro e perciò le altre possibili cause vanno eliminate; - cisti o fibromi;
- corpo estraneo associato a infiammazione parodontale. È stato osservato un caso di diastema causato da un seme di cumino posizionato in sede sub-gengivale; un mese dopo la sua rimozione il diastema non era più presente;
- diastemi iatrogeni da ERP o causati da tecniche ortodontiche improprie. Esiste un caso di elastico applicato intorno agli incisivi centrali migrato sotto gengiva fino agli apici dentali, causando avvicinamento delle radici, un diastema aumentato e distruzione parodontale.
Gkantidis15 studiò 82 pazienti con diastema e riportò le prevalenze delle possibili cause:
- imperfetta fusione della linea mediana della premaxilla (32,9%);
- frenulo allargato o malposizionato (24,4%);
- diastema come fisiologico nella crescita (23,2%);
- agenesia incisivi laterali (11%);
- denti soprannumerari in linea mediana (3,7%);
- denti insolitamente piccoli (2,4%);
- combinazione di fusione imperfetta e agenesia congenita incisivi laterali (2,4%).
Altra causa di diastema presente in letteratura è quella dovuta a migrazioni patologiche per problematiche parodontali16. Gran parte della letteratura dà una spiegazione eziologica di tipo multifattoriale, considerando solo fattori ambientali.
D’altro canto ci sono studi ben documentati che supportano l’idea che esista una predisposizione genetica al diastema. Gass e altri suggeriscono che il diastema mediano sia probabilmente ereditabile con trasmissione di tipo autosomico dominante. Sembra inoltre che l’ereditarietà sia maggiore nella popolazione bianca rispetto a quella nera: in entrambe è ipotizzabile questa influenza genetica17.
Classificazione del diastema
Numerose classificazioni sono state proposte nel corso degli anni. Da un punto di vista ortodontico, Bishara et al.11 hanno classificato i diastemi nelle due seguenti categorie.
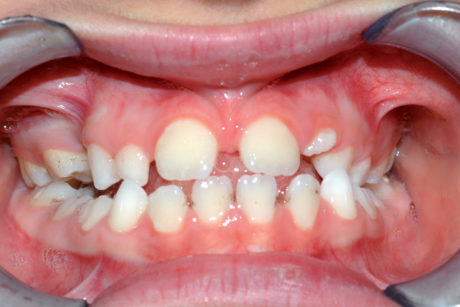
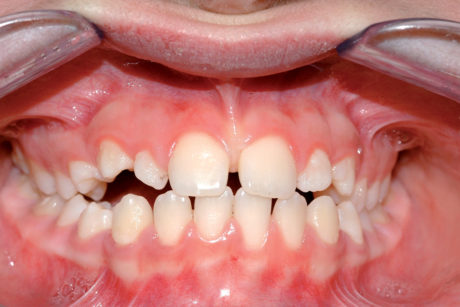
- Diastemi non causati da trattamento ortodontico (Figure 2, 3):
– diastemi presenti in dentizione decidua;
– diastemi presenti in dentatura permanente
- prima dell’eruzione dei canini tra i sette e i dodici anni,
- discrepanze relazionali tra spazio disponibile in arcata e dimensioni dentali (per mancanza congenita di alcuni denti o per laterali con forma anomala),
- caratteristiche etniche o razziali (il diastema interincisivo è più frequente nei soggetti negroidi che in quelli caucasici),
- denti ruotati,
- denti sovrannumerari (per esempio, i mesiodens sono spesso presenti tra incisivi centrali superiori separati),
- condizioni patologiche varie (tumori, parodontopatie, estrazioni dentali),
- abitudini orali viziate (suzione del pollice, morso del labbro, suzione della lingua),
- frenulo labiale.
2. Diastemi associati con/o comparsi dopo trattamento ortodontico in seguito a estrazioni dentali per ottenere un risultato ortodontico stabile.
Diagnosi
Il diastema ha un’eziologia multifattoriale, perciò la diagnosi del diastema dev’essere basata su:
– anamnesi medica e dentale
- abitudini orali,
- precedenti interventi odontoiatrici,
- storia familiare di diastema;
– esame clinico
- abitudini orali,
- anomalie dei tessuti molli,
- disallineamento dentario,
- denti mancanti o altre anomalie dentarie;
– indagini radiologiche
- radiografie periapicali od OPT sono necessarie per valutare età dentale del paziente, morfologia anomala della sutura, anomalie dentali, disallineamento e permuta alterata;
– possono servire anche modelli studio per analisi e misurazioni quando il diastema può essere dovuto a malocclusione o discrepanze dei denti e dell’arcata.
Indicazioni al trattamento per la chiusura del diastema
La chiusura del diastema mediano ha motivazioni di carattere quasi esclusivamente estetico. In un recente studio condotto da Kokich18, 65 persone non valutavano un diastema come poco attraente fino a quando la distanza tra i punti di contatto degli incisivi centrali era di 2,0 mm. Sempre secondo questo studio, anche una recidiva inferiore a 1 mm non è valutata come poco attraente dal paziente ortodontico.
Secondo Bernabe e Flores-Mir19, tra vari fattori, il diastema ha avuto l’influenza più negativa sull’aspetto dentale auto-percepito tra i giovani adulti.
Risulta fondamentale determinare con precisione se c’è un bisogno “reale” di trattamento nel paziente.
Cenni di trattamento
Prima di discutere di trattamento del diastema mediano superiore è fondamentale sottolineare che la recidiva è una complicanza frequente e problematica. La terapia deve essere causale, pena una recidiva del diastema, o prevedere una contenzione per il mantenimento dei risultati.
A seconda dell’eziologia, di seguito le indicazioni per il trattamento del diastema.
1. Diastema fisiologico >2 mm. Si possono applicare apparecchi rimovibili che chiudono il diastema con movimenti di tipping della corona degli incisivi centrali, ma la tendenza alla recidiva è alta. Gli apparecchi fissi permettono un controllo migliore dell’allineamento dentario. Evitare in dentizione mista movimenti di tipping delle radici degli incisivi laterali in direzione distale, per il rischio di interferenze con l’eruzione dei canini.
2. Abitudini viziate. Devono essere eliminate. Possono rendersi utili apparecchi come griglie orali, placca di Hawley con trattenitore per la lingua o un quad helix modificato per interrompere il succhiamento del dito.
3. Alterate forze muscolari nella regione orale. Per la spinta linguale o la sua posizione anormale si può usare una griglia linguale. In casi di macroglossia si può valutare la glossectomia. In caso di muscoli labiali flaccidi, i pazienti vanno rimandati a una valutazione medica per un’eventuale fisioterapia specifica per i muscoli della ragione orale o, in casi gravi, per un intervento chirurgico.
4. Struttura dell’arcata mascellare anormale. In casi di schisi ossea, dopo ricostruzione chirurgica del tessuto mancante, è consigliato un trattamento ortodontico. Se l’anomalia è dovuta ad acromegalia, si procede a ostectomia e glossectomia parziale solo dopo avere risolto lo squilibrio endocrino.
5. Anomalie dentali e malocclusioni. Per la diagnosi è necessario un check up ortodontico completo. In caso di overjet aumentato si arretrano gli incisivi per accorciare la lunghezza d’arcata; in pazienti con deep-bite bisogna aprire il morso. In presenza di una discrepanza dimensionale dei denti è necessario aumentare il diametro mesio-distale dentale con terapia restaurativa o con faccette estetiche (veneers).
6. Corpi estranei e frenulo anormale. In caso di cisti e fibromi, nella maggior parte dei casi è indicata l’asportazione chirurgica. Per la rimozione del frenulo anormale esistono svariate tecniche operatorie.
Dopo la terapia causale, il diastema si può chiudere spontaneamente. In un case report, Koora20 ha osservato la chiusura spontanea del diastema interincisivo in seguito a frenectomia in una bambina di nove anni. Se non si ha la chiusura spontanea del diastema si intraprende la terapia ortodontica. Attualmente, i clinici sostengono che il trattamento per la chiusura del diastema debba essere preso in considerazione dopo l’eruzione dei canini permanenti, per i motivi già spiegati. Solo in caso di diastemi >4 mm l’intervento ortodontico può essere iniziato prima dell’eruzione dei canini permanenti.
Qualora il diastema non si chiuda spontaneamente dopo l’eruzione dei canini, si rende necessario un trattamento. Bisogna tenere presente che il diastema può essere chiuso solo dopo avere raggiunto una prima classe molare e canina. La contenzione permanente è necessaria nella maggior parte dei casi7,12.
Trattamento ortodontico
La chiusura ortodontica del diastema può essere divisa in 4 gruppi: vediamoli.
- Trattamento che include tipping mesiale degli incisivi: in pazienti con una buona occlusione posteriore e considerando gli aspetti economici. Si usano apparecchi rimovibili come una placca di Hawley oppure semplici apparecchi fissi con filo a U o V e loops a doppia elica di chiusura attaccati direttamente agli incisivi o a tubi bondati linguali. Gli apparecchi fissi servono anche come contenzione.
- Trattamento che include avvicinamento con movimento mesiale e corporeo degli incisivi: per farlo si posizionano gli attacchi ortodontici su tutta l’arcata. Se il tempo o i fattori economici non lo rendono possibile, o se il diastema è l’unica malocclusione, si usano archi sezionali come valida alternativa. Si posizionano attacchi sui quattro incisivi e si collegano con catenelle elastiche (Figure 4, 5).
- Trattamento che include la riduzione di un overjet aumentato: questa pratica, muovendo gli incisivi superiori palatalmente, può causare aumento dell’overbite anteriore e può essere difficile perché gli incisivi possono essere in contatto occlusale. Apparecchi rimovibili a volte possono causare questo overbite non voluto, perciò devono essere usati solo quando si ha un overbite minimo e quando gli incisivi superiori non sono in contatto con quelli inferiori. Placca di Hawley e arco labiale e ganci sono utili per questa terapia limitata. Può essere necessario un appoggio al capo con una trazione extra-orale per un adeguato ancoraggio.
- Chiusura degli spazi come parte di un più grande trattamento ortodontico: apparecchiature fisse garantiscono un migliore controllo dell’angolazione di corona/radice, overbite e overjet. Apparecchi fissi tradizionali (bandati e bondati) possono chiudere il diastema causato da: inclinazione dentaria, pattern di occlusione improprio, collasso del morso posteriore, deep-bite, II classe dentale e/o scheletrica. Alcuni pazienti devono portare la TEO o elastici di II classe per distalizzare i denti, in quanto bisogna ottenere una I classe molare e canina prima della chiusura del diastema. Apparecchi rimovibili vanno usati con attenzione nei casi di I classe dentale e scheletrica in associazione a un moderato o accettabile overbite. In caso di moderato diastema causato da agenesia dentaria, lo spazio può essere chiuso ortodonticamente e/o con protesi fisse o rimovibili dopo la ridistribuzione ortodontica degli spazi. In altri casi, questi ultimi possono essere chiusi con interventi restaurativi.
Mantenimento dei risultati e recidiva
La recidiva del diastema mascellare accade, secondo Sullivan21, in quasi il 34% dei casi, mentre secondo Shashua e Artun22 questo tasso sale al 50%.
La ragione della recidiva è il posizionamento dei denti in una condizione in cui non esiste un equilibrio nell’attività funzionale. Nella maggioranza di questi casi, il fattore disturbante è ancora presente dopo il trattamento.
Shashua e Artun hanno concluso che i principali fattori di rischio per recidiva sono la maggiore larghezza pre-trattamento del diastema, la presenza di un membro della famiglia con una condizione simile, l’esistenza di più di un diastema nella regione mascellare anteriore22. Tuttavia, secondo Sullivan non possono essere stabiliti fattori predittivi di recidiva21.
Dibattuta è la questione se la recidiva di diastema mediano dopo terapia ortodontica sia correlata al frenulo o meno. Anni fa si pensava che un frenulo anormale fosse associato a un rischio di recidiva del diastema dopo ortodonzia6, mentre oggi prevale la teoria che un frenulo labiale anormale è sì associato con la larghezza iniziale del diastema, ma può rimodellarsi spontaneamente dopo la chiusura ortodontica dello spazio. Né un frenulo anormale né una schisi ossea sarebbero fattori di rischio per la recidiva22.
Come regola generale, dato che è improbabile che il trattamento produca risultati certi e stabili, è essenziale l’uso di una contenzione per un considerevole periodo di tempo o addirittura per tutta la vita in quasi ogni caso. Il metodo più appropriato per raggiungere stabilità a lungo termine dopo il trattamento ortodontico è attraverso l’utilizzo di mezzi di ritenzione fissi, come splintaggi extra o intra-coronali.
Si deduce che il successo nel chiudere il diastema dipende dalle seguenti fasi di trattamento:
- diagnosi accurata dell’eziologia specifica;
- considerazioni pre-trattamento di obiettivi ortodontici appropriati;
- trattamento della specifica eziologia;
- contenzione a lungo termine e stabilità.
Il clinico deve, inoltre, indagare se il diastema è percepito come un problema o no dal paziente e dalla sua famiglia. È chiaro che sono necessarie ulteriori ricerche per determinare la relazione causa-effetto tra frenulo labiale anormale e diastema mascellare mediano.
Frenulo e recessioni
La recessione gengivale è caratterizzata dall’esposizione della radice del dente affetto.
La causa di recessione più frequente è la malattia parodontale, i cui fattori eziopatogenetici sono placca dentale e tartaro, ma in alcune regioni (incisivi centrali superiori e inferiori e primi premolari superiori e inferiori) è necessario prendere in considerazione anche l’attacco del frenulo labiale.
In particolare, è stato osservato che certi tipi di frenulo mascellare mediano influenzano le condizioni parodontali.
La resistenza del parodonto risulta significativamente minore in caso di frenulo gengivale, papillare e papillare penetrante (vedi paragrafo “Embriologia e istologia del frenulo labiale superiore – Classificazione”) in pazienti con cambiamenti patologici della papilla rispetto a soggetti con lo stesso attacco ma con papilla sana23.
L’influenza del frenulo può, però, variare in base al fatto che sia considerata l’arcata mascellare o mandibolare.
Gli indici di placca e sanguinamento degli incisivi superiori diminuiscono con l’avvicinarsi del frenulo al margine gengivale. Nell’arcata mandibolare, invece, gli indici di placca e sanguinamento buccali e linguali crescono con l’aumento della vicinanza del frenulo al margine gengivale24.
Appare chiaro che la posizione del frenulo labiale mascellare non è importante per l’accumulo di placca e lo sviluppo di gengivite; invece, l’attacco del frenulo mandibolare influenza negativamente la ritenzione di placca e la prevalenza della gengivite.
Comunque, nonostante la differenza statisticamente significativa, in termini clinici le differenze per indici di placca e sanguinamento sono piccole. Inoltre, la rimozione chirurgica del frenulo labiale mandibolare non aumenta necessariamente le performance di igiene orale24.
Sembrerebbero esserci anche delle correlazioni con il sesso; infatti, il frenulo con attacco crestale abbinato a recessione gengivale risulta più frequente negli uomini rispetto alle donne24. In uno studio su una popolazione turca si è trovata una correlazione tra il frenulo con inserzione crestale e la recessione gengivale e questa era evidente nei maschi25.
Si può concludere che quando l’attacco del frenulo è molto pronunciato e ha un’inserzione crestale vicino al margine gengivale degli incisivi può retrarre la gengiva e la papilla, contribuendo a dare avvio allo sviluppo della malattia parodontale oppure aumentando la sua progressione. Inoltre, in caso di attacco del frenulo crestale, le procedure di igiene orale possono essere complicate provocando un accumulo di placca che sappiamo essere uno dei principali fattori causali della malattia parodontale26.
A oggi, tuttavia, mancano studi che dimostrino la chiara correlazione causa-effetto tra la prevalenza di un frenulo anormale e le recessioni gengivali.
Indicazioni alla frenulectomia
Le indicazioni alla rimozione chirurgica del frenulo sono:
- frenulo con attacco anormale che causa un diastema mediano, anche se si è visto che è di difficile diagnosi;
- papilla piatta con il frenulo inserito vicino al margine gengivale che causa una recessione gengivale (anche se non è stato dimostrato clinicamente che il frenulo conduca a recessione);
- motivazioni parodontali, quando il frenulo interferisce con le manovre di igiene orale predisponendo all’accumulo di placca13;
- frenulo anormale con gengiva aderente inadeguata e vestibolo in prossimità;
- prevenzione di recidiva di diastema dopo terapia ortodontica.
La rimozione chirurgica del frenulo mediano superiore ha anche indicazioni di natura estetica, se rappresenta per il suo “ingombro” un difetto estetico3,5,6.
È importante comunque ricordare che l’eventuale approccio chirurgico deve essere effettuato solo dopo il completamento dell’eruzione dei canini.
Tecniche chirurgiche
Le procedure chirurgiche conosciute sono:
- frenulectomia o escissione, intesa come rimozione totale del frenulo;
- frenulotomia, quando il frenulo viene rimosso solo parzialmente;
- riposizionamento, ovvero cambio della posizione del frenulo.
Frenulectomia
La frenulectomia può essere eseguita con tecnica classica con bisturi, con elettrochirurgia o utilizzando il laser.
La tecnica tradizionale prevede l’asportazione del frenulo utilizzando un bisturi.
Tuttavia, ha tutti i rischi della chirurgia di routine, come sanguinamento e scarsa compliance del paziente.
I ricercatori hanno sostenuto l’uso dell’elettrocauterizzazione per la sua efficacia e per la sicurezza della procedura, per il modesto sanguinamento e l’assenza di complicanze post-operatorie.
Tuttavia, è associata con alcune complicanze che includono ustioni, rischio di esplosione se vengono utilizzati gas combustibili, interferenza con pacemaker e produzione di fumo.
Queste problematiche non sono state riportate con alcune nuove tecniche elettrochirurgiche, come il raggio coagulazione argon27.
Recentemente, l’uso di un laser CO2 in frenulectomie linguali è stato segnalato come una procedura sicura ed efficace27.
Tecniche chirurgiche
- Frenulectomia classica/V shaped/Archer incision/diamond shaped incision: questa tecnica è stata introdotta da Archer (1961) e Kruger (1964). È la più semplice, tuttavia determina formazione di tessuto cicatriziale che può causare problemi parodontali e perdita della papilla. È da eseguirsi dopo una terapia ortodontica che abbia chiuso il diastema: diversamente aumenta la velocità di spostamento dei denti e il nuovo tessuto ha una configurazione meno predicibile26,27.
- Z-plasty incision: è più complicata e aggressiva, ma si ha minore formazione di cicatrice. Questa tecnica non rimuove il frenulo, ma ha l’intento di addolcire la trazione del frenulo sul tessuto molle interdentale. La tecnica di incisione a Z è stata ritenuta ideale per frenuli larghi, spessi e ipertrofici, con bassa inserzione, associati a diastema e vestibolo corto: essa permette sia la rimozione del tessuto fibroso che l’aumento dell’altezza del vestibolo26,27.
- Vestibular sulcus extension: la mucosa viene sollevata e posizionata apicale al margine gengivale e suturata al periostio, l’area della ferita è coperta. Ha un’alta percentuale di recidiva26.
- Frenulectomia associata a un peduncolo di gengiva libera posizionato lateralmente per minimizzare la recidiva e l’eccessiva formazione di tessuto cicatriziale: questa tecnica, introdotta da Miller, è indicata dopo il trattamento ortodontico del diastema28. Quando si incontra un paziente con un sorriso gengivale, la tecnica di Miller offre alcuni vantaggi, quali assenza di perdita della papilla e di cicatrice.
- Elettrochirurgia: raccomandata in pazienti con problemi di sanguinamento, in quanto la chirurgia tradizionale causerebbe problemi nell’ottenimento di un’emostasi adeguata, e in pazienti con bassa compliance27.
- Recentemente è stata promossa la frenulectomia con il laser. Sono stati usati: laser a diodi, YAG laser, erbio laser. Tra questi, il laser carbon dioxide è il più frequentemente impiegato. Nella frenulectomia con il laser i pazienti hanno meno dolore, minor sanguinamento durante la procedura, nessuna necessità di sutura, minori complicanze funzionali, minor gonfiore, più bassa necessità di analgesici26,27,29-31.
Laser (Light Amplification by Stimulated Emission of Radiation)
Un laser è una singola lunghezza d’onda o colore di luce che viaggia attraverso un tubo collimato che eroga un’energia concentrata.
Il ruolo del laser in odontoiatria è ben stabilito nella gestione conservativa dei problemi orali. Nella chirurgia orale è ancora sotto valutazione. La luce a diodi può essere considerata una moderna tecnologia laser nel campo odontoiatrico.
Il clinico dovrebbe fare l’incisione con la minor energia possibile, perché utilizzando un’intensità maggiore si ottiene sì una crescita della velocità d’incisione, ma si possono anche avere danni collaterali, per esempio ai tessuti duri dentali30.
Il maggiore allarme nella chirurgia laser è l’esposizione alle radiazioni laser: in particolare, gli occhi e la pelle sono in pericolo30.
Gli strumenti di protezione devono includere la creazione di una zona di pericolo, presenza di un addetto alla sicurezza del laser (dottore) e un corso di utilizzo adeguato. Il paziente e il clinico devono essere completamente coperti e indossare dispositivi di sicurezza tutto il tempo.
I vantaggi della chirurgia con il laser, rispetto alla tradizionale, sono:
- minore durata dell’intervento chirurgico;
- semplicità della procedura;
- assenza di infezioni post-operatorie;
- maggiore precisione nell’incisione dei tessuti molli;
- coagulazione dei vasi sanguigni con minore sanguinamento;
- sterilizzazione della ferita mantenendo un campo operatorio chiaro e pulito;
- minore dolore e gonfiore;
- si avrà solo una piccola cicatrice o anche nulla;
- durante l’incisione, il laser produce una leggera anestesia perciò si usa anestesia topica invece che per infiltrazione.
La chirurgia laser è quindi una procedura che non comporta perdita di tempo, facile da eseguire e non richiede suture, cosa che riduce il rischio di infezioni post-operatorie.
Gli svantaggi sono:
- i costi di manutenzione;
- una guarigione ritardata rispetto a quella delle convenzionali tecniche;
- possibili lesioni oculari;
- il tempo richiesto per l’escissione del frenulo è maggiore, se comparato con l’elettro-chirurgia e una piccola incisione;
- in caso di grande attacco del frenulo è essenziale anestesia locale per infiltrazione.
Una riflessione critica è richiesta per spiegare quale procedura è medicalmente superiore all’altra. Kafas et al.31 suggeriscono l’uso del laser a diodi, anche se il clinico ha bisogno di più tempo per completare la procedura. Appare più importante evitare una dolorosa infiltrazione nel caso di un lieve e moderato attacco del frenulo.
La necessità di studi clinici randomizzati è enfatizzata per stabilire l’esatta efficacia di questa tecnica comparata con altri metodi.
Discussione
Dall’analisi della letteratura è evidente che…
- Il diastema è fisiologico in dentatura mista fino all’eruzione dei canini permanenti.
- Il diastema ha un’eziologia multifattoriale dovuta a fattori ambientali, anche se recentemente è stata riscontrata anche una predisposizione genetica.
- Il trattamento del diastema deve essere effettuato dopo l’eruzione dei canini permanenti; è ammesso un trattamento precoce in casi particolari.
- Si è osservato un rapporto di causa-effetto tra frenulo labiale anormale e diastema; tuttavia tale relazione deve essere ulteriormente approfondita.
- Prima dell’adozione di un qualsiasi piano di trattamento bisogna accertarsi del reale bisogno del paziente.
- La tempistica di trattamento dipende dall’eziologia del diastema e la terapia deve essere sempre individualizzata.
- Sono state proposte varie tecniche chirurgiche per la rimozione del frenulo. L’uso del laser sta diventando sempre più popolare. Sono necessari più studi controllati randomizzati con outcome per valutare i benefici del laser rispetto alla chirurgia tradizionale.
- Il frenulo può essere rimosso per motivi estetici.
- Sembra esserci una relazione tra frenulo e recessione gengivale, ma il loro rapporto non è ancora ben chiaro.
- La contenzione post-ortodontica deve essere considerata parte del trattamento per il mantenimento dei risultati, vista l’alta frequenza di recidive.
Conclusioni
Appare evidente che non si deve ritenere il frenulo obbligatoriamente responsabile del diastema o di una eventuale recidiva del medesimo dopo terapia ortodontica; pertanto, gli interventi di frenulectomia e frenulotomia a tale scopo trovano assai limitate conferme scientifiche.
Corrispondenza
Federica Tomatis
federica.tomatis@studenti.unimi.it
Unit of Orthodontics, Department of Biomedical, Surgical and Dental Sciences, San Paolo Hospital, University of Milan (Head G. Garattini)
2. Mirko P, Miroslav S, Lubor M. Significance of the labial frenum attachment in periodontal disease in man. Part I. Classification and epidemiology of the labial frenum attachment. J Periodontol 1974 Dec;45(12):891-4.
3. Popovich F, Thompson GW, Main PA. The maxillary interincisal diastema and its relationship to the superior labial frenum and intermaxillary suture. Angle Orthod 1977 Oct;47(4):265-71.
4. Becker A. The median diastema. Dent Clin North Am 1978 Oct;22(4):685-710.
5. Richardson ER, Malhotra SK, Henry M, Little RG, Coleman HT. Biracial study of the maxillary midline diastema. Angle Orthod 1973 Oct;43(4):438-43.
6. Edwards JG. The diastema, the frenum, the frenectomy: a clinical study. Am J Orthod 1977 May;71(5):489-508.
7. Huang WJ, Creath CJ. The midline diastema: a review of its etiology and treatment. Pediatr Dent 1995 May-Jun;17(3):171-9.
8. Ceremello PJ. The superior labial frenum and the midline diastema and their relation to growth and development of the oral structures. Am J Orthod 1953;39:120-139.
9. Dewel BF. The labial frenum, midline diastema and palatine papilla: a clinical analysis. Dent Clin North Am 1966;175-84.
10. Bergström K, Jensen R, Mårtensson B. The effect of superior labial frenectomy in cases with midline diastema. Am J Orthod 1973 Jun;63(6):633-8.
11. Bishara SE. Management of diastemas in orthodontics. Am J Orthod 1972;61(1):55-63.
12. Fischer TJ, Psaltis GL. The diastema and the abnormal frenum. ASDC J Dent Child 1981 Jul-Aug;48(4):264-8.
13. Weinstein R, Ghislandi C, Zandonella Necca S, Gandolfi F, Strohmenger L. I frenuli: considerazioni cliniche e tecniche chirurgiche. Dental Cadmos 1988;56(8):86-93, 95.
14. Oesterle LJ, Shellhart WC. Maxillary midline diastemas: a look at the causes. J Am Dent Assoc 1999 Jan;130(1):85-94.
15. Gkantidis N, Kolokitha OE, Topouzelis N. Management of maxillary midline diastema with emphasis on etiology. J Clin Pediatr Dent 2008 Summer;32(4):265-72.
16. Rahilly G, Crooker C. Pathological migration: an unusual cause of midline diastema. Dent Update 2003;30:547-9.
17. Gass JR, Valiathan M, Tiwari HK, Hans MG, Elston RC. Familial correlations and heritability of maxillary midline diastema. Am J Orthod Dentofacial Orthop 2003 Jan;123(1):35-9.
18. Kokich VO, Kokich VG, Kiyak HA. Percepitions of dental professionals and laypersons to altered dental esthetics: asymmetric and symmetric situations. Am J Orthod Dentofac Orthop 2006;130:141-51.
19. Bernabe E, Flores-Mir C. Influence of anterior occlusal characteristics on self-perceived dental appearance in young adults. Angle Orthod 2007;77:831-6.
20. Koora K, Muthu MS, Rathna PV. Spontaneous closure of midline diastema following frenectomy. J Indian Soc Pedod Prev Dent 2007 Mar;25(1):23-6.
21. Sullivan TC, Turpin DL, Artun J. A postretention study of patients presenting with a maxillary median diastema. Angle Orthod 1996;66(2):131-8.
22. Shashua D, Artun J. Relapse after orthodontic correction of maxillary median diastema: a follow-up evaluation of consecutive cases. Angle Orthod 1999 Jun;69(3):257-63.
23. Mirko P, Miroslav S, Lubor M. Significance of the labial frenum attachment in periodontal disease in man. Part II. An attempt to determine the resistance of periodontium. J Periodontol 1974 Dec;45(12):895-7.
24. Addy M, Dummer PM, Hunter ML, Kingdon A, Shaw WC. A study of the association of fraenal attachment, lip coverage, and vestibular depth with plaque and gingivitis. J Periodontol 1987 Nov;58(11):752-7.
25. Toker H, Ozdemir H. Gingival recession: epidemiology and risk indicators in a university dental hospital in Turkey. Int J Dent Hyg 2009 May;7(2):115-20.
26. Delli K, Livas C, Sculean A, Katsaros C, Bornstein MM. Facts and myths regarding the maxillary midline frenum and its treatment: a systematic review of the literature. Quintessence Int 2013 Feb;44(2):177-87.
27. Devishree, Gujjari SK, Shubhashini PV. Frenectomy: a review with the reports of surgical techniques. J Clin Diagn Res 2012 Nov;6(9):1587-92.
28. Miller PD Jr. The frenectomy combined with a laterally positioned pedicle graft. Functional and esthetic considerations. J Periodontol 1985 Feb;56(2):102-6.
29. Kotlow L. The oral diagnosis of abnormal frenum attachments in neonates and infants. The journal of the accademy of laser dentistry 2005;13(1).
30. Kravitz ND, Kusnoto B. Soft-tissue lasers in orthodontics: an overview. Am J Orthod Dentofacial Orthop 2008 Apr;133(4 Suppl):S110-4.
31. Kafas P, Stavrianos C, Jerjes W, Upile T, Vourvachis M, Theodoridis M, Stavrianou I. Upper-lip laser frenectomy without infiltrated anaesthesia in a paediatric patient: a case report. Cases J 2009 May 20;2:7138.






[…] a numerosi studi in letteratura sui diastemi si è scoperto che non esiste una causa univoca alla base della loro […]