Riassunto
L’uso degli impianti osteointegrati rappresenta un’importante alternativa per la riabilitazioni di pazienti parzialmente o totalmente edentuli. L’utilizzo di riabilitazioni implanto-protesiche nei settori estetici è sempre più frequente e per questo motivo il successo finale del trattamento non può prescindere dall’ottenimento di un risultato ottimale sia funzionale che estetico. L’utilizzo di impianti in ossido di zirconio associati a riabilitazioni protesiche in ceramica integrale può permettere di ottenere ottimi risultati estetici garantendo una osteointegrazione stabile. In questo articolo gli Autori vogliono presentare un caso di riabilitazione di un’edentulia multipla dei settori premolari inferiori eseguita con impianti monocomponente (White-SKY, Bredent, Senden, Germany) in ossido di zirconio stabilizzato all’ittrio.
La perdita degli elementi dentari può condurre a deficit funzionali ed estetici dell’apparato stomatognatico. Dal momento della sua introduzione, con i protocolli definiti nei primi anni Settanta1, l’utilizzo dell’implantologia osteointegrata rappresenta un’alternativa affidabile e predicibile all’utilizzo delle riabilitazioni protesiche su dente naturale2. L’aumento delle richieste da parte dei pazienti, soprattutto per quanto riguarda i settori estetici, evidenzia come il mancato ottenimento di una soddisfacente armonia estetica conduce a un insuccesso del trattamento, anche in presenza di riabilitazioni che presentano una completa restitutio ad integrum dal punto di vista funzionale3. In virtù di quanto detto, risulta evidente come per ottenere un buon risultato sia estetico che funzionale la ricerca in campo implantare non possa prescindere dall’individuare dispositivi che permettano di ottenere un’integrazione rapida e predicibile con i tessuti circostanti. Nonostante la sua affidabilità in fatto di biocompatibilità e proprietà meccaniche, in presenza di condizioni sfavorevoli tipicamente osservabili in pazienti con biotipo sottile o con recessioni gengivali l’utilizzo di impianti in titanio commercialmente puro può portare a deficit estetici causati dall’esposizione della porzione più coronale del dispositivo implantare4-6.
La valutazione dei risultati relativi all’utilizzo di dispositivi implantari prodotti con materiali ceramici biocompatibili che abbiano anche elevate proprietà estetiche può quindi essere molto importante al fine di evitare possibili difetti estetici associati all’utilizzo di impianti in titanio. Uno dei primi materiali ceramici utilizzati per la realizzazione di dispositivi implantari fu l’ossido di alluminio (Al₂O₃)7. Il suo utilizzo venne presto abbandonato poiché, a fronte di una buona osteointegrazione, questo materiale non dimostrò avere valide proprietà meccaniche per garantire,quando caricato, sufficiente resistenza a lungo termine. Negli anni più recenti sono stati introdotti nuovi materiali ceramici per l’utilizzo odontoiatrico tra cui l’ossido di zirconio che ha dimostrato avere, oltre a una buona biocompatibilità8,9 e capacità di osteointegrazione10, anche valide proprietà meccaniche sia per quanto riguarda la resistenza agli stress flessori (da 900 a 1200 Mpa), sia per quanto riguarda la sua durezza (1200 Vickers)11. In considerazione di ciò, l’utilizzo di dispositivi implantari in ossido di zirconio stabilizzato con ittrio associati a riabilitazioni protesiche in ceramica integrale può permettere di ottenere risultati soddisfacenti anche in presenza di riabilitazioni di settori a elevata valenza estetica. In questo articolo gli Autori intendono presentare un caso clinico di riabilitazione implantare di un settore estetico eseguita con l’utilizzo di impianti in ossido di zirconio di nuova generazione.
Materiali e metodi
Impianti utilizzati


I dispositivi utilizzati nel reparto di Implantologia della clinica odontoiatrica IRCCS, Fondazione Policlinico Opedale Maggiore Ca’ Granda di Milano, per la riabilitazione di edentulie singole sono impianti mono componente (White-SKY, Bredent, Senden Germany) realizzati in ossido di zirconio sinterizzato e stabilizzato con ittrio. Ciascun impianto presenta un design conico con apice tondo e doppia filettatura; questo permette, al momento dell’inserimento implantare, una micro-compressione dell’osso peri-implantare e quindi un’elevata stabilità primaria. La superficie di ciascun impianto è sabbiata e presenta una topografia superficiale a media rugosità molto simile a quella degli impianti in titanio di ultima generazione con superficie macchinata. Questo associato a un’accurata selezione del paziente, del sito implantare e della tecnica chirurgica garantisce un’eccellente percentuale di successo12,13. Al contrario l’abutment presenta una superficie completamente liscia e un’altezza di 8,8 mm. L’assenza di microgap tra l’impianto e l’abutment protesico limita notevolmente il fenomeno del riassorbimento osseo peri-implantare, fenomeno che caratterizza i siti riabilitati con impianti 2-piece nel primo anno di carico14.
Protocollo chirurgico
La procedura chirurgica consiste nel posizionamento di un dispositivo implantare attraverso l’utilizzo di una dima chirurgica ottenuta da una ceratura diagnostica. Il posizionamento è stato eseguito successivamente all’allestimento di un lembo mucoperiosteo preparato, quando possibile, senza realizzare incisioni di rilascio verticali al fine di ridurre il più possibile eventuali deiscenze del lembo. Successivamente alla preparazione dei siti implantari eseguita a mezzo di strumenti rotanti sono stati posizionati i dispositivi implantari con un torque di inserimento di 40 N ottenuto mediante l’utilizzo di una chiave dinamometrica. Gli impianti sono stati inseriti con il margine coronale della superficie sabbiata a livello della cresta ossea. In seguito al posizionamento dell’impianto sono stati rifiniti gli abutment e quindi collocati dei provvisori in resina. La protesizzazione definitiva è stata eseguita sei mesi successivamente la chirurgia per quanto riguarda gli impianti inseriti in osso nativo, e otto mesi dopo per quanto riguarda gli impianti in osso rigenerato. Tutti i pazienti, dopo il posizionamento della protesi definitiva, sono stati seguiti con un follow-up di almeno un anno che ha previsto analisi cliniche e radiologiche a mezzo di radiografie endorali periapicali eseguite ogni sei mesi.
Case report
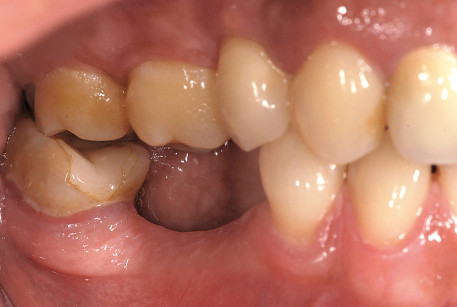
Una paziente donna di 37 anni di età si è presentata presso la Clinica odontoiatrica e stomatologica di Milano. All’analisi si evidenziava la perdita degli elementi 4.4 e 4.5 (Figura 1). Successivamente ad analisi radiografiche di primo livello, si è deciso di eseguire una riabilitazione protesica a mezzo impianto inserito in zona 3.4 e 3.5.
Trattamento chirurgico
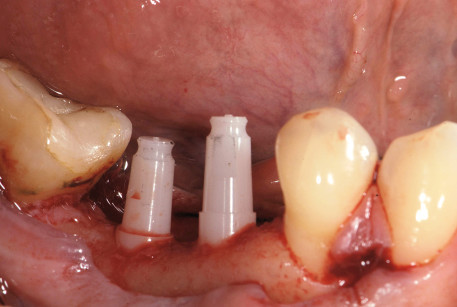
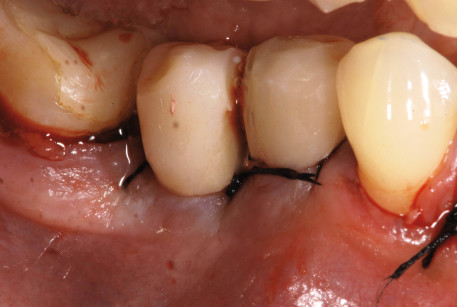
Previa profilassi antibiotica un’ ora prima dell’intervento chirurgico (2 g di Amoxicillina con Acido Clavulanico; Augmentin, GlaxoSmithKline UK Ltd, Uxbridge), è stato allestito un lembo mucoperiosteo che si estendeva dai settori 4.6 a 4.3. È quindi stata eseguita l’osteotomia con mezzi rotanti e attraverso l’utilizzo di una dima chirurgica, in modo da garantire la preparazione dei siti con una corretta inclinazione. Completata la preparazione del sito sono stati posizionati due impianti in ossido di zirconio (White-SKY, Bredent, Senden Germany) di dimensioni 3.5 mm x 12 mm in posizione 4.4 e 4.5 con un torque di inserimento di 35 N, verificati a mezzo di una chiave dinamometrica (Figura 2). È stato quindi verificato, attraverso la percussione, l’ottenimento di una buona stabilità primaria. Successivamente alla sutura eseguita con Premilene 4/0 è stato posizionato un provvisorio in resina (Figure 3, 4 e 5) munito di ali ritentive, preparato precedentemente alla chirurgia, ponendo attenzione nel mantenere l’elemento in situazione di infraocclusione, al fine di limitare il carico sul dispositivo implantare durante le fasi di guarigione (Figure 6, 7 e 8). La paziente è stata quindi dimessa con terapia analgesica (Paracetamolo 500 mg, Angelini SpA, Ancona, Italy) e terapia antibiotica (Amoxicillina con Acido Clavulanico; Augmentin, GlaxoSmithKline UK Ltd, Uxbridge, 1 g ogni 12 ore per 6 giorni). Sono inoltre state impartite istruzioni di igiene orale.
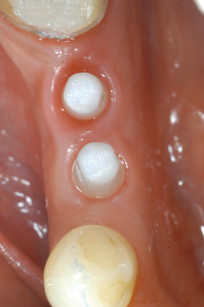
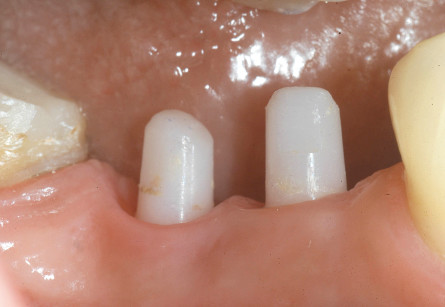
Periodo di guarigione
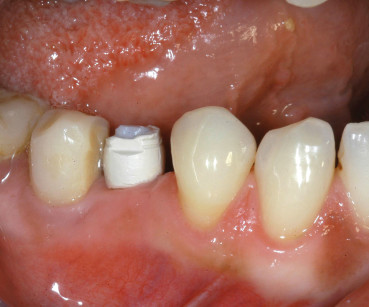
Le suture sono state rimosse 7 giorni dopo l’intervento chirurgico. Al controllo non sono stati osservati né sanguinamento né stati infettivi a carico della ferita. Gli impianti risultavano stabili come anche i livelli dell’osso marginale e dei tessuti molli. Non si è osservato sanguinamento al sondaggio. La riabilitazione è stata completata dopo sei mesi con il posizionamento di una corona in ceramica integrale. Anche al momento della protesizzazione definitiva i parametri relativi ai tessuti duri e molli risultavano soddisfacenti (Figura 9).
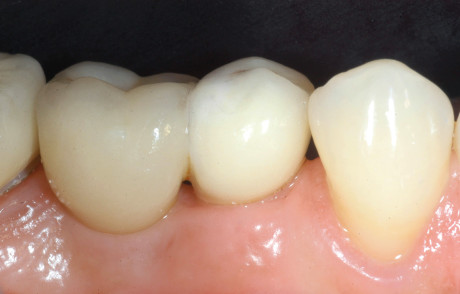
Discussione
Gli impianti in zirconio garantiscono numerosi vantaggi sia dal punto di vista estetico che funzionale. La presenza di un abutment di colore bianco riduce il rischio di inestetismi dovuti a trasparenze o riassorbimento dei tessuti molli, garantendo la possibilità di eseguire riabilitazioni soddisfacenti dal punto di vista estetico anche in casi in cui il paziente presenti un biotipo particolarmente sottile. L’utilizzo di un impianto one-piece in zirconia riproduce fedelmente il comportamento di un dente naturale. Questo garantisce la possibilità, in caso di esposizione del margine dell’impianto successiva a recessione gengivale, di ripreparare l’abutment, come si farebbe con un moncone su dente naturale, e posizionare quindi una nuova riabilitazione protesica che meglio si adatta alla mutata anatomia gengivale. Questo tipo di procedura non è eseguibile sui tradizionali impianti in titanio. L’utilizzo di impianti one-piece non necessita di procedure chirurgiche secondarie finalizzate alla sostituzione delle viti tappo con degli abutment di guarigione. È stato inoltre dimostrato come l’utilizzo di impianti in ossido di zirconio stabilizzato allo ittrio con topografia superficiale alterata attraverso la sabbiatura garantisca risultati di osteointegrazione e di adattamento dei tessuti molli paragonabili a quelli degli impianti in titanio di ultima generazione. In uno studio eseguito da Langhoff et al., che si proponeva di analizzare i livelli di osteointegrazione di diversi dispositivi implantari presenti in commercio, gli impianti in zirconia presentavano dei valori di BIC (Bone Implant Contact) a 2 settimane dal posizionamento maggiori del 20% rispetto agli impianti in titanio. Questo valore aumentava dopo 4 settimane dal posizionamento e andava quindi a ridursi al di sotto dei valori di BIC degli impianti in titanio con superficie sabbiata e mordenzata dopo 8 settimane15. In un altro studio del 2007 viene evidenziata l’affidabilità e la predicibilità delle riabilitazioni con impianti in ossido di zirconio. I follow-up a un anno relativi al posizionamento di 100 impianti presentavano una percentuale di successo del 95% con assenza di episodi di frattura dell’impianto o perdita di osso peri-implantare16. Depprich et al., in uno studio in cui veniva analizzata istomorfometricamente l’osteointegrazione di 48 impianti in zirconia inseriti nella tibia di 12 maiali rispetto a quella relativa agli impianti in titanio, ha messo in luce come non siano evidenziabili differenze significative tra l’interfaccia osso-impianto presente nei siti implantari dei due gruppi a una, quattro e dodici settimane di follow up17. L’alterata topografia superficiale dell’impianto (con valori > di 0.5 μm) ha dimostrato, successivamente ad analisi al microscopio elettronico18, facilitare l’allineamento dei gengivoblasti garantendo così un’interfaccia ottimale tra impianto e tessuti molli, molto simile a quella presente in corrispondenza degli elementi naturali. La formazione di questa, garantisce inoltre un effetto barriera in grado di preservare l’impianto da eventuali colonizzazioni batteriche a livello della sua interfaccia con l’osso circostante, garantendo così livelli di osso marginale più predicibili. In ultima analisi l’ossido di zirconio ha dimostrato avere un’ottima biocompatibilità. Questo è stato evidenziato in uno studio in cui è stata valutata l’entità dell’infiltrato infiammatorio successivo all’inserimento a livello subcutaneo di frammenti di ossido di zirconio stabilizzato inseriti in tessuto connettivo fibroso di spessore inferiore a 80 μm.
Conclusioni
L’utilizzo di impianti in ossido di zirconio stabilizzato allo ittrio è una metodica affidabile e predicibile per le riabilitazioni di edentulie. Le sue caratteristiche fisiche – tra cui la resistenza alle forze laterali, la buona elasticità e le buone proprietà biomeccaniche associate a un’eccellente capacità di integrarsi con i tessuti peri-implantari, sia duri che molli – rendono l’ossido di zirconio un materiale di elezione per riabilitazioni implantari, soprattutto in settori a elevata valenza estetica.
Corrispondenza
Dr. Andrea Borgonovo
andrea.borgonovo@unimi.it
Bibliografia
1. Brånemark PI, Hansson BO, Adell R, Breine U, Lindström J, Hallén O, Ohman A. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period. Scand J Plast Reconstr Surg Suppl Jan 1977;16:1-132.
2. Lambrecht JT, Filippi A, Künzel AR, Schiel HJ. Long-term evaluation of submerged and nonsubmerged ITI solid-screw titanium implants: a 10-year life table analysis of 468 implants. Int J Oral Maxillofac Implants Jan 2003;18(6):826-34.
3. Smith DE, Zarb GA. Criteria for success of osseointegrated endosseous implants. J Prosthet Dent Nov 1989;62(5):567-72.
4. Jansen CE, Weisgold A. Presurgical treatment planning for the anterior single-tooth implant restoration. Compend Contin Educ Dent Aug 1995;16(8):746,748-52,754 passim. Quiz 764.
5. Kois JC. Predictable single tooth peri-implant esthetics: five diagnostic keys. Compend Contin Educ Dent Mar 2001;22(3):199-206. Quiz 208.
6. Kan JYK, Rungcharassaeng K, Umezu K, Kois JC. Dimensions of peri-implant mucosa: an evaluation of maxillary anterior single implants in humans. J Periodontol Apr 2003;74(4):557-62.
7. Wijs FLD, Dongen RCV, Lange GLD, Putter CD. Front tooth replacement with Tübingen (Frialit) implants. J Oral Rehabil Jan 1994;21(1):11-26.
8. Albrektsson T, Hansson HA, Ivarsson B. Interface analysis of titanium and zirconium bone implants. Biomaterials Mar 1985;6(2):97-101.
9. Sennerby L, Dasmah A, Larsson B, Iverhed M. Bone tissue responses to surface-modified zirconia implants: a histomorphometric and removal torque study in the rabbit. Clin Implant Dent Relat Res Jan 2005;7 Suppl 1:S13-20.
10. Koch et al. Osseointegration of one-piece zirconia implants compared with a titanium implant of identical design: a histomorphometric study in the dog. Clinical Oral Implants Research 2010;21(3):350-356.
11. Piconi C, Burger W, Richter HG, Cittadini A, Maccauro G, Covacci V, Bruzzese N, Ricci GA, Marmo E. Y-TZP ceramics for artificial joint replacements. Biomaterials Aug 1998;19(16):1489-94.
12. Lambrecht et al. Long-term evaluation of submerged and nonsubmerged ITI solid-screw titanium implants: a 10-year life table analysis of 468 implants. The International journal of oral & maxillofacial implants 2003;18(6):826-34.
13. Eckert SE, Parein A, Myshin HL, Padilla JL. Validation of dental implant systems through a review of literature supplied by system manufacturers. J Prosthet Dent Mar 1997;77(3):271-9.
14. Hermann et al. Influence of the size of the microgap on crestal bone changes around titanium implants. A histometric evaluation of unloaded non-submerged implants in the canine mandible. Journal of Periodontology 2001;72(10):1372-83.
15. Langhoff JD, Voelter K, Scharnweber D, Schnabelrauch M, Schlottig F, Hefti T, Kalchofner K, Nuss K, von Rechenberg B. Comparison of chemically and pharmaceutically modified titanium and zirconia implant surfaces in dentistry: a study in sheep. Int J Oral Maxillofac Surg Dec 2008;37(12):1125-32.
16. Oliva et al. Five-year Success Rate of 831 Consecutively Placed Zirconia Dental Implants in Humans: a Comparison of Three Different Rough Surfaces. The International journal of oral & maxillofacial implants 2010;25(2):336-44.
17. Depprich R, Zipprich H, Ommerborn M, Naujoks C, Wiesmann H, Kiattavorncharoen S, Lauer H, Meyer U, Kübler NR, Handschel J. Osseointegration of zirconia implants compared with titanium: an in vivo study. Head \& face medicine Jan 2008;4:30.
18. Depprich R, Zipprich H, Ommerborn M, Mahn E, Lammers L, Handschel J, Naujoks C, Wiesmann H, Kübler NR, Meyer U. Osseointegration of zirconia implants: an SEM observation of the bone-implant interface. Head & face medicine Jan 2008;4:25.
19. Ichikawa Y, Akagawa Y, Nikai H, Tsuru H. Tissue compatibility and stability of a new zirconia ceramic in vivo. J Prosthet Dent Aug 1992;68(2):322-6.






[…] di impianti dentali è diventato un trattamento diffuso e predicibile per il restauro delle edentulie. La continua evoluzione dei materiali e delle morfologie implantari è rivolta ad una riduzione […]