Linee guida per un corretto approccio al trattamento odontoiatrico dei pazienti facenti uso di bifosfonati o in procinto di farlo. Indicazioni chiare e inconfutabili volte a evitare il sopraggiungere di una fra le patologie odontostomatologiche più temute.
a cura di Vincenzo Marra

Negli ultimi anni i bifosfonati impiegati per la cura di un’ampia gamma di disturbi sta crescendo considerevolmente tra la popolazione, a tal punto da attestarsi tra i 20 farmaci più prescritti al mondo.
Tale categoria farmacologica rappresenta la terapia di riferimento per il trattamento di diverse patologie metaboliche e oncologiche che coinvolgono l’apparato scheletrico, dalle metastasi ossee all’ipercalcemia neoplastica, dal morbo di Paget all’osteogenesi imperfetta e anche alle varie forme di osteoporosi.
Prevenzione da ulteriori danni ossei, riduzione del dolore, diminuzione delle fratture patologiche, nonché minore necessità di dover eseguire trattamenti radioterapici su segmenti scheletrici sono solo alcuni fra gli effetti positivi più evidenti legati alla loro somministrazione.
Modalità d’azione del farmaco e rischio d’insorgenza di osteonecrosi
I bifosfonati agiscono farmacologicamente accumulandosi in prevalenza nelle sedi in cui risulta maggiore la sintesi ossea, determinando una sensibile inibizione del riassorbimento dell’osso mediato dagli osteoclasti, alterandone il normale rimodellamento.
Nella cura delle patologie scheletriche benigne, quali l’osteoporosi e il morbo di Paget, i bifosfonati vengono impiegati, nella quasi totalità dei casi, con dosaggi bassi protratti nel tempo e sono assunti per via orale. Per quanto riguarda invece le patologie oncologiche (metastasi ossee), essendo necessarie dosi molto più elevate di farmaco, si ricorre quasi esclusivamente a somministrazioni endovenose ravvicinate e pertanto in breve tempo si raggiungono alte concentrazioni di bifosfonati a livello scheletrico.
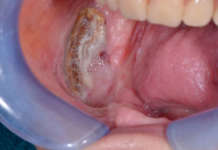
Mostrando un’alta affinità per le ossa, i bifosfonati tendono a depositarsi in tali tessuti e possono provocare una temibile complicanza a lungo termine di non semplice risoluzione: la lesione (osteonecrosi) dell’osso mandibolare e/o mascellare, anche dopo l’interruzione della terapia. L’osteonecrosi della mascella/mandibola è una patologia di tipo infettiva e necrotizzante, progressiva e con scarsa tendenza alla guarigione.
In considerazione dell’elevato numero di pazienti che assumono la suddetta classe di farmaci, emerge chiaramente quanto tali forme di osteonecrosi farmaco-relate costituiscano una patologia odontostomatologica severa e da non sottovalutare. A oggi, il numero di individui affetti da osteonecrosi causata da bifosfonati è incerto (le varie casistiche riportano percentuali comprese tra il 4 e il 9% dei pazienti trattati per mieloma multiplo e metastasi ossee), così come non è pienamente chiaro il meccanismo patogenetico responsabile dell’insorgenza della malattia.
Conseguenze delle lesioni necrotiche del mascellare
Va ricordato quanto l’osteonecrosi può rimanere asintomatica anche per mesi; generalmente viene individuata clinicamente per la comparsa di osso esposto nel cavo orale. Durante la fase conclamata si evidenzia un’ulcerazione eritematosa cronica della mucosa orale, con affioramento di osso necrotico sottostante, presenza di essudato purulento, possibile sanguinamento e tendenza all’estensione delle lesioni alle zone attigue.
I pazienti affetti da osteoporosi mostrano, rispetto a quelli oncologici, quadri clinici della patologia necrotica meno gravi e con alte percentuali di guarigione.
A causa del dolore, l’igiene orale quotidiana è resa più difficoltosa e, di conseguenza, è molto più facile che compaiano infezioni, alitosi, tumefazioni, ascessi che solo in parte rispondono alla terapia antibiotica e tendono a cronicizzare. Le lesioni, inoltre, sono prevalentemente a carico dell’osso mandibolare, risultando il mascellare meno frequentemente interessato.
Pazienti che non hanno ancora iniziato il trattamento
Prima di iniziare il trattamento con bifosfonati, i pazienti, adeguatamente informati, dovranno eseguire un controllo odontoiatrico al fine di valutare lo stato della salute orale e per l’impostazione di un programma di prevenzione. L’obiettivo è quello di ottimizzare le condizioni di salute dento-parodontale, eliminando preventivamente i siti a rischio con lo scopo di minimizzare la necessità di future manovre di chirurgia dento-alveolare.
L’odontoiatra prenderà in carico il paziente e, in accordo con il medico specialista, identificherà il trattamento terapeutico di cui egli ha bisogno: se il soggetto deve subire interventi chirurgici endorali, è opportuno che la terapia con bifosfonati venga posticipata di almeno un mese e, comunque, fino al completo ristabilimento della continuità della mucosa gengivale sovrastante la breccia chirurgica. Sono comunque sconsigliati gli interventi di implantologia orale, in quanto i bifosfonati possono avere effetti negativi sui processi di rigenerazione ossea e tissutale.
All’odontoiatra spetterà il compito di informare e sensibilizzare il paziente nei confronti della problematica, anche attraverso materiale illustrativo e istruzioni per la segnalazione precoce di qualsiasi segno clinico o sintomo (dolore, gonfiore). Il professionista dovrà, inoltre, mettere in pratica un programma di follow up periodico sia clinico che radiografico e fornirà le istruzioni volte al mantenimento di un’adeguata igiene orale.
Pazienti che hanno già iniziato la terapia ma non presentano sintomi
Anche nel caso di pazienti asintomatici che assumono bifosfonati, il medico specialista o quello di medicina generale dovranno indirizzarli dall’odontoiatra, il quale effettuerà un’attenta valutazione clinica, evidenziando e trattando i problemi di salute orale e diagnosticando tempestivamente lo sviluppo di eventuali lesioni ossee o mucose. In generale, l’approccio terapeutico dovrà essere orientato all’individuazione di procedure conservative. L’odontoiatra potrà ricorrere a metodiche non invasive, prevedendo frequenti controlli di monitoraggio.
Nel caso di interventi chirurgici orali indispensabili per il trattamento dell’infezione e del dolore, l’odontoiatra valuterà, in accordo con il medico specialista, il possibile rischio di osteonecrosi, adottando protocolli di trattamento specifici attraverso tecniche che minimizzano il trauma locale ai tessuti ed effettuando un monitoraggio post-operatorio frequente. Gravi parodontopatie, ascessi, patologie periapicali necessitano di un intervento tempestivo, poiché costituiscono un fattore di rischio per lo sviluppo di osteonecrosi.
Le terapie endodontiche sono da privilegiare rispetto alle estrazioni, e nel caso di elementi dentali compromessi e non recuperabili si consiglia di devitalizzare il dente eliminando la porzione coronale e mantenendo il residuo radicolare.
Le terapie protesiche, poi, devono attuarsi in modo tale da esercitare il minor danno possibile sulla gengiva pericoronale, sui tessuti ossei e sulle basi ossee. Le protesi fisse devono essere poste con margini sopragengivali facilmente controllabili e detergibili e le protesi mobili non devono causare decubiti soprattutto nelle aree a rischio del margine linguale della mandibola. Nel caso in cui sia indispensabile dover procedere a estrazioni multiple, si raccomanda ugualmente il controllo dei margini protesici per prevenire ogni sorta di trauma.
Anche in questo caso, saranno fondamentali il mantenimento di livelli ottimali di igiene orale, l’informazione e la sensibilizzazione del paziente.
Pazienti sintomatici in corso di trattamento
Il medico specialista e quello di medicina generale dovranno inviare all’odontoiatra il paziente che presenta segni clinici o sintomi riconducibili all’insorgenza di osteonecrosi, considerato anche il possibile instaurarsi subdolo e aspecifico della patologia.
L’odontoiatra effettuerà una valutazione dettagliata della situazione, provvederà ad alleviare la sintomatologia dolorosa con terapie mirate e non invasive, imposterà un’eventuale terapia antibiotica e un programma di controlli frequenti per seguire l’evoluzione della lesione e deciderà, in base alle specifiche condizioni cliniche, l’invio del paziente da un chirurgo maxillo-facciale che stabilisca gli eventuali interventi da eseguire.
In tal caso, la sospensione della terapia dovrà essere decisa in collaborazione tra il medico specialista e l’odontoiatra, valutando attentamente, per ogni singolo paziente, i rischi e i possibili vantaggi derivanti da un’eventuale interruzione della terapia con bifosfonati.
• Raccomandazione per la prevenzione dell’osteonecrosi della mascella/mandibola da bifosfonati. Ministero del lavoro, della salute e delle politiche sociali, 2009.






[…] Articolo Originale al Seguente Indirizzo […]